Medresumos 2016 neuroanatomia 21 - grandes vias eferentes
Click here to load reader
-
Upload
jucie-vasconcelos -
Category
Science
-
view
288 -
download
38
Transcript of Medresumos 2016 neuroanatomia 21 - grandes vias eferentes

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
1
www.medresumos.com.br
GRANDES VIAS EFERENTES
As grandes vias eferentes são as responsáveis por conectar os centros supra-segmentares do sistema nervoso central com
os órgãos efetuadores (sejam eles músculos estriados esqueléticos, lisos, cardíacos ou glândulas). Essas vias podem ser divididas em dois grandes grupos: vias eferentes somáticas (controlam a atividade dos músculos estriados esqueléticos, no intuito de estabelecer relações diretas do animal com o meio) e vias eferentes viscerais (relacionadas com a coordenação do sistema nervoso
autônomo, destinando-se ao músculo liso, cardíaco ou glândulas, regulando o funcionamento das vísceras e dos vasos no intuito de manter a homeostase).
VIAS EFERENTES DO SISTEMA NERVOSO AUTÔNOMO
A presença de dois neurônios, pré e pós-ganglionares entre o sistema nervoso central e os órgãos efetuadores é a diferença básica entre o sistema nervoso autônomo e o somático. Impulsos nervosos que ganham os neurônios pré-ganglionares, passam aos neurônios pós-ganglionares, de onde se distribuem às vísceras. As áreas do sistema nervoso supra-segmentar que regulam a atividade do sistema nervoso autônomo se localiza no hipotálamo, no sistema límbico e na área pré-frontal. As conexões do sistema límbico e do hipotálamo com os neurônios pré-ganglionares seriam feitas necessariamente através da formação reticular, envolvendo possivelmente circuitos polissinápticos curtos, que finalmente se projetariam sobre os neurônios pré-ganglionares através do tracto retículo-espinhal. Admite-se também a existência de conexões diretas entre o hipotálamo e os neurônios pré-ganglionares, tanto do tronco encefálico como da medula (estas últimas, através das fibras hipotálamo-espinhais).
Portanto as vias eferentes do sistema nervoso autônomo conectam o hipotálamo diretamente com os neurônios pré-ganglionares do SNA (através das fibras hipotálamo-espinhais e hipotálamo-nucleares) ou de forma indireta (através do tracto retículo-espinhal). VIAS EFERENTES SOMÁTICAS Acreditava-se que o sistema piramidal (compreendendo os tractos córtico-espinhal e córtico-nuclear) seria o único responsável pelos movimentos voluntários. Já o sistema extrapiramidal (compreendendo todas as demais estruturas e vias motoras
somáticas), seria responsável pelos movimentos automáticos, assim como pela regulação do tônus e da postura. Dados mais recentes evidenciando que o chamado sistema extrapiramidal também controla os movimentos voluntários, vieram mostrar que a conceituação de dois sistemas independentes, piramidal e extrapiramidal, não pode mais ser aceita. Porém, para uma divisão didática, visando o melhor estudo neuroanatômico, os termos piramidal e extrapiramidal serão designados às vias eferentes somáticas que passam ou não pelas pirâmides bulbares em seu trajeto até a medula. VIAS PIRAMIDAIS As vias piramidais compreendem dois tractos: o tracto córtico-espinhal e seu correspondente no tronco encefálico, o tracto córtico-nuclear. São assim chamados por cursarem, em alguma etapa de seu trajeto, ao longo das pirâmides bulbares.
TRACTO CÓRTICO-ESPINHAL
O tracto córtico-espinhal é responsável por unir as áreas motoras do córtex cerebral aos neurônios motores da coluna anterior contralateral da medula. Das gigantes células piramidais do córtex compreendido pela área 4 de Brodmann, partem fibras que percorrem a coroa radiada, a perna posterior da cápsula interna, a base do pedúnculo cerebral, a base da ponte e a pirâmide bulbar. Neste nível, no ponto da decussação das pirâmides, 75 a 90% das fibras cruzam o plano mediano para constituir o tracto córtico-espinhal lateral. As fibras que não cruzam seguem ventralmente para constituir o tracto córtico-espinhal anterior. As fibras do tracto
córtico-espinhal anterior ocupam o funículo anterior da medula e terminam em relação com os neurônios motores contralaterais, após o cruzamento na comissura branca (na maioria dos indivíduos, ela só pode ser individualizada até os níveis torácicos médios). O tracto córtico-espinhal lateral, por possuir um maior contingente de fibras, é o mais importante e ocupa o funículo lateral ao longo de toda a extensão da medula. Suas fibras influenciam os neurônios motores da coluna anterior do lado oposto ao córtex de onde suas fibras se originaram. OBS1: Na maioria dos mamíferos, as fibras motoras do tracto córtico-espinhal terminam na substância cinzenta intermédia, fazendo sinapses com interneurônios, os quais por sua vez, se ligam aos motoneurônios da coluna anterior. Esse mecanismo permite que essas fibras exerçam uma ação tanto excitadora como inibidora sobre esses motoneurônios. OBS2: Convém lembrar que nem todas as fibras do tracto córtico-espinhal são motoras, uma vez que um número significativo delas originadas da área somestésica do córtex, termina na coluna posterior e acredita-se que estejam envolvidas no controle dos impulsos sensitivos. Sem dúvida, entretanto, a principal função do tracto córtico-espinhal lateral é motora somática.
Arlindo Ugulino Netto.
NEUROANATOMIA 2016

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
2
www.medresumos.com.br
As fibras do tracto córtico-espinhal (que correspondem ao neurônio motor superior) terminam, portanto, relacionando-se com neurônios motores da coluna anterior da medula (que corresponde, pois, ao neurônio motor inferior), que controlam
voluntariamente a musculatura axial e apendicular. Essa mesma função é exercida pelo tracto rubro-espinhal (que age sobre a musculatura distal dos membros) e pelo tracto retículo-espinhal (que age sobre a musculatura axial e proximal dos membros). Por este motivo, as lesões isoladas do tracto córtico-espinhal não causam quadros de hemiplegia total como se acreditava, e os déficits motores que resultam dessas lesões são relativamente pequenos. Ocorre, no entanto, fraqueza muscular (paresia) e dificuldade de controlar voluntariamente os músculos com a mesma velocidade que poderiam ser contraídos em condições normais. Além disso, a capacidade de realizar movimentos delicados, como os de abotoar uma camisa, é característica exclusiva dos primatas devido à presença neles de fibras do tracto córtico-espinhal que se ligam diretamente aos neurônios motores. Por isso, lesões nesse tracto, fariam com que movimentos delicados tornassem impossíveis. Além dos déficits motores descritos, a lesão do tracto córtico-espinhal dá origem também ao sinal de Babinski, reflexo patológico que consiste na flexão dorsal do hálux quando se estimula a pele da região plantar. OBS
3: Embora seja um assunto confuso na literatura, devemos lembrar que a irrigação da cápsula interna
é feita por três principais artérias: A. estriada medial (recorrente de Heubner), ramo da A. cerebral anterior, para a perna anterior da cápsula interna; Aa. lentículo-estriadas, ramos da A. cerebral média, para joelho e parte superior da perna posterior da cápsula interna; e A. corióidea anterior, ramo da
porção cerebral da A. carótida interna, para a parte inferior da perna posterior da cápsula interna. Em casos de paralisia ou paresia do hemicorpo, ou seja, hemiparesia simultânea do membro inferior e superior, remete-se, geralmente, à lesão da perna posterior da cápsula interna, uma vez que seria quase impossível uma isquemia simultânea da artéria cerebral anterior (que irriga o lobo paracentral, responsável pela motricidade do membro inferior) e da artéria cerebral média (que irriga o giro pré-central, responsável pela motricidade da metade superior do corpo) . TRACTO CÓRTICO-NUCLEAR
O tracto córtico-nuclear tem o mesmo valor funcional do tracto córtico-espinhal, diferindo dele principalmente pelo fato de transmitir impulsos aos neurônios motores do tronco encefálico, e não aos da medula. Este tracto (que corresponde ao neurônio motor superior desta via) põe os neurônios dos núcleos dos nervos cranianos (que correspondem ao neurônio motor inferior desta via) sob controle voluntário. As fibras do tracto córtico-nuclear originam-se principalmente na parte inferior da área 4 (na região correspondente à representação da cabeça), passam pelo joelho da cápsula interna e descem pelo tronco encefálico, acompanhando o tracto córt ico-espinhal. Neste nível do percurso, se destacam feixes deste tracto que vão influenciar neurônios motores dos núcleos da coluna eferente somática (III, IV, VI e XII) e eferente visceral (núcleo ambíguo e núcleo motor do V e do VII). OBS
4: A maioria das fibras do tracto córtico-nuclear faz sinapse com neurônios internunciais situados na formação reticular, e estes,
por sua vez, ligam-se aos neurônios motores. Do mesmo modo, muitas das fibras desse tracto terminam em núcleos sensitivos do tronco encefálico (grácil, cuneiforme, núcleos sensitivos do trigêmeo e núcleo do tracto solitário), relacionando-se com o controle dos impulsos sensoriais. Embora as semelhanças entre os tractos córtico-espinhal e córtico-nuclear sejam muito grandes, existe uma diferença entre eles que se reveste de grande importância clínica: enquanto que as fibras do tracto córtico-espinhal são fundamentalmente cruzadas, o tracto córtico-nuclear tem um grande número de fibras homolaterais. Assim, a maioria dos músculos da cabeça esta
representada pelos dois lados no córtex. Essa representação bilateral é mais acentuada nos grupos musculares que não podem ser contraídos voluntariamente de um lado só, como os músculos da faringe e da laringe, os músculos da parte superior da face (orbicular, frontal e corrugador do supercílio), os músculos que fecham a mandíbula (masséter, temporal e pterigoideo medial) e os músculos motores do olho. Por esse motivo, tais músculos não sofrem paralisia quando o tracto córtico-nuclear é interrompido de um só lado (por exemplo, ao nível do joelho da cápsula interna), como ocorre frequentemente nos acidentes vasculares encefálicos. Há, entretanto, particularidades quanto a este padrão de distribuição das fibras do tracto córtico-nuclear, principalmente no que diz respeito ao núcleo do nervo facial e núcleo do nervo hipoglosso. De fato, a maioria das fibras córtico-nucleares para os núcleos motores dos nervos cranianos cruzam o plano mediando antes de chegar aos seus núcleos, enquanto que um outro grupo de fibras fazem sinapse nos núcleos homolaterais correspondentes. Existem, portanto, conexões bilaterais para todos os núcleos motores dos nervos cranianos, exceto para as partes do núcleo do nervo facial que inervam a musculatura da parte inferior da face e para parte do núcleo do hipoglosso que inerva o músculo genioglosso.
Por esta razão, no caso das paralisias faciais centrais (quando a lesão é em nível do tracto córtico-nuclear), há apenas a paralisia dos músculos que movimentam a boca contralateral à lesão, e não há paralisia da musculatura ao redor do olho (ao contrário da lesão periférica, em que há paralisia total da hemiface). Isso ocorre porque os neurônios motores do núcleo do nervo facial, responsáveis pela inervação dos músculos da metade inferior da face, recebem fibras córtico-nucleares do córtex do lado oposto, enquanto os responsáveis pela inervação da metade superior da face recebem fibras córtico-nucleares do córtex dos dois lados, como ocorre com a maioria dos núcleos (vide OBS
5). Da mesma forma, ocorre com a musculatura da língua: em casos de lesão periférica
do nervo hipoglosso, a musculatura do mesmo lado da lesão atrofia e a língua tende a desviar para o lado da lesão; em casos de lesão do tracto córtico-nuclear, a língua tende a desviar para o lado oposto da lesão, visto que este tracto só apresenta fibras contralaterais para a porção já citada deste núcleo. OBS
5: Cabe relembrar que nas paralisias centrais, entretanto, pode haver contração involuntária da musculatura mímica como
manifestação emocional (no ato de rir espontaneamente ou chorar, por exemplo). Isto se explica pelo fato de que os impulsos que chegam ao núcleo do facial para iniciar movimentos decorrentes de manifestações emocionais não seguem pelo tracto córtico-nuclear, mas por conexões do núcleo motor do facial com a formação reticular. Isso não ocorre, obviamente, em casos de paralisia facial periférica.

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
3
www.medresumos.com.br

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
4
www.medresumos.com.br
VIAS EXTRAPIRAMIDAIS
Por meio dessas vias, algumas estruturas nervosas supraespinhais exercem influência sobre os neurônios motores da medula, através dos seguintes tractos, que não passam pelas pirâmides bulbares: rubro-espinhal, tecto-espinhal, vestíbulo-espinhal e retículo-espinhal. Estes tractos se originam, respectivamente, das seguintes regiões: núcleo rubro, o tecto do
mesencéfalo, núcleos vestibulares e formação reticular do tronco cerebral. Verificou-se que, com exceção dos núcleos vestibulares, que não têm aferências corticais, todas essas áreas recebem fibras do córtex cerebral, constituindo, assim, as vias córtico-rubro-espinhal, córtico-tecto-espinhal e córtico-retículo-respinhal. Por meio de estudos realizados por Kuypers, foi possível dividir esses tractos em grupos A e B, de acordo com os locais que terminam na medula. O grupo A compreende os tractos tecto-espinhal, vestíbulo-espinhal e retículo-espinhal, que terminam fazendo sinapse em interneurônios que se ligam a motoneurônios situados medialmente na coluna anterior e, desse modo, influenciam a musculatura do esqueleto axial e a musculatura proximal dos membros. Já o grupo B contém apenas o tracto rubro-espinhal, que, também através de interneurônios, se liga aos motoneurônios situados lateralmente na coluna anterior, influenciando a musculatura distal dos membros (músculos intrínsecos e extrínsecos da mão e do pé). Em resumo, temos as seguintes vias extrapiramidais:

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
5
www.medresumos.com.br
Tracto Rubro-Espinhal: oriundo do núcleo rubro do mesencéfalo, controla a motricidade voluntária dos músculos distais dos
membros, juntamente com o tracto córtico-espinhal lateral. No homem, entretanto, possui um número reduzido de fibras. Admite-se que suas fibras cruzam na chamada decussação tegmentar ventral. Lesões nesta via frequentemente acometem a via cortico-espinhal e cursam com hemiplegia espástica contralateral. Lesões no tronco encefálico caudal e núcleo rubro podem cursar com descerebração (espasticidade extensora).
Tracto Tecto-Espinhal: origina-se em núcleos situados no colículo superior do mesencéfalo, que, por sua vez, recebe fibras
da retina (por meio das fibras retino-tectais) e do córtex visual. Decussam, descendo contralateralmente, para terminar nos segmentos mais altos da medula cervical, sendo responsável, então, por reflexos nos quais a movimentação da cabeça e pescoço decorre de estímulos visuais. Então, em resumo, a informação visual chega ao colículo superior e deste, partem as fibras tecto-espinhal que controlam o movimento coordenado dos olhos com a cabeça (importante no ato de cavalgar, por exemplo).
Tracto Vestíbulo-Espinhal: origina-se nos núcleos vestibulares e leva aos neurônios motores os impulsos nervosos
necessários à manutenção do equilíbrio a partir de informações que chegam a esses núcleos, vindas de parte vestibular do ouvido interno e do arquicerebelo. É responsável então por ajustes no grau de contração dos músculos (principalmente, da musculatura extensora), permitindo que seja mantido o equilíbrio mesmo após alterações súbitas do corpo no espaço. Além disso, os núcleos vestibulares estão associados aos núcleos reticulares pontinos para ajuste da musculatura antigravitacional; por esta função, os núcleos vestibulares ajustam e estabilizam os olhos durante movimentos bruscos da cabeça, realizando movimentos contrários ao sentido da rotação (manobra dos Olhos de Boneca).
Tracto Retículo-Espinhal: é o mais importante dos tractos extrapiramidais no humano, promovendo a ligação de várias
áreas da formação reticular com os neurônios motores. As funções do tracto retículo-espinhal são também variadas e envolvem o controle de movimentos tanto voluntários como automáticos, a cargo dos músculos axiais e proximais dos membros. Por suas conexões com a área pré-motora, o tracto retículo-espinhal determina o grau adequado de contração e tônus básico desses músculos, de modo a colocar o corpo em uma postura “de partida”, necessária à execução de movimentos delicados pela musculatura distal dos membros. Como no homem essa musculatura é controlada pelo tracto córtico-espinhal lateral, tem-se uma situação em que um tracto extrapiramidal promove o suporte postural básico para execução de movimentos finos controlados pelo tracto piramidal. Com isso, mesmo após lesão do tracto córtico-espinhal, a motricidade voluntária da musculatura proximal dos membros é mantida pelo tracto retículo-espinhal, o que permite assim a certa movimentação do braço e perna. Sabe-se que o controle do tônus e da postura se dá em grande parte a nível medular, por influências supramedulares trazidas pelos tractos retículo-espinhal e vestíbulo-espinhal, agindo sobre os neurônios alfa e gama. Quando há desequilíbrio entre as influências inibidoras ou facilitadoras trazidas por esses tractos, pode-se ter quadros em que há hipertonia, em determinados grupos musculares, como na chamada rigidez de descerebração ou nas hipertonias que se seguem aos acidentes vasculares cerebrais. O tracto retículo-espinhal pode estar envolvido também no controle da marcha, influenciando o centro locomotor situado na medula lombar, sendo capaz de gerar os impulsos nervosos necessários à manutenção rítmica dos movimentos alternados de flexão e extensão, necessários à marcha. Esse centro por sua vez, é comandado por um outro centro locomotor situado na formação reticular do mesencéfalo, o qual exerce sua ação sobre o centro medular através do tracto retículo-espinhal.
OBS
6: Partindo do pressuposto que os centros viscerais superiores (hipotálamo e sistema límbico) estabelecem conexões com a
formação reticular, concluímos que é o próprio tracto retículo-espinhal que leva informações viscerais para os neurônios pré-ganglionares do sistema nervoso autônomo. VISÃO CONJUNTA DAS VIAS EFERENTES SOMÁTICAS
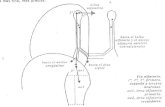
As vias eferentes somáticas estabelecem ligação entre as estruturas suprassegmentares relacionadas com o controle da motricidade somática e dos efetuadores, ou seja, os músculos estriados esqueléticos. As principais estruturas relacionadas com a motricidade somática, como o cerebelo, o corpo estriado e os núcleos motores do tronco encefálico, já foram descritas nos capítulos anteriores, numa visão analítica. O esquema ao lado mostra uma síntese das conexões dessas estruturas, assim como suas vias de projeção sobre o neurônio motor. Ele mostra as principais conexões do cerebelo com suas projeções para o córtex cerebral e o neurônio motor, as principais conexões do corpo estriado e suas conexões com o córtex cerebral através do circuito córtico-estriado-tálamo-cortical; as projeções do córtex cerebral sobre o neurônio motor diretamente, através dos tractos córtico-espinhal e cortico-nuclear, ou indiretamente, através das vias córtico-rubro-espinhal, córtíco-retículo-espinhal e córtico-tecto-espinhal. Entretanto, o fato mais importante que o esquema mostra é que, em última análise, todas as vias que influenciam a motricidade somática convergem sobre o neurônio motor que, por sua vez, inerva a musculatura esquelética. Assim, o neurônio motor primário constitui a via motora final comum a todos os impulsos que agem sobre os músculos estriados esqueléticos.

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
6
www.medresumos.com.br
ORGANIZAÇÃO GERAL DO MOVIMENTO VOLUNTÁRIO – COMANDO MOTOR
Estudos realizados nas últimas décadas revolucionaram os conhecimentos sobre a fisiologia do sistema motor. A área motora primária (área 4 de Brodmann), que era considerada o ponto mais alto da hierarquia motora, passou a ser apenas executora de um programa motor, previamente elaborado e refinado em outras áreas do sistema nervoso central. Observou-se, nestes estudos, o aparecimento dos chamados potenciais de preparação em áreas de associação do córtex, como a área motora suplementar, até um segundo antes do início do movimento, seguindo-se a ativação das áreas motora e pré-motora e o início do movimento. Viu-se ainda que o corpo estriado e o núcleo denteado do cerebelo são também ativados antes do início do movimento. Desta forma, na organização do ato motor voluntário propriamente dito (comando motor), distingue-se hoje uma etapa de preparação
(planejamento), que termina com a elaboração do programa motor (programação), e uma etapa de execução.
A etapa de preparação ou planejamento motor envolve áreas de associação do córtex cerebral, criando a “intenção” de manifestar um movimento somático muscular. Como vimos a propósito dos aspectos funcionais do córtex cerebral, a área motora suplementar (área 6 de
Brodmann) corresponde a um dos principais centros que participam desta etapa.
Na etapa de programação ou elaboração do programa motor, entram em ação importantes centros como o cerebelo e o corpo estriado. Nesta etapa, os hemisférios
cerebelares e os núcleos da base programam paralelamente o comando motor (calculando a trajetória correta do movimento, analisando quais grupos musculares devem ser ativados ou inativados, quais articulações devem ser movidas, etc.) e informam ao tálamo e ao córtex motor secundário (área pré-motora) sobre o resultado deste planejamento.
Como parte de etapa de execução, entra em ação o córtex pré-motor, que transmite a informação ao córtex motor primário que, por sua vez, conduz as informações, por meio do tracto piramidal, ao neurônio motor α. Nesta etapa, temos também os mecanismos de correção do movimento, que permitem ao sistema nervoso central promover os necessários ajustes e correções no movimento já iniciado graças às informações que chegam à área intermédia do cerebelo.
OBS
7: É a partir deste modelo neurofisiológico que se é possível estabelecer uma analogia entre a realização de um movimento e a
construção de uma obra civil, já feita em capítulos anteriores: a área motora suplementar funciona como um arquiteto, que planeja a obra e envia para o cerebelo e corpo estriado; estes, por sua vez, funcionam como engenheiros, que modulam e estabelecem o programa motor para enviar de volta ao córtex, mas dessa vez, para o córtex motor primário; este funciona, nesta metáfora, como o peão da obra, que realiza efetivamente a obra – a realização do movimento.
Para que se tenha uma visão integrada dos diversos setores do sistema motor envolvidos na organização do movimento, façamos um exemplo de um cirurgião ocular que está prestes a fazer uma incisão na córnea de um paciente, o que envolve movimentos precisos dos dedos da mão que segura o bisturi. A intenção de realizar a incisão depende das áreas de associação supramodais do córtex, onde estão armazenadas todas as informações que ele tem sobre as características da incisão e sua adequação às condições daquele paciente. Essas informações são transmitidas para as áreas encarregadas de elaborar o programa motor: a zona lateral do cerebelo, através da via córtico-ponto-cerebelar, o corpo estriado e a área motora suplementar. Nessas áreas, é elaborado o programa motor que define e seleciona quais grupos de músculos (e por meio de qual grau de intensidade) serão contraídos. Esse programa é então enviado à área motora (4), principal responsável pela execução do movimento da mão. Serão ativados então, determinados grupos de neurônios que, por meio do tracto córtico-espinhal, agem sobre a mão. Assim, o cirurgião pode executar os movimentos precisos necessários à incisão na córnea. Informações sobre as características desses movimentos, detectados por receptores proprioceptivos, são levados à zona intermédia do cerebelo pelos tractos espino-cerebelares. O cerebelo pode então regular as características eletrofisiológicas do movimento executado, promovendo as correções necessárias, agindo sobre a área motora através da via interpósito-tálamo-cortical.

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
7
www.medresumos.com.br
Na realidade, a situação pré-citada envolve muito mais fatores que não foram detalhados: para que sua mão possa realizar tais movimentos com precisão, deve ser mantido o equilíbrio, e seu corpo, em especial seu braço, deve estar em uma postura apropriada, o que envolve a contração adequada dos músculos do tronco e da musculatura proximal dos membros. Para isso, é necessário um comando voluntário feito pela via córtico-retículo-espinhal (não podendo se excluir também o componente córtico-espinhal), além de uma ação controladora a cargo do arquicerebelo e da zona medial do cerebelo, que atua pelos tractos vestíbulo-espinhal e retículo-espinhal. LESÕES DAS VIAS MOTORAS SOMÁTICAS Estudaremos agora, com mais detalhes, as chamadas síndrome do neurônio motor superior e a síndrome do neurônio motor inferior, relacionadas com lesões nas vias descendentes motoras do sistema nervoso central.
Síndrome do neurônio motor inferior (SNMI): está relacionada com a destruição do neurônio motor inferior situado na
coluna anterior da medula (como, na paralisia infantil, por exemplo), em núcleos motores de nervos cranianos ou no próprio nervo motor periférico. Pode ser decorrente de trauma, infecções (poliomielite), distúrbios vasculares, doenças degenerativas, neoplasias, etc. Neste caso, há paralisia com perda dos reflexos e do tônus muscular aparente (paralisa flácida), seguindo-se depois de algum tempo, hipotrofia dos músculos inervados pelas fibras nervosas destruídas. Em
resumo, os seguintes sinais clínicos estão presentes nas lesões do neurônio motor inferior: Paralisia flácida dos músculos que inerva Atrofia ou hipotrofia dos músculos que inerva Perda dos reflexos Fasciculação muscular: tremor nos músculos que só é observado quando há lenta destruição da célula do neurônio
motor inferior. Contratura muscular por encurtamento do músculo paralisado
Síndrome do neurônio motor superior (SNMS): ocorre com maior frequência nos acidentes vasculares cerebrais
(derrames cerebrais), que acometem a cápsula interna ou a área motora do córtex cerebral. Após um rápido período inicial de paralisia flácida, instala-se uma paralisia espástica (com hipertonia e hiper-reflexia), com presença do sinal de Babinski.
Nesse caso, praticamente não há hipotrofia muscular pois o neurônio motor inferior está intacto. Tradicionalmente, admitia-se que a sintomatologia observada na SNMS se devia à lesão do tracto córtico-espinhal, daí o termo síndrome piramidal
frequentemente atribuída a ela. Entretanto, sabe-se hoje que a sintomatologia observada nestes casos não pode ser explicada apenas pela lesão do tracto córtico-espinhal, que, como já foi visto, resultaria em déficit motor relativamente pequeno, nunca associado a um quadro de espasticidade total. Ela envolve necessariamente outras vias motoras descendentes como o córtico-retículo-espinhal e córtico-rubro-espinhal. Acredita-se que o quadro de espasticidade resulte de um aumento na excitabilidade dos motoneurônios alfa e gama, decorrente da lesão de fibras que normalmente exercem ação inibidora sobre eles, como algumas fibras retículo-espinhais. Em resumo, as lesões nos tractos piramidais podem gerar quadros diferentes que, obviamente, podem se apresentar associados:
Sinais neurológicos resultantes de lesões restritas aos tractos piramidais
Sinais neurológicos resultantes de lesões restritas aos tractos extra-piramidais
O sinal de Babinski está presente. O hálux fica
dorsiflexionado e os outros artelhos se abrem em leque, em resposta ao atrito da pele, ao longo da borda lateral da sola do pé. A explicação para este sinal é a seguinte: normalmente, os tractos cortico-espinhais íntegros provocam a flexão plantar dos artelhos, em resposta à estimulação sensorial da pele do pé. Quando os tractos córtico-espinhais não estão funcionantes, a influência dos demais tractos descendentes sobre os artelhos passa a ser aparente, com um tipo de reflexo de retirada.
Os reflexos abdominais superficiais estão ausentes.
Os músculos abdominais deixam de se contrair quando é atritada a pele do abdome. Esse reflexo é dependente da intregridade os tractos corticoespinhais, que exercem influência tônica excitatória sobre os neurônios internunciais.
O reflexo cremastérico está ausente. O músculo
cremáster deixa de se contrair quando a pele na face medial da coxa é estimulada. Esse arco-reflexo passa pelo segmento L1 da medula espinhal. Esse reflexo é dependente da integridade dos tractos corticoespinhais, que exercem influência tônica excitatória sobre os neurônios internunciais.
Ocorre perda do desempenho dos movimentos voluntários dependentes de habilidade. Isso ocorre,
principalmente, nas extremidades distais dos membros.
Paralisia severa, com pouca ou nenhuma atrofia
muscular (exceto a secundária à falta de uso). Espasticidade ou hipertonia dos músculos. O
membro inferior é mantido em extensão e o membro inferior é mantido em flexão. Na verdade, admite-se que os tractos piramidais normais tendem a aumentar o tônus muscular (por isso, em tese, sua lesão causa parasia flácida), ao passo em que os tractos extrapiramidais tendem a diminuí-lo (o que faz com que suas afecções gerem paralisia espástica).
Reflexos musculares profundos exagerados
(hiper-reflexia) e clônus podem estar presentes nos músculos flexores dos dedos, no quadríceps femoral e na panturrilha.
Reação do canivete. Quando é tentada a
movimentação passiva de uma articulação, nota-se reistência, devida à espasticidade dos músculos.

Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA
8
www.medresumos.com.br
Enfim, para se ter a realização adequada do movimento, deve-se ter uma musculatura e a sua inervação específica intactos, assim como a coluna anterior da medula, vias eferentes, cerebelo, núcleos da base e córtex motor íntegros e devidamente interconectados. Então, é dever do profissional de saúde identificar no paciente que apresenta um déficit motor como principal queixa semiológica qual a origem e qual parte do comando motor está comprometida. Para tal diagnóstico, o médico deve fazer uso de exames clínicos, exames de imagem ou fisiológicos.
1. Lesão do córtex motor. Pode ser causada por
acidentes vasculares encefálicos, por tumores ou trauma. Os achados neurológicos dependerão da região afetada, isto é, no giro pré-central, predominará uma paresia braquiofacial; lesão no lobo paracentral, paraparesia crural. Em casos de lesões na cápsula interna, haverá paresia completa (tanto braquiofacial quanto do membro inferior). Os reflexos de estiramento muscular estarão rápidos e sinal de Babinski presente. Lesão na base do pedúnculo cerebral, além da paresia braquiofacial e crural do lado contralateral, observaremos, também, estrabismo convergente (ipsilateral) por lesão do N. oculomotor (Síndrome de Weber). Lesão na porção inferior da ponte cursa com hemiparesia e estrabismo convergente (lesão do nervo abducente).
2. Lesão dos gânglios da base. Pode ser consequência
da doença de Parkinson, produzindo os achados característicos do parkinsonismo: tremores no repouso, rigidez, movimentos em “roda dentada”, passos curtos, espasmo facial, postura em flexão, etc. Deve-se somar a história clínica do paciente. Considerar, também, o hemibalismo.
3. Lesão dos nervos cranianos motores. Consequência
de neuropatias cranianas múltiplas. Dependendo do nervo afetado, podemos ter um quadro semiológico diversificado (paralisia facial, desvio da língua para o lado lesado, disfagia, disfonia, etc.).
4. Lesões cerebelares. Tumores cerebelares (como os
meduloblastomas) causam ataxia cerebelar da marcha ou das extremidades, dismetria, disdiadococinesia, tremores de intenção (ou de movimento), rechaço. Para identificar a lesão, faz-se exames por imagem.
5. Lesão da medula espinhal. Causada por traumas
(acidentes automobilísticos), esclerose múltipla, abscessos, tumores, etc. A depender do segmento afetado e das estruturas lesadas, podemos encontrar perdas sensitivas, aumento dos reflexos tendinosos profundos e sinal de Babinski. Em outras palavras, os sinais neurológicos podem caracterizar a síndrome do neurônio motor superior: paralisia severa, espasticidade
ou hipertonia muscular, reflexos musculares profundos exagerados, reação do canivete.
6. Lesão do corno anterior da medula. Consequência da doença do motoneurônio (como na poliomielite). Os sinais
neurológicos são: aumento dos reflexos de estiramento muscular, sem perda sensitiva, fasciculações variáveis do corpo e da língua, paralisia flácida e ausência do sinal de Babinski. Em outras palavras, os sinais neurológicos podem caracterizar a síndrome do neurônio motor inferior: paralisia flácida, atrofia, fasciculação muscular, contratura muscular (encurtamento dos músculos paralisados) e reação de degeneração (falta de resposta à estimulação por aplicação de corrente elétrica farádica (interrompida).
7. Lesão dos nervos espinhais. A causa pode ser lesão nervosa por trauma ou por neuropatias diversas. Encontraremos
diminuição dos reflexos de estiramento, diminuição da velocidade de condução nervosa na eletroneuromiografia. Os sinais neurológicos também caracterizam a síndrome do neurônio motor inferior.
8. Lesão da placa motora terminal. Comumente afetada na miastenia gravis e no botulismo. Além da fraqueza muscular
generalizada (com início ocorrendo principalmente na musculatura extrínseca dos olhos e da face), encontraremos anormalidades pupilares e teste do cloreto de edrofônio positivo.
9. Lesão muscular. As miopatias (como a rabdomiólise) podem causar reflexos de estiramentos muscular diminuídos ou
normais. Para diagnóstico diferencial, pede-se exames laboratoriais como dosagem de CK (que vai estar aumentada) ou exames fisiológicos como eletroneuromiografia, para medir o potencial elétrico gerado pela unidade motora (que no caso da miopatia, a velocidade de condução do impulso nervoso vai estar normal).
10. Problemas do tecido conjuntivo e articulações. Consequências da hipotonia congênita, da síndrome de Marfan e da
síndrome de Ehlers-Danlos, por exemplo. O principal achado neurológico é a presença de reflexos de estiramento muscular normais ou levemente diminuídos.