Jaime Gimeno Garza Rebeca Alonso Salas - wessual.com€¦ · - Lo fundamental y básico es saber...
Transcript of Jaime Gimeno Garza Rebeca Alonso Salas - wessual.com€¦ · - Lo fundamental y básico es saber...

Jaime Gimeno Garza
Rebeca Alonso Salas
TEMA 13 : INTERPRETACIÓN BÁSICA DEL ELECTROCARDIOGRAMA

2
EN SÍNTESIS:
- El ECG es una prueba sencilla, rápida, barata y accesible, que se puede hacer en cualquier
momento y que nos va a dar información muy valiosa sobre estructuras y ritmo cardiaco.
- Cualquier médico debería ser capaz de hacer una interpretación básica de un ECG.
- Hay que ser sistemático y minucioso tanto a la hora de realizar el ECG (colocación correcta
de derivaciones y calibración correcta) como a la hora de interpretarlo para que no se nos
escape ningún detalle.
- Lo fundamental y básico es saber identificar un ECG normal. Todo lo que no sea normal
será anormal (que a veces no es lo mismo que patológico).
- En la consulta preoperatorio la detección de alteraciones estructurales que pudieran
condicionar la cirugía sería lo fundamental. Durante la monitorización en el quirófano la
detección de las alteraciones del ritmo sería lo más importante.
- La calibración normal de un ECG es una velocidad de 25 mm/sg y un voltaje de 10 mm/mv: eso significa que un cuadrito pequeño tiene una duración 0.04 sg y un voltaje de 0.1 mv.
- El eje normal de la P, del QRS y de la T debe estar entre 0-90º.
- Con la interpretación del ritmo y la FC podremos definir las alteraciones del ritmo.
- Con la morfología del QRS detectaremos alteraciones estructurales.
- Con las alteraciones en la repolarización (ST y T) reconoceremos prioritariamente la
existencia de patología isquémica.
- La colaboración con el Cardiólogo será fundamental cuando existan dudas interpretativas.

3
ÍNDICE
- INTRODUCCIÓN
- BASES ELECTROFISIOLÓGICAS
- VÍAS DE CONDUCCIÓN
- REGISTRO DE SUPERFICIE
- DERIVACIONES DE MIEMBROS BIPOLARES
- DERIVACIONES DE MIEMBROS UNIPOLARES
- DERIVACIONES PRECORDIALES
- REGISTRO ELECTROCARDIOGRÁFICO
- ONDAS, INTERVALOS Y SEGMENTOS
- ONDA P
- INTERVALO PR
- COMPLEJO QRS
- SEGMENTO ST
- ONDA T
- INTERVALO QT
- ONDA U
- SISTEMÁTICA DE ESTUDIO DEL ECG
1. RITMO
2. FRECUENCIA CARDIACA
- Taquiarritmias
- Bradiarritmias
- Marcapasos
3. MORFOLOGÍA DE LA ONDA P
- Crecimientos auriculares
4. INTERVALO PR
5. QRS
- Hipertrofia ventricular
- Bloqueos de rama
6. SEGMENTO ST Y ONDA T
- ECG en la cardiopatía isquémica
- ECG en la pericarditis
7. INTERVALO QT
8. ONDA U
- ECG NORMAL

4
INTRODUCCIÓN
La electrocardiografía (ECG) consiste en el registro gráfico de la actividad eléctrica que se
genera en el corazón. Su análisis proporciona importante información que debe ser siempre
complementada con una correcta anamnesis y exploración física detalladas. Aporta datos sobre
las estructuras y función cardiacas, sobre trastornos del ritmo y de la conducción, y ayuda al
diagnóstico de cardiopatías congénitas o adquiridas. Su normalidad no siempre descarta
afectación cardiaca.
En este tema aprenderemos las bases físicas del electrocardiograma (ECG), saber hacer una
interpretación básica de un ECG así como ser capaces de identificar las alteraciones más
frecuentes.
BASES ELECTROFISIOLÓGICAS
En condiciones de reposo una célula cardiaca tiene una carga negativa en su interior
y positiva en el exterior, que se mantiene gracias a una permeabilidad selectiva de la
membrana para los cationes extracelulares (sodio (Na) y potasio (K)) y a la actividad de la
bomba de Na/K fundamentalmente, esta diferencia de cargas a ambos lados de la membrana se
denomina potencial transmembrana de reposo. Si el interior de la célula se hace menos negativo,
llegando a un nivel crítico o umbral, aparece un cambio brusco en la permeabilidad, entrando
masivamente cationes que invierten la carga a uno y otro lado de la membrana, generándose el
llamado potencial de acción. Este cambio en la polaridad de la célula es lo que llamamos
despolarización. Este fenómeno activa a las células adyacentes, transmitiéndose por todo el
corazón célula a célula hasta las células musculares, a través de sistemas especializados de
conducción. La vuelta al potencial de reposo es lo que se denominará repolarización.
Si somos capaces de detectar de alguna manera ese potencial de acción que se trasmite a lo
largo del corazón y representarlo gráficamente, tendremos el ECG. Dicha actividad eléctrica
puede detectarse mediante un electrodo: cuando la corriente eléctrica se acerca a dicho
electrodo, ello lo representaremos gráficamente con una onda positiva, y cuando se aleje del
electrodo, lo representaremos como una onda negativa.
Vectores de despolarización: la despolarización avanza por todo el corazón con un frente de
onda positivo, mientras las células que quedan atrás se repolarizan, volviendo a su estado basal
con carga negativa. La sumación de todas estas despolarizaciones sigue una dirección, en
función de las vías de conducción y la masa muscular del corazón (Fig. 1).

5
Fig. 1
VÍAS DE CONDUCCIÓN
La despolarización cardiaca normal se inicia en el nodo sinusal (NS) situado en la parte alta de
la aurícula derecha (AD). Se extiende por las dos aurículas (primero, por proximidad, a la AD, y
luego a la aurícula izquierda (AI)) hasta llegar al nodo aurículoventricular (NAV) situado en la
encrucijada auriculoventricular, de conducción más lenta, de ahí, pasa al haz de Hiss situado en
la parte alta del septo interventricular (SIV) (y que por tanto es la primera zona ventricular en
despolarizarse). Dicho haz se distribuye rápidamente a cada ventrículo por las ramas derecha e
izquierda. A su vez la rama izquierda se subdivide en dos hemirramas una anterior (o superior)
y una posterior (o inferior). Finalmente alcanza toda la masa muscular a través de las pequeñas
fibras de Purkinje. Al llegar el estímulo eléctrico a las células cardiacas se produce la
contracción de las mismas (Fig. 2).
- - - - - - - + + + + + +
- - - - - - - + + + + + +
- - - - - - - + + + + + +
- - - - - - - + + + + + +
+ + + + + + + + + + + + +
- - - - - - - - - - - - - -
vector eléctrico de despolarización
vector eléctrico de despolarización
jLV

6
Fig. 2
REGISTRO DE SUPERFICIE
La actividad eléctrica del corazón se registra desde distintos puntos de observación,
denominados derivaciones. Los electrodos se podrían colocar en cualquier lugar, pero están
estandarizados: se colocan en unos lugares predeterminados para que todos los ECG sean
iguales y comparables. Cada derivación recoge todos los eventos eléctricos de la totalidad del
ciclo (despolarización y repolarización).
En el ECG normal se emplean 12 derivaciones, en dos planos perpendiculares de observación
(frontal y horizontal), por lo que el mismo evento eléctrico se observa de forma simultánea
desde 12 puntos distintos, cada uno de los cuales maximiza los eventos que ocurren en el
miocardio más próximo.
Como se ha comentado previamente, si el vector de despolarización se acerca a la derivación,
ello se registra como una onda positiva, si se aleja será negativa y si es perpendicular se
registrará como una onda bifásica. La amplitud de la onda es el resultado de la proximidad y de
la suma o resta de todos los vectores que afecten a la derivación en un mismo momento.
Las 12 derivaciones del ECG son:
• Derivaciones en el plano frontal (Fig. 3):
nódulo sinusal
nódulo auriculoventricular
haz de His
rama derecha
rama izquierda
jLV

7
Fig. 3
o Bipolares (o de Einthoven): miden la diferencia de potencial entre dos puntos: I,
II, III
o Unipolares (o de Wilson): miden la diferencia de potencial entre un punto
indiferente y otro positivo elegido en una extremidad: aVR, aVL, aVF.
• Derivaciones en el plano horizontal:
o Precordiales (unipolares): V1-V6.
DERIVACIONES DE MIEMBROS BIPOLARES
Registran potenciales entre dos electrodos colocados en los brazos (derecho (R) e izquierdo (L))
y pie izquierdo (F). Se utiliza un electrodo en el pie derecho (N) para ayudar a obtener un
trazado más estable. Se denominan I, II, III y forman un triangulo (Einthoven). Al superponerlas
forman un sistema triaxial con ángulos de 60º (Fig. 4).
Fig. 4
+
-
+
mV
-
-
-
-
-
+
+
+
+
mV
mV
I II
III
aVR aVL aVF
mV mV
mV
jLV
R L
N F
-
- -
+
+ +
DERIVACIÓN I
+ +
+ I
II III
60º
jLV

8
DERIVACIONES DE MIEMBROS UNIPOLARES
Son de pequeña amplitud, es necesario ampliar el voltaje, de ahí “aV”. Registran potenciales
con polo positivo en un solo miembro (R, L, F). Se denominan aVR, aVL, aVF. Proporcionan
tres nuevas ángulos de observación de la actividad eléctrica.
Si superponemos todas las derivaciones del plano frontal obtenemos un sistema hexaxial
(Bayley) (Fig. 5), separados por 30º, que nos informará de la dirección derecha-izquierda y
superior-inferior del vector de despolarización.
Fig. 5
DERIVACIONES PRECORDIALES
Son las más próximas al corazón (mayor voltaje), unipolares y siguen un plano horizontal
colocadas en los espacios intercostales (eic). Todas se cruzan en el centro eléctrico del corazón
(NAV), con un polo positivo en el electrodo del tórax y negativo su extensión a espalda. Se
denominan V1, V2, V3, V4, V5 y V6 (Fig. 6).
I
II III
aVR aVL
aVF +60º
I
II III
0º
+120º
aVR aVL
aVF
-150º -30º
+90º

9
Fig. 6
Informan sobre localización derecha-izquierda y anterior-posterior del vector de
despolarización.
Colocación de los electrodos (Fig.7):
Fig. 7
V1 V2 V3
V4
V5
V6
jLV
4º ESPACIO INTERCOSTAL
LÍNEA MEDIOCLAVICULAR LÍNEA MEDIOAXILAR
1 2 3
4 5
6
jLV

10
- V1: 4º eic. Línea paraesternal derecha.
- V2: 4º eic. Línea paraesternal izquierda.
- V3: entre V2 y V4.
- V4: 5º eic. Línea medio clavicular.
- V5: entre V4 y V6.
- V6: 6º eic. Línea medio axilar.
REGISTRO ELECTROCARDIOGRÁFICO
Se utiliza un papel especial milimetrado en forma de cuadrícula (el milimetrado es tanto vertical
como horizontal), cada 5 mm (5 cuadritos pequeños) hay en el papel una línea más gruesa que
conforma cuadros más grandes, de 5 mm de lado. El tiempo se mide sobre el eje de abscisas, y
el voltaje sobre el de ordenadas (Fig. 8).
Fig. 8
El papel se desplaza a una velocidad predeterminada (25 mm/sg) y está calibrado para que:
• Eje de ordenadas: o 10 mm en altura correspondan a 1 milivoltio (mv).
• Eje de abscisas:
o 1 mm en el eje de abscisas (cuadrado pequeño) equivale a 0,04 segundos (sg).
o 5 mm (cuadrado grande) equivalen a 0,2 sg.
o 25 mm (5 cuadrados grandes) corresponden a 1 sg.
1 SEGUNDO
10mm= 1milivoltio
TIEMPO
0.2 SEGUNDO
0.04 SEGUNDO
5mm
AMPLITUD

11
ONDAS, INTERVALOS Y SEGMENTOS
Ondas: deflexiones de la línea de base: P, QRS, T, U.
Segmentos: son isoeléctricos: PQ, ST.
Intervalos: comprenden ondas y segmentos: PR, QT (Fig. 9).
Fig. 9
ONDA P
Corresponde a la despolarización auricular (no a la actividad sinusal). Da información sobre el
origen del ritmo y el tamaño de las aurículas. Donde mejor se valora la P es en II y V1. El NS
está en la parte alta de la AD, primero se despolariza AD y luego AI (por tanto el eje de
despolarización auricular normal va de derecha a izquierda y de arriba a abajo). El eje de
despolarización auricular normal en el plano frontal coincide aproximadamente con II y se
acerca a dicha derivación, por lo que en esa derivación la P normal (sinusal) será siempre
positiva (eje normal entre 0-90 º). Respecto a V1 la despolarización auricular primero se acerca
(positiva) y luego se aleja (negativa), por lo que en esa derivación la P normal (sinusal) será
bifásica, con parte positiva mayor que la negativa (a veces puede faltar la porción negativa)
(Fig. 10).
P
Q
R
T U
intervalo PR intervalo
QT
intervalo ST
segmento PR
segmento ST
QRS
S

12
Fig. 10
La onda P sinusal, será negativa en aVR.
La onda P normal debe medir menos de 2.5 x 2.5 mm: menos de 0.10 sg de ancha y menos de
0.25 mv de alta (algunos autores la consideran normal hasta 3 x 3).
INTERVALO PR
Es el tiempo de la despolarización auricular más el retraso del NAV (segmento
PQ). El PR aumenta con la edad y con la disminución de la frecuencia cardiaca (FC).
Su valor normal debe estar entre 0.12 y 0.20 sg.
COMPLEJO QRS Representa la despolarización ventricular, cuyo vector medio es el eje QRS (Fig. 11).
aVL (-30º)
I (0º)
II (60º) aVF (90º)
III (120º)
aVR (-150º)
p EN PLANO FRONTAL
onda P en v1

13
Fig. 11.
Su morfología es reflejo del equilibrio de fuerzas eléctricas ventriculares. La máxima longitud
que debe tener es 0,12 sg (3 mm).
• Onda Q: onda negativa antes de la onda R. Corresponde a la despolarización de la parte
inicial del tabique. Puede estar presente en I, II, III, aVR, aVL, aVF, V5 y V6. Suele
estar ausente en precordiales derechas. Es patológica (indicando necrosis) si su duración
es mayor de 0,04 sg (un cuadrito) o mayor de 1/4 de la altura de la onda R. Tiene más
importancia patológica la anchura que la profundidad.
• Onda R: onda positiva del complejo. Corresponde a la despolarización de la mayor
parte de la masa ventricular, y por tanto, es la que condiciona el eje cardiaco.
• Onda S onda negativa tras la onda R. Corresponde a la despolarización de las últimas
zonas del ventrículo.
Si hubiera 2 ondas positivas, a la segunda se le denominaría R .́ Igualmente si hubiera 2 ondas
negativas después de la R a la segunda se le denominaría S .́ Cuando las ondas son de baja
amplitud se denominan de igual manera pero se representan con letras minúsculas (Fig. 12).

14
Fig. 12
El vector eléctrico medio de despolarización ventricular vendrá determinado por la suma de 3 vectores
(Q, R (el más importante) y S).
Eje QRS:
En el plano frontal: eje normal entre 0-90º. Si nos fijamos en la representación de las
derivaciones en el plano frontal, el vector normal de despolarización se encontrará entre I y aVF
(Fig. 13).
R
Q (QS)
R
S
R R´ R R´
s
r
s q
R´
S
R´
R
S
R
S
R
Q

15
Fig 13
aVL (-30º)
I (0º)
II (60º)
aVF (90º)
aVR (-150º)

16
En el plano horizontal: próximo a V4 (entre V3 y V5) (Fig. 14).
Fig. 14
Para calcular el eje nos podemos complicar todo lo que queramos, pero teniendo en cuenta lo
siguiente, es sencillo:
1. El QRS será más positivo cuanto más se acerque el vector de despolarización a esa
derivación, y más negativo cuanto más se aleje. Como el eje normal debe estar entre I y
aVF, nos fijaremos en esas dos derivaciones para localizar el eje (Fig. 15 y 16):
V1 V2 V3
V4
V5
V6
jLV

17
Fig. 15
Fig. 16
EJE NORMAL
EJE DESVIADOIZDA
EJE DESVIADODCHA
EJE NORMAL
EJE DESVIADOIZDA
EJE DESVIADODCHA
D.E.D
D.E.I
EJE NORMAL
D.E.D
EXTREMO
I
AVF
I
AVF
AVF AVF
I
I

18
- Eje normal: entre 0-90º QRS positivo en I y positivo en aVF
- Eje desviado a la izquierda: entre 0º y -90º QRS positivo en I y negativo en
aVF.
- Eje desviado a la derecha: entre 90º y 180º QRS negativo en I y positivo en
aVF.
- Eje extremo desviado a la derecha: entre –90 y 180º QRS negativo en I y
negativo en aVF. Eje muy raro: pensar como primera opción en la mala
colocación de derivaciones.
2. El QRS será isobifásico (o sea, con parte positiva igual que la parte negativa) en aquella
derivación perpendicular al eje (por ejemplo: QRS isobifásico en I, eje perpendicular a I
o a 90º o a –90º positivo en aVF: eje a 90º.
Causas de eje anormal:
- Desviado a la izquierda:
o Corazón horizontalizado (obesidad).
o Crecimiento ventricular izquierdo (VI).
o Bloqueo de rama izquierda (BRI).
o Hemibloqueo anterosuperior izquierdo (HBASI).
o Ritmo de marcapasos.
o Infarto de miocardio (IAM).
- Desviado a la derecha:
o Corazón verticalizado (enfisematosos).
o Crecimiento ventricular derecho (VD).
o Bloqueo de rama derecha (BRD).
o Hemibloqueo posteroinferior izquierdo (HBPII).
- Eje extremo:
o Mala colocación de derivaciones.
o Dextrocardia.
SEGMENTO ST
Segmento isoeléctrico entre la despolarización ventricular (QRS) y el final de la
repolarización (T). Suele estar al mismo nivel que el PQ. Se considera normal una elevación o
descenso de hasta 1 mm. El punto J es el punto de unión del final de la onda S con el inicio del
segmento ST (Fig. 17).

19
Fig. 17. El descenso del punto J (A) no es patológico, pero el descenso del ST con pendiente paralela o
descendente si lo es en los ejemplos B y C.
ONDA T
Representa la repolarización ventricular. Su amplitud se mide en precordiales izquierdas. La
repolarización sigue el mismo eje que la despolarización: el eje de la onda T debe estar entre 0-
90º. Por ello en el ECG normal, en aquellas derivaciones donde el QRS sea positivo, la T será
positiva; y en aquellas donde el QRS sea negativo, la T será negativa.
INTERVALO QT
Tiempo que engloba la despolarización más la repolarización ventricular. Debe ser menor de
0,40 sg. Suele representar el 45 % de un ciclo. Varía con la FC: a mayor FC más corto, por ello
debe corregirse a la FC (QT corregido (QTc)) (Tabla 1). Entre 1-4 % de la población tiene un
QTc entre 0.44-0.49 asintomático. Su elongación supone un riesgo importante de arritmias
ventriculares y muerte súbita.
Tabla 1. En lactantes menores de 6 meses puede ser normal hasta 0,47 sg.
ONDA U
Onda de pequeña amplitud después de la T, que se ve a veces en ECG normales, y que debe
tener la misma dirección que la onda T. Cuando no es así, puede indicar cardiopatía isquémica o
alteraciones hidroelectrolíticas (hipopotasemia, por ejemplo). No se sabe muy bien su
significado (repolarización de las fibras de Purkinje para unos, repolarización del tabique basal
para otros).
≤ 300Corto
> 470> 450> 460Largo
450 - 470430 - 450440 - 460Límite
< 450< 430< 440Normal
MujeresVarones1-15 añosQTc
≤ 300Corto
> 470> 450> 460Largo
450 - 470430 - 450440 - 460Límite
< 450< 430< 440Normal
MujeresVarones1-15 añosQTc

20
SISTEMÁTICA DE ESTUDIO DEL ECG
1. RITMO
• Rítmico: RR regulares (Fig. 18).
Fig. 18
¿Onda P (delante de cada QRS y con corcondancia 1:1)?
o Sí.
¿P sinusal?
▪ Sí: ritmo sinusal.
▪ No: ritmo auricular.
o No.
▪ Flutter auricular (ondas F ).
▪ Ritmo no auricular.
• Ritmo del NAV: no se consigue identificar onda P o ésta es
retrógrada (después del QRS).
• Ritmo ventricular: disociación auriculoventricular (o sea, no
hay concordancia: las P van por un lado y los complejos
ventriculares por otro).
• Arrítmico: RR irregulares (Fig. 19).
Fig. 19

21
¿Onda P (delante de cada QRS y con corcondancia 1:1)?
o Sí.
¿P sinusal?
▪ Sí: arritmia sinusal.
▪ No: ritmo auricular multifocal: P delante de cada QRS pero distintas (al
menos 3 morfologías diferentes) y con PR variables.
o No.
▪ Fibrilación auricular (FA) (ondas f ).
▪ Flutter auricular de conducción variable (ondas F ). ▪ Ritmo no auricular.
• Ritmo ventricular polimórfico.
2. FRECUENCIA CARDIACA
• Normal 60-100 lpm.
• < 60 lpm: bradicardia.
• > 100 lpm: taquicardia.
Formas de calcular la FC:
- A 25 mm/sg de velocidad de registro, cuando la distancia RR es 0.20 sg (un cuadrado
grande), la FC es 300 lpm. Por tanto, puede calcularse la FC dividiendo 300 entre el
número de cuadrados grandes entre dos complejos (es la regla: 300-150-100-75-60…).
- Normalmente los ECG están programados para recoger, en modo auto, 10 sg de
actividad (50 cuadrados grandes) (comprobar que en nuestro aparato de ECG esto es
así), por lo tanto, podemos establecer una regla de 3 (por ejemplo: si en 10 sg hubiera
12 complejos, en 60 sg habrá X 12 x 6 = 72 lpm).
- También podemos utilizar reglas de ECG calibradas, normalmente incluimos dos ondas
R a partir del cero para obtener la FC.
Un error habitual que se suele cometer a la hora de determinar la FC es cuando el paciente tiene
extrasístoles no contarlos. Las extrasístoles también hay que tenerlas en cuenta a la hora de
determinar la FC.
Bradiarritmias
Formas más frecuentes:
- Bradicardia sinusal: ritmo sinusal < 60 lpm (Fig. 20).
Fig. 20. Bradicardia sinusal. FC: 300/7 = 42 lpm o 7 x 6 = 42 lpm.

22
- Ritmo auricular bajo: ritmo auricular (P no sinusal) < 60 lpm (Fig. 21).
Fig. 21
- Arritmia sinusal: ritmo sinusal pero con RR irregulares. Suele ser fisiológico en gente
joven: arritmia sinusal respiratoria (se observa que en inspiración el ritmo sinusal se
acelera y en espiración se enlentece).
En ancianos puede ser indicativo de disfunción sinusal.
- Disfunción sinusal: no se produce o no se conduce (bloqueo sinoauricular) el estímulo
sinusal, observándose en el ECG como una pausa en el ritmo sinusal (Fig. 22).
Fig. 22. Pausa sinusal. Obsérvese el latido de escape supraventricular con la P detrás del complejo.
Cuando es de larga duración suelen aparecer latidos de escape. Si la disfunción sinusal
es completa veremos una ausencia absoluta de ondas P y como otra parte del corazón
impone un ritmo de escape.
Un tipo especial de disfunción sinusal es el síndrome bradi-taquicardia en el que se
alternan episodios de taquicardia sinusal con episodios de bradicardia sinusal o pausas
sinusales.
- Bloqueo auriculoventricular (BAV):
o 1º grado: todas las P son conducidas al ventrículo, pero con un retardo mayor
que se reflejará en el ECG como una prolongación del intervalo PR > 0.20 sg
(Fig. 23).

23
Fig. 23. PR: 0.25 sg.
o 2º grado: algunas P son conducidas y otras no.
▪ Tipo 1 = Movitz 1: con fenómeno de Wenckebach: los PR se van
alargando sucesivamente hasta que una P no conduce (Fig. 24).
Fig. 24
▪ Tipo 2 = Movitz 2: todos los PR son constantes y alguna P no es
conducida (Fig. 25).
Fig. 25. Vemos PR constante (alargado) hasta que una P no conduce.
▪ 2:1: por cada 2 P sólo se conduce una.

24
o 3º grado = completo: ninguna P se conduce. Se observará una disociación
auriculoventricular, observándose por un lado ondas P sinusales y por otro un
ritmo de escape, sin concordancia P-QRS (Fig. 26).
Fig. 26. BAV completo. Observar el ritmo sinusal (flechas rojas), discordante con el ritmo ventricular
(flechas verdes).
- Asistolia: no hay ningún tipo de actividad eléctrica. Línea de base plana sin ninguna
onda. El paciente estará sin pulso (en parada cardiaca).
Taquiarritmias
Conceptos generales:
- Regular: RR regulares.
- Irregular: RR irregulares.
- Estable: bien tolerada hemodinámicamente. - Inestable: mal tolerada hemodinámicamente (hipotensión arterial, insuficiencia
cardiaca, angina...).
Conceptos electrofisiológicos:
- Extrasístole: un complejo aislado intercalado en el ritmo de base (Fig. 27).

25
Fig. 27. Extrasístole supraventricular.
- Doblete: 2 extrasístoles seguidos (Fig. 28).
Fig. 28. Doblete ventricular.
- Triplete: 3 extrasístoles seguidos (Fig. 29).
Fig. 29. Triplete ventricular.
- Taquicardia: > 3 extrasístoles seguidos (algunos consideran que 3 ya es taquicardia).
- Bigeminismo: se repite la secuencia 1 extrasístole – 1 complejo sinusal (Fig. 30).
Fig. 30
- Trigeminismo: se repite la secuencia 1 extrasístole – 2 complejos sinusales o 2
extrasístoles – 1 complejo sinusal (Fig. 31).

26
Fig. 31
Clasificación:
- Supraventricular (Fig. 32): originada: por encima del ventrículo (aurícula o NAV):
Morfología del QRS: estrecho o conducido con aberrancia (con imagen típica de
bloqueo de rama). SIMILAR AL DEL RITMO SINUSAL.
Fig. 32
- Ventricular: originada en el ventrículo. Morfología del QRS: ancho y no cumple
criterios de bloqueo de rama típico (Fig. 33). DISTINTO AL DEL RITMO SINUSAL.
TQRS estrecho
Irregular Regular
FAFlutter au
conducción variableTaq au multifocal
Onda P visible
Onda P no visible
Taq sinusalTaq auricular
TPSVTPSV
Ondas F
Flutter au
TQRS estrecho
Irregular Regular
FAFlutter au
conducción variableTaq au multifocal
Onda P visible
Onda P no visible
Taq sinusalTaq auricular
TPSVTPSV
Ondas F
Flutter au

27
Fig. 33. Morfologías típicas de bloqueo de rama (a la izquierda) y atípicas (a la derecha).
Formas de taquiarritmias más frecuentes:
- Taquiarritmias supraventriculares
o Extrasístoles supraventriculares (ESV) (Fig. 34):
▪ Sinusal: precedido de P sinusal.
▪ Auricular: precedido de P no sinusal.
▪ Del NAV: sin P o con P retrógrada.
Fig. 34

28
o Taquicardias supraventriculares (TSV):
▪ Taquicardias auriculares:
- Taquicardia sinusal: ritmo sinusal > 100 lpm (Fig. 35).
Fig 35. FC: 120 lpm.
- Taquicardia auricular: ritmo auricular (P no sinusal) > 100 lpm.
- Taquicardia auricular multifocal: ritmo auricular (P no sinusal)
> 100 lpm con al menos 3 morfologías distintas de P. Todos los
complejos deberán ir precedidos de ondas P pero como los
estímulos se producen en sitios distintos de las aurículas, los
PR serán variables y por ello será arrítmica (Fig. 36).
Fig. 36
- FA: ausencia de ondas P + RR irregulares. Pequeñas
oscilaciones en la línea de base: ondas f (Fig. 37 y 38).

29
Fig. 37. FA con respuesta ventricular media a 90 lpm. Las ondas f las diferenciaremos de las ondas F,
en que las primeras son irregulares, distintas y generalmente de pequeña amplitud.
Fig 38. FA con respuesta ventricular media a 80 lpm. Recordar que en el tratamiento con Digoxina se
puede ver un descenso ST en forma de cubeta (cubeta digitálica), que se objetiva mejor en la cara lateral.
- Flutter auricular: ausencia de ondas P. RR regulares. Ondas
auriculares en dientes de sierra: ondas F. Típico: ondas F a
300 lpm. Respuesta ventricular a 150 lpm (Fig. 39).

30
Fig. 39. RR rítmicos, no se ven ondas P. Se ven ondas con morfología típica en dientes de sierra
(ondas F) a 300 lpm: flútter auricular típico a 75 lpm (respuesta ventricular 4:1). Flútter típico: la
activación sube hacia el techo de la AD por la parte posterior de la AD donde la conducción es lenta
(parte descendente de la onda F en la cara inferior: lenta) y posteriormente baja por la parte anterior
de la AD con conducción más rápida (parte ascendente: rápida). Este circuito tarda en realizarlo unos
200 msg (un cuadro grande = 300 lpm). Observar también ondas Q y ascenso ST V2-V4 (IAM
anterior en evolución).
▪ Taquicardias del NAV: RR regular. Buscar P retrógrada (onda P
después del QRS, negativa en cara inferior y positiva en V1 Suele
visualizarse como una pseudo S en la cara inferior y pseudo R en V1,
que no existen en el ritmo sinusal normal). La forma más frecuente de
taquicardia del NAV es la taquicardia paroxística supraventricular
(TPSV) (Fig. 40, 41 y 42).

31
Fig. 40. Taquicardia regular QRS estrecho a 160 lpm. No se ve onda P delante de los complejos, ni claras
ondas F entre los complejos. Se observa una onda positiva después del QRS en V1 (pseudoR) con un
RP<PR (P retrógrada): TPSV.
Fig. 41. Taquicardia regular QRS estrecho a 160 lpm Se observa una onda positiva después del QRS en
V1 (pseudoR) y una onda negativa después del QRS en cara inferior (pseudoS) con un RP<PR.

32
Fig. 42. Taquicardia regular QRS estrecho a 200 lpm. Se observa pseudoR en V1 y pseudoS en II (izda),
que no se aprecia en el ECG en sinusal (dcha).
- Taquiarritmias ventriculares
o Extrasístoles ventriculares (EV) (Fig. 43).
Fig. 43
o Taquicardias ventriculares (TV):
Conceptos:
- Monomórfica: todos complejos iguales.
- Polimórfica: distintos complejos. Una forma de TV polimórfica es la
torcida de punta en la que la polaridad del QRS va variando a lo largo
de la línea de base (Fig. 44).
Fig. 44

33
- No sostenida: dura menos de 30 sg (Fig. 45).
Fig. 45
- Sostenida: dura más de 30 sg y/o o requiere una intervención inmediata
para su terminación debido a inestabilidad hemodinámica (Fig. 46).
Fig. 46

34
Fenómenos típicos de las TV que permiten identificarlas (Tabla 2):
Tabla 2. Diagnóstico diferencial entre TSV y TV.
- Disociación auriculoventricular: no hay concordancia 1:1 P-QRS. Por
un lado hay un ritmo sinusal y por otro lado hay un ritmo ventricular.
- Captura: algún latido sinusal puede conducirse a ventrículo por lo que
veremos un latido sinusal normal entre medio de la TV.
- Fusión: algún latido sinusal puede conducirse a ventrículo y coincidir
con un complejo ventricular dando lugar a un complejo fusión de
ambos dos: la morfología resultante será la de sumar la morfología del
QRS normal con el QRS ventricular (Fig. 47).
Puede degenerar en arritmias malignasNo suele degenerar en arritmias malignas
Suele asociarse con cardiopatía estructuralNo suele asociarse con cardiopatía estructural
Suele tolerarse mal hemodinámicamenteSuele ser bien tolerada hemodinámicamente
Cumple algún criterio de BrugadaNo cumple ningún criterio de Brugada
Ausencia de transición del QRS en precordiales (de
V1-V6 la polaridad es lal misma en todas las
derivaciones: o todos complejos positivos, o todos
negativos)
Transición normal del QRS en precordiales (V1-V2
polaridad predominantemente negativa, V3-V4
transición, V5-V6 polaridad predominantemente
positiva)
EV presentan pausa compensadora completa (el
intervalo entre los dos complejos sinusales que
incluyen al extrasístole es el doble que el intervalo
RR)
ESV presentan pausa compensadora incompleta (el
intervalo entre los dos complejos sinusales que
incluyen al extrasístole es menos del doble que el
intervalo RR)
No se modifica con maniobras vagales / AdenosinaEnlentecimiento o cese con maniobras vagales /
Adenosina
QRS ancho sin morfología típica de bloqueo de
rama. Distinto al QRS basal
Cuanto más ancho sea el QRS más probabilidad de
que se trate de una TV
QRS estrecho o con morfología típica de bloqueo
de rama. Similar al QRS basal
Disociación AVNo disociación AV
P puede estar delante del QRS, incluida en el QRS o
detrás (P retrógrada)
Latidos de fusión / Latidos de capturaNo latidos de fusión / No latidos de captura
TVTSV
Puede degenerar en arritmias malignasNo suele degenerar en arritmias malignas
Suele asociarse con cardiopatía estructuralNo suele asociarse con cardiopatía estructural
Suele tolerarse mal hemodinámicamenteSuele ser bien tolerada hemodinámicamente
Cumple algún criterio de BrugadaNo cumple ningún criterio de Brugada
Ausencia de transición del QRS en precordiales (de
V1-V6 la polaridad es lal misma en todas las
derivaciones: o todos complejos positivos, o todos
negativos)
Transición normal del QRS en precordiales (V1-V2
polaridad predominantemente negativa, V3-V4
transición, V5-V6 polaridad predominantemente
positiva)
EV presentan pausa compensadora completa (el
intervalo entre los dos complejos sinusales que
incluyen al extrasístole es el doble que el intervalo
RR)
ESV presentan pausa compensadora incompleta (el
intervalo entre los dos complejos sinusales que
incluyen al extrasístole es menos del doble que el
intervalo RR)
No se modifica con maniobras vagales / AdenosinaEnlentecimiento o cese con maniobras vagales /
Adenosina
QRS ancho sin morfología típica de bloqueo de
rama. Distinto al QRS basal
Cuanto más ancho sea el QRS más probabilidad de
que se trate de una TV
QRS estrecho o con morfología típica de bloqueo
de rama. Similar al QRS basal
Disociación AVNo disociación AV
P puede estar delante del QRS, incluida en el QRS o
detrás (P retrógrada)
Latidos de fusión / Latidos de capturaNo latidos de fusión / No latidos de captura
TVTSV

35
Fig. 47. Latidos de captura (C) y de fusión (F).
o Flutter / fibrilación ventricular (FV):
Son ritmos sin pulso. En ambas, es imposible identificar ni el QRS ni la T. La
diferencia es que en el flutter ventricular las ondas son continuas, regulares e
iguales, y en la FV son totalmente irregulares y caóticas (Fig. 48 y 49).
Fig. 48. Flútter auricular.
Fig. 49. Fibrilación ventricular.

36
Marcapasos
El marcapasos lo podremos ver en el ECG como una espícula antes de la P (si estimula en
aurícula), antes del QRS (si estimula en ventrículo) o ambas (si estimula en aurícula y
ventrículo) (Fig. 50).
Fig. 50. Marcapasos bicameral (DDD): vemos 2 espículas (una antes de la P y otra antes del QRS).
Cuando estimula en aurícula, la P que veamos es muy parecida a la sinusal pues estimula en
AD.
Cuando estimula en ventrículo, el QRS será ancho y anómalo, pues al estimular en VD la
despolarización se producirá por una vía totalmente anómala.
Código de letras de los marcapasos (nos interesarán sobre todo las 3 primeras):
- Primera letra: dónde estimula:
o A: en aurícula.
o V: en ventrículo.
o D: en aurícula y ventrículo (marcapasos bicamerales).
- Segunda letra: dónde detecta si hay o no ritmo propio:
o A: en aurícula.
o V: en ventrículo.
o D: en aurícula y ventrículo.
- Tercera letra: qué hace si detecta que hay ritmo propio:
o I: se inhibe.
o T: estimula.
o D: puede realizar ambas.
La letra O indica en cualquier caso ausencia de función.
Ejemplos más frecuentes:
- VVI: estimula en ventrículo, detecta si hay ritmo propio en ventrículo y si lo hay se
inhibe (no estimula).
- AAI: igual, pero estimula y detecta en aurícula.

37
- VOO: estimula en ventrículo a un ritmo fijo independientemente de que haya ritmo
propio o no.
- VDD: estimula en ventrículo y detecta si hay ritmo propio en aurícula y ventrículo. Si
hay ritmo propio en aurícula espera a ver si se trasmite a ventrículo y si no es así
estimula en ventrículo. Si no hay ritmo propio en aurícula estimula en ventrículo.
- DDD: estimula en ventrículo y aurícula y detecta en aurícula y ventrículo. Si hay ritmo
propio en aurícula espera a ver si se trasmite a ventrículo y si no es así estimula en
ventrículo. Si no hay ritmo propio en aurícula estimula en aurícula y espera a ver si se
trasmite a ventrículo y si no es así estimula en ventrículo.
1. MORFOLOGÍA DE LA ONDA P - ¿Sinusal?: eje onda P 0-90º (positivas en I, II y aVF, negativa en aVR).
- ¿Tamaño normal?: amplitud < 0.25 mv y duración < 0.10 sg (< de 2.5 cuadritos de alto
x 2.5 cuadritos de ancho).
Crecimientos auriculares (Fig. 51)
Fig. 51
jLV
V1
NORMAL IZQUIERDA DERECHA
V1
II
RA
LA
LA LA
LA LA LA
RA RA
RA RA
RA

38
- Crecimiento AI: es la llamada P mitral (típica de valvulopatías mitrales).
Características:
- ≥ 0.12 sg y mellada en II (cara inferior).
- Altura normal.
- Bifásica en V1 (precordiales derechas) con porción negativa > positiva.
- Crecimiento AD: es la llamada P pulmonar (típica del cor pulmonale).
Características:
- ≥ 0.25 mv y picuda en II (cara inferior).
- Anchura normal.
- Prácticamente monofásica en V1 (precordiales derechas) con porción positiva
>> porción negativa.
2. INTERVALO PR
• Normal 0.10 - 0.20 sg.
• Alargado > 0.20 sg (BAV 1º grado).
• Acortado < 0.10 sg (Preexcitación) (Fig. 52).
Fig. 52. En el SWPW (izda) existe una vía accesoria que hace que parte del estímulo auricular pase al
ventrículo por dicha vía, de conducción más rápida que el NAV: ello explica el PR corto (conducción más
rápida) y la onda delta (despolarización más precoz de la zona ventricular próxima a la vía accesoria). En

39
el SLGL (dcha) la vía de conducción más rápida se encuentra adyacente o en el propio NAV por lo que el
ventrículo se despolarizará por la vía normal: de ahí el PR corto y la ausencia de onda delta (al
despolarizarse el ventrículo por la vía normal el QRS será normal).
o PR corto + onda delta: Síndrome de Wolf Parkinson White (SWPW) (Fig. 53).
o PR corto sin onda delta: Síndrome de Lown Ganong Levine (SLGL).
Fig. 53
3. QRS - Eje: normal (0-90º), desviado a la izquierda, desviado a la derecha, eje extremo.
- Duración: normal < 0.12 sg. Alargado > 0.12 sg (bloqueo de rama).
- Morfología:
- Presencia de ondas Q patológicas.
- Criterios de hipertrofia ventricular.
- Criterios de bloqueo de rama.
Hipertrofia ventricular
- Hipertrofia ventricular izquierda (HVI) (Fig. 54).

40
Fig. 54
Características:
- Ondas R altas en derivaciones orientadas hacia VI (I, aVL, V5-V6).
- Ondas S profundas en derivaciones situadas sobre VD (V1-V2).
- Puede haber también:
o Ensanchamiento QRS: BRI, hemibloqueo izquierdo.
o Eje desviado a izquierda.
o Signos de sobrecarga izquierda (sistólica o diastólica) (Fig. 55).
Fig. 55
Hay multitud de criterios ECG de HVI descritos (Tabla 3), si bien no nos debemos
complicar mucho, las características arribas descritas deberían ser más que suficientes
para identificar una HVI.

41
Tabla 3. Algunos criterios ECG de HVI.
- Hipertrofia ventricular derecha (HVD) (Fig. 56).
Fig. 56
Características:
- Ondas R altas en derivaciones orientadas hacia VD (V1-V2).
- Ondas S profundas en derivaciones orientadas hacia VI (V5-V6).
- Puede haber también:
o Ensanchamiento QRS: BRD.
o Eje desviado a derecha.
o Signos de sobrecarga derecha.
▪ Descenso ST y T negativas precordiales derechas.
▪ Patrón: S I Q III T III.
También se han descrito distintos criterios de HVD.
ECG en el TEP: suele haber taquicardia y signos de sobrecarga derecha:
- Eje derecho. - BRD.
- R>S V1-V2.
R (V5 o V6) > 25 mm
S (V1 o V2) > 25 mm
Sokolow: S V1 + R (V5 o V6) > 35 mm
Cornell: S V3 + R aVL ≥ 28 mm en ♂ o ≥ 20 mm en ♀
Lewis: R I + S III – R III – SI > 17 mm
R más alta + S más profunda ≥ 45 mm (de V1-V6)
R V6 > R V5
R I + S III ≥ 25 mm
R I ≥ 14 mm
R aVL ≥ 12 mm

42
- Descenso ST / T negativa V1-V2.
- Signos de crecimiento AD.
- Patrón SI, QIII, T III.
Bloqueos de rama (Fig. 57)
Fig. 57
- BRI.
Características:
- QRS > 0.12 sg.
- V1-V2: S (QS) profunda.
- V5-V6: RR´ ancha.
- También suele haber:
o T negativa V5-V6.
o Eje desviado a izquierda.
- HBASI (Fig. 58).

43
Fig. 58. La deflexión intrinsecoide hace referencia a la distancia entre el inicio del QRS y la parte
más alta de la R. Obsérvese como esa distancia es mayor en aVL que en V5.
Características:
- QRS < 0.12 sg.
- Desviación del eje a izquierda sin otras causas de desviación del eje a izqierda
(HVI).
- S ancha V5-V6.
- Deflexión intrinsecoide aVL > V5.
- HBPII (Fig. 59).
Fig.59
Características:
- QRS < 0.12 sg.
- Desviación del eje a derecha sin otras causas de desviación del eje a derecha ni
imagen de BRD.
- BRD.
Características:
- QRS > 0.12 sg. - V1-V2: RSR´.
- V5-V6: S ancha.
- También suele haber:

44
o T negativa V1-V2.
o Eje derecho.
4. SEGMENTO ST Y ONDA T
- Segmento ST:
- Normal: isoeléctrico (+/- 1 mm de la línea de base).
- Ascenso (> 1 mm).
Causas más frecuentes:
o Síndrome coronario agudo con elevación del ST (SCACEST).
o Pericarditis.
o Otros: patrón de repolarización precoz, síndrome de Brugada (Fig. 60),
aneurisma ventricular.
Fig. 60. Imagen típica de síndrome de Brugada: imagen de BRD + ascenso punto J + ST
elevado + onda T negativa en precordiales derechas.
- Descenso (> 1 mm) (Fig. 61).
Fig 61. Diagnóstico diferencial entre SCASEST y sobrecarga sistólica. En el SCASEST:
deberá haber una clínica compatible, no tiene porqué haber signos de HVI, el descenso ST
será cóncavo hacia arriba y las T serán negativas y simétricas.
ST cóncavo hacia arriba y T negativa simétrica:SCASEST, cubeta digitálica
ST cóncavo hacia abajo y T negativa asimétrica:
sobrecarga sistólica
ST cóncavo hacia arriba y T negativa simétrica:SCASEST, cubeta digitálica
ST cóncavo hacia abajo y T negativa asimétrica:
sobrecarga sistólica

45
Causas más frecuentes:
o Síndrome coronario agudo sin elevación del ST (SCASEST).
o Sobrecarga sistólica.
o Otros: cubeta digitálica.
- Onda T:
- Normal: positiva, pequeña y asimétrica. Suele ser negativa en aVR y V1 y
puede serlo en V2 y III.
- Negativa:
o Simétrica: isquemia subepicárdica.
o Asimétrica: sobrecarga sistólica ...
- Positiva, alta, picuda y simétrica: isquemia subendocárdica.
ECG en la cardiopatía isquémica
En el momento agudo, según como esté el ST, podemos clasificar los SCA (Fig. 62 y 63):
Fig. 62
Dolor torácico
¿Características coronarias?
ECG
SCACESTSCASEST SCABRI
Otras situacionesAngina
inestable
Troponina
no elevada
IAM QIAM no QTroponina
elevada
Dolor torácico
¿Características coronarias?
ECG
SCACESTSCASEST SCABRI
Otras situacionesAngina
inestable
Troponina
no elevada
IAM QIAM no QTroponina
elevada
Dolor torácico
¿Características coronarias?
ECG
SCACESTSCASEST SCABRI
Otras situacionesAngina
inestable
Troponina
no elevada
IAM QIAM no QTroponina
elevada
ST
INFARTO SUBENDOCÁRDICO
ST
INFARTO EPICÁRDICO
V5 V5

46
Fig. 63. En caso de isquemia subendocárdica (A), el vector ST resultante se orienta hacia la capa interna
del ventrículo afectado. Cuando la isquemia afecta a la capa ventricular externa (B) (lesión transmural o
epicárdica), el vector ST se dirige hacia el exterior. Las derivaciones situadas encima registran una
elevación del ST. En las derivaciones contralaterales puede registrarse una depresión recíproca del ST.
- SCASEST: la afectación es subendocárdica. El ST estará normal o descendido (el
descenso para considerarlo significativo deberá ser > 1 mm) (Fig. 64). Según haya
elevación o no de marcadores de necrosis miocárdica hablaremos de IAM no Q (la
afectación subendocárdica habitualmente no deja ondas Q patológicas) o de angina
inestable.
Fig. 64. Descenso ST cara anterior: lesión subendocárdica anterior extensa. Observar también que el
ritmo es una FA con FC en torno a 120 lpm.
En el SCASEST el flujo está comprometido pero la arteria coronaria no está ocluida
totalmente por lo que el tratamiento deberá ir encaminado a mantener la arteria abierta.
- SCACEST: la afectación es subepicárdica = transmural. El ST estará ascendido > 1 mm (Fig. 65). La afectación transmural siempre producirá elevación de marcadores de
necrosis y formación de ondas Q patológicas (IAM transmural). En el SCACEST la arteria estará totalmente ocluida por lo que el tratamiento deberá ir
encaminado a abrir la arteria responsable.
Ante un cuadro clínico compatible, la aparición de un BRI que no existía previamente,
tendrá la misma significación que un SCACEST.

47
Fig. 65. Elevación marcada ST que se fusiona con ondas T en toda la serie precordial, I y aVL. En las
derivaciones III y aVF se detecta una depresión ST, que hace pensar en un cambio recíproco. Las
elevaciones marcadas de ST con ondas T altas causadas por una isquemia grave reciben el nombre de
patrón de corriente lesional monofásico. Este patrón puede simular un aumento de la amplitud de la onda
R. Diagnóstico: fase hiperaguda de un IAM anterior extenso.
En la cardiopatía isquémica también podemos ver alteraciones a nivel de la onda T (isquemia) u
ondas Q patológicas (necrosis) (Tabla 4 y Fig 66).
Tabla 4. Las alteraciones típicas del SCASEST son descenso del ST y ondas T negativas, si bien un ECG
normal no nos lo excluirá.
SINOQ(Necrosis)
Normal o positivaNegativa en la evolución
del IAM
Normal o positiva o negativa
T(Isquemia)
AscendidoNormal o descendidoST(Lesión)
SCACEST (IAM Q)
Afectación subepicárdica =Transmural
SCASEST(Angina inestable, IAM no Q)
Afectación subendocárdica
SINOQ(Necrosis)
Normal o positivaNegativa en la evolución
del IAM
Normal o positiva o negativa
T(Isquemia)
AscendidoNormal o descendidoST(Lesión)
SCACEST (IAM Q)
Afectación subepicárdica =Transmural
SCASEST(Angina inestable, IAM no Q)
Afectación subendocárdica

48
Fig. 66. T negativas profundas simétricas en cara anterior: isquemia subepicárdica anterior extensa.
Observar también el QT que está alargado (0.50 sg) que es otro dato de isquemia.
Localización ECG del SCA:
- Anterior (Descendente anterior) (Fig. 67):
- Septal: V1-V2.
- Anterior / Apical: V3-V4.
- Anteroseptal: V1-V4.
- Anterior extenso: I, aVL, V1-V6.
Fig. 67
- Lateral (Circunfleja) (Fig. 68):
- Lateral alto: I, aVL.
- Lateral bajo: V5-V6.

49
- Lateral: I, aVL, V5-V6.
Fig. 68
- Inferoposterior (Coronaria derecha):
- Inferior: II, III, aVF (Fig. 69).
- Posterior: V1-V2 (imagen especular) (Fig. 70).
- Posteroinferior: II, III, aVF. V1-V2 (imagen especular).
- VD: V3R-V4R.
Fig 69

50
Fig. 70. IAM posterior. Vemos una R>S en precordiales derechas que no existía en el ECG basal así
como un descenso ST. Ello es la imagen especular de una Q con ascenso del ST posterior.
En el SCACEST existen una serie de cambios evolutivos en el ECG (Fig. 71).
Fig. 71
Existe una entidad en la que se produce un ascenso del ST transitorio (no persistente como en el SCACEST: en el SCACEST mientras la arteria esté ocluida el ST estará ascendido) y breve
(generalmente < 5 min) y que no suele acompañarse de elevación de marcadores miocárdicos:
es la angina de Prinzmetal (o angina variante o vasoespástica). Típico en fumadores jóvenes y
predominio nocturno.
ECG en la pericarditis
- El ECG puede ser normal.
- Descenso del PR (alteración muy específica pero poco sensible).
- Ascenso del ST de concavidad superior (Fig. 72).

51
Fig. 72. Morfología típica del ascenso del ST en el SCACEST (A) y en la pericarditis (B). Observar
en B también el descenso del PR.
- T positivas y picudas (al principio). T negativas en la evolución.
- Bajos voltajes (si derrame pericárdico).
- Y algo muy importante que ayuda al diagnóstico diferencial con el SCA: las
alteraciones ECG no se corresponden a ningún territorio coronario.
Una miopericarditis dará alteraciones ECG similares, la diferencia es que mientras en la
pericarditis no hay elevación de marcadores miocárdicos, en la miocarditis sí la hay.
5. INTERVALO QT
• Normal: < 0.40 sg.
Si bien lo más correcto es ajustarlo a la FC (QTc): al aumentar la FC disminuye el intervalo
QT; al disminuir la FC aumenta el intervalo QT.
QTc:
- Bazzet: QT ideal = K x √RR (K= 0.37 (varones); 0.40 (mujeres)).
Normal: QT debe ser ± 10% QT ideal.
- Taran y Szilagyi: QTc = QT/√RR.
Normal: < 0.44 sg.
• Alargado: Síndrome de QT largo (Fig. 73).
o Congénito.
o Adquirido:
o Fármacos que prolongan QT.
o Alteraciones electrolíticas: hipocalcemia, hipomagnesemia.
o Isquemia.

52
Fig. 73. QT: 1 sg !!. QTc: 0.71 sg.
• Corto: Síndrome de QT corto.
o Congénito.
o Adquirido.
o Alteraciones electrolíticas: hipercalcemia, hipermagnesemia (Fig. 74).
Fig. 74
6. ONDA U Lo normal es que no exista, si existe debe ser pequeña. Pueden verse ondas U prominentes en
alteraciones hidroelectrolíticas (por ejemplo, hipopotasemia) (Fig. 75).

53
Fig. 75. Izda: hipopotasemia (A: normal, B: 3 mEq/l, C: 2 mEq/l, D: 1 mEq/l). Dcha:
hiperpotasemia (A: normal, B: 7 mEq/l, C: 9 mEq/l, D: > 10 mEq/l)
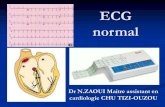
ECG NORMAL (Fig. 76)
Fig. 76
- Onda P
• < 2.5 mm alto (0.25 mv) x <2.5 mm (0.10 sg) ancho.
• Eje: entre 0º y +90º.
- Intervalo PR
• 3 mm (0.12 sg) - 5 mm (0.20 sg).

54
- Complejo QRS
• < 3 mm (0.12 sg).
• Eje: entre 0º y +90º.
- Ondas Q. No patológicas si:
• < 1 mm (0.04 sg).
• Amplitud < de 1/4 de R.
- Segmento ST
• Isoleléctrico y recto.
• Menos de 1 mm de desviación arriba o abajo.
- Intervalo QT
• Depende de la FC: suele medir un 40 % de la duración del ciclo.
• < 10 mm (0.4 sg).
- Onda T
• Polaridad igual que la del QRS.
• < 10 mm de alto (1 mv).

55
BIBLIOGRAFÍA
- Bayes A. Electrocardiografía clínica. 7ª ed. Barcelona, Publicaciones Permanyer, 2012
- Dubin D. Interpretación de ECG. Fort Myers, Cover Publishing Company, 2007
- Braunwald E, et al. Tratado de cardiología. 8ª ed. Barcelona, Elsevier España, 2012