121108 espondilitis anquilosante
-
Upload
juan-delgado-delgado -
Category
Health & Medicine
-
view
734 -
download
1
Transcript of 121108 espondilitis anquilosante
Reunión Difusión Estudio Radar Julia Fernández Melón Unitad de Reumatología Hospital Universitario Son Espases
Recognising And Diagnosing Ankylosing spondylitits Reliably
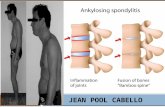
ESPONDILITIS ANQUILOSANTE Spondylos (vértebra) y ankylos (rigidez o fusión) � Enfermedad inflamatoria de evolución crónica. � Afecta predominantemente al esqueleto axial. � Afectación constante y característica de las
sacroilicas.
EA: ETIOLOGIA. PATOGENIA � DESCONOCIDA � AGREGACIÓN FAMILIAR � PREDISPOSICIÓN GENÉTICA � ASOCIACIÓN CON EL ANTÍGENO HLA-B27
� 80-98% de los pacientes EA de raza blanca son HLA-B27+
� 8% de la población general � 2-8% de la población B27+ desarrollará EA � 20% en los familiares de primer grado B27+ de
pacientes B27+
E. ANQUILOSANTE. Clínica.
LUMBALGIA INFLAMATORIA � Mejoría con el ejercicio � Dolor nocturno � Inicio insidioso � Inicio<40 años � No mejoría con el reposo Se considera Lumbalgia Inflamatoria si están
presentes 4 de los 5 criterios
E. ANQUILOSANTE. Clínica.
• LUMBALGIA INFLAMATORIA
• Rigidez lumbar
• Dolor glúteo alternante.
• Dolor torácico.
E. Anquilosante. Clínica. • Afectación articulaciones periféricas (EEII).
• Entesitis.
• Manifestaciones clínicas extraesqueléticas:
• uveítis anterior aguda
• insuficiencia valvular aórtica
• defectos de la conducción cardíaca
• fibrosis de los lóbulos pulmonares superiores
• afectación neurológica
• amiloidosis.
ESPONDILITIS ANQUILOSANTE � CRITERIOS DE NUEVA YORK MODIFICADOS
(1984): � CRITERIO CLÍNICO:
� Dolor lumbar inflamatorio de más de tres meses de duración
� Limitación de la movilidad de la columna lumbar � Limitación de la expansión torácica
� CRITERIO RX: � SACROILITIS Rx grado II bilateral o grado III-IV unilateral.
Sensibilidad: 83% Especificidad: 98% De Van der Linden, Valkenburg, Cats: Evalution of diagnostic criteria for ankylosing spondylitis: a proposal for
modification of the New York criteria. Arthritis Rheum27:361, 1984.
Grados radiológicos SI
� Grado 0: normal.
� Grado I: sospechosa (borrosidad, ensanchamiento)
� Grado II: cambios mínimos (irregularidad cortical, pequeñas erosiones, esclerosis)
� Grado III: esclerosis, erosiones, pinzamiento.
� Grado IV: anquilosis.
CRITERIOS DE CLASIFICACION ASAS PARA EA AXIAL
Dolor lumbar crónico (> 3m, <45 años)
Lumbalgia inflamatoria Respuesta a AINEs Antecedentes Familiares Uveitis anterior Psoriasis EII sensibilidad del 82,9% Aumento de VSG/PCR. HLA B27 especificidad del 84,4%. Artritis periférica Talalgia Dactilitis
Rudwaleit M et al. Ann Rheum Dis 2009; 68: 770-76
SACROILIITIS RX SACROILIITIS RNM
+ 1 CRITERIO CLÍNICO
HLA-B27 +
2 CRITERIOS CLÍNICOS
Estudio Observacional de Valoración de unos Criterios de Derivación para el Diagnóstico de
Espondiloartritis Axial en pacientes con Dolor Lumbar Crónico
16
Estudio RADAR
Justificación del Estudio � Prevalencia de Espondilitis Anquilosante ~ 0.5%
� Media del retraso diagnóstico de 5–7 años
� Las consecuencias del retraso son: � Daño estructural � Limitaciones físicas � Discapacidad � Perjuicio sobre la Calidad de Vida � Incremento de la carga económica sobre el paciente y
la sociedad
17
Justificación del Estudio � PROBLEMAS:
� los datos clínicos pueden ser tardíos
� Sacroilitis radiográfica en el 50-70% de los pacientes tarda 5-10 años, y en 15-25% tarda más.
� 20% de los casos de sacroileítis I-II pueden ser confusos.
� Criterios tardíos y confusos.
Objetivos del Estudio
� Objetivo Principal � Determinar cuál de las dos estrategias de derivación,
en su uso por Atención Primaria, es superior para el diagnóstico de Espondiloartropatia Axial (EsA Axial) por el reumatólogo
� Comparación Principal de Eficacia � Se compararán las proporciones de sujetos
diagnosticados de EsA Axial en cada una de las estrategias de derivación
19
Objetivos Secundarios
� Determinar cuál de los criterios de derivación propuestos, o qué combinación de ellos, es la más exitosa y viable para conseguir el diagnóstico de EsA Axial
� Describir las características clínicas y demográficas de los pacientes diagnosticados de EsA Axial
� Evaluar si la información obtenida de los pacientes puede utilizarse para la detección eficaz de EsA Axial
20
Estrategias de Derivación � Estrategia 1
� El paciente cumple al menos 1 de los siguientes 3 criterios: � Dolor Lumbar Inflamatorio � Human leukocyte antigen B27 (HLA-B27) � Sacroiliitis objetivada por imagen (Rayos X, Resonancia Magnética [MRI], scanner
[si disponible de prueba anterior])
� Estrategia 2 � El paciente cumple al menos 2 de los siguientes 6 criterios:
� Dolor Lumbar Inflamatorio � Human leukocyte antigen B27 (HLA-B27) � Sacroiliitis objetivada por imagen � Historia familiar de EsA Axial � Buena respuesta del dolor lumbar al tratamiento con anti-inflamatorios no
esteroideos (AINEs) � Manifestaciones Extra Articulares conocidas (uveitis, iridociclitis, psoriasis,
Enfermedad Inflamatoria Intestinal).
21
22
Center of Excellence
Referral Site
Strategy 1
Referral Site
Strategy 2
Referral Site
Strategy 1
Referral Site
Strategy 2
Referral Site
Strategy 1
Referral Site
Strategy 1
Referral Site
Strategy 2
Referral Site
Strategy 2
Patients
Patients
Patients
Patients
Patients
Patients
Patients
Patients
Diagnóstico por el Reumatólogo � Los pacientes que cumplían los criterios fueron derivados
al reumatólogo de referencia
� Los reumatólogos realizaron las evaluaciones y medidas según práctica clínica habitual para el diagnóstico de EsA Axial, incluyendo: � Anamnesis y examen físico � Análisis de sangre � Radiología � Resonancia Magnética (MRI)
� El diagnóstico de EsA Axial se estableció según el criterio del reumatólogo y puede no haber cumplido los criterios modificados de Nueva York
23
Pacientes Derivados por País Country
Referral Strategy 1 (N=504)
Referral Strategy 2 (N=568)
Total Referred (N=1072)
Austria 66 (13.1%) 42 (7.4%) 108 (10.1%)
Belgium 75 (14.9%) 66 (11.6%) 141 (13.2%)
Canada 26 (5.2%) 12 (2.1%) 38 (3.5%)
Czech Republic 18 (3.6%) 4 (0.7%) 22 (2.1%)
Denmark 35 (6.9%) 53 (9.3%) 88 (8.2%)
Hungary 19 (3.8%) 22 (3.9%) 41 (3.8%)
India 22 (4.4%) 41 (7.2%) 63 (5.9%)
Israel 31 (6.2%) 62 (10.9%) 93 (8.7%)
Italy 10 (2.0%) 35 (6.2%) 45 (4.2%)
Mexico
Romania 38 (7.5%) 68 (12.0%) 106 (9.9%)
Russia 50 (9.9%) 41 (7.2%) 91 (8.5%)
Slovakia 30 (6.0%) 69 (12.1%) 99 (9.2%)
Slovenia 6 (1.2%) 15 (2.6%) 21 (2.0%)
Spain 60 (11.9%) 28 (4.9%) 88 (8.2%)
United Kingdom 11 (2.2%) 8 (1.4%) 19 (1.8%)
Venezuela 7 (1.4%) 2 (0.4%) 9 (0.8%)
Valores presentados: n (%)
Demográficos de Pacientes Derivados Referral Strategy 1 Referral Strategy 2
Male 237 (47%) 310 (54.6%)
Age, mean (SD) 36.5 (9.93) 37.6 (11.73)
Caucasian/white 469 (93.1%) 511 (90.6%)
CRP mg/L, mean (SD) 8.7 (15.96) 8.5 (15.36)
ESR mm/hr, mean (SD) 14.8 (14.45) 16.4 (17.74)
Overall BASMI, mean (SD) 2.3 (1.37) 2.5 (1.50)
Overall BASFI, mean (SD) 3.4 (2.24) 3.4 (2.25)
Overall BASDAI, mean (SD) 4.5 (2.12) 4.4 (2.02)
Variable Principal: Diagnóstico de EsA Axial definida
� No hay diferencias estadísticamente significativas entre las dos estrategias de derivación
Valores presentados: n (%) si no se indica lo contrario
Referral Strategy 1
(N=494)
Referral Strategy 2
(N=555) P Value % Difference
(95% CI)
Definite axial SpA 176 (35.6%) 221 (39.8%) 0.4470 4.40% (-7.09%, 15.89%)
Radiographic SpA (Ankylosing spondylitis) 135 (27.3%) 172 (31.0%) 0.4300 4.46%
(-6.77%, 15.69%)
Non-Radiographic SpA 41 (8.3%) 49 (8.8%) 0.6760 1.56% (-5.86%, 8.98%)
Possible axial SpA 39 (7.9%) 42 (7.6%) 0.9281 0.31% (-6.55%, 7.17%)
No axial SpA 279 (56.5%) 292 (52.6%)
Observaciones Más Relevantes � El Dolor Lumbar Inflamatorio es utilizado en casi todos los
casos (94.7% de las derivaciones) � Alta concordancia entre el médico de atención primaria y el
reumatólogo (85.4%)
Usage of Criterion by Referral Physician Concordance With Rheumatologist
Strategy 1 (n=504)
Strategy 2 (n=568)
Combined (n=1072) Strategy 1 Strategy 2 Combined
Sacroiliitis 137 (27.2%) 204 (35.9%) 341 (31.8%) 90 (68.2%) 120 (61.5%) 210 (64.2%)
HLA-B27 87 (17.3%) 97 (17.1%) 184 (17.2%) 82 (97.6%) 87 (96.7%) 169 (97.1%)
Inflammatory Back Pain 469 (93.1%) 546 (96.1%) 1015 (94.7%) 376 (84.5%) 425 (86.2%) 801 (85.4%)
Extra-articular Manifestations - 112 (19.7%) - - 98 (89.1%) -
Family History - 66 (6.2%) - - 42 (76.4%) -
Response to NSAIDs - 428 (75.4%) - - 240 (60.2%) -
� El HLA-B27 rara vez se utiliza en la derivación (17.2%) � Alta concordancia entre Atención Primaria y Reumatólogo
(97.1%)
Usage of Criterion by Referral Physician Concordance With Rheumatologist
Strategy 1 (n=504)
Strategy 2 (n=568)
Combined (n=1072) Strategy 1 Strategy 2 Combined
Sacroiliitis 137 (27.2%) 204 (35.9%) 341 (31.8%) 90 (68.2%) 120 (61.5%) 210 (64.2%)
HLA-B27 87 (17.3%) 97 (17.1%) 184 (17.2%) 82 (97.6%) 87 (96.7%) 169 (97.1%)
Inflammatory Back Pain 469 (93.1%) 546 (96.1%) 1015 (94.7%) 376 (84.5%) 425 (86.2%) 801 (85.4%)
Extra-articular Manifestations - 112 (19.7%) - - 98 (89.1%) -
Family History - 66 (6.2%) - - 42 (76.4%) -
Response to NSAIDs - 428 (75.4%) - - 240 (60.2%) -
Observaciones Más Relevantes
� Bajo uso de técnicas de imagen para la derivación � Baja concordancia con el reumatólogo puede indicar necesidad
de formación
Usage of Criterion by Referral Physician Concordance With Rheumatologist
Strategy 1 (n=504)
Strategy 2 (n=568)
Combined (n=1072) Strategy 1 Strategy 2 Combined
Sacroiliitis 137 (27.2%) 204 (35.9%) 341 (31.8%) 90 (68.2%) 120 (61.5%) 210 (64.2%)
HLA-B27 87 (17.3%) 97 (17.1%) 184 (17.2%) 82 (97.6%) 87 (96.7%) 169 (97.1%)
Inflammatory Back Pain 469 (93.1%) 546 (96.1%) 1015 (94.7%) 376 (84.5%) 425 (86.2%) 801 (85.4%)
Extra-articular Manifestations - 112 (19.7%) - - 98 (89.1%) -
Family History - 66 (6.2%) - - 42 (76.4%) -
Response to NSAIDs - 428 (75.4%) - - 240 (60.2%) -
Observaciones Más Relevantes
� La respuesta a AINEs se utilizó con facilidad y gran frecuencia para la derivación (75.4%) � Baja concordancia con los reumatólogos (60.2%)
Usage of Criterion by Referral Physician Concordance With Rheumatologist
Strategy 1 (n=504)
Strategy 2 (n=568)
Combined (n=1072) Strategy 1 Strategy 2 Combined
Sacroiliitis 137 (27.2%) 204 (35.9%) 341 (31.8%) 90 (68.2%) 120 (61.5%) 210 (64.2%)
HLA-B27 87 (17.3%) 97 (17.1%) 184 (17.2%) 82 (97.6%) 87 (96.7%) 169 (97.1%)
Inflammatory Back Pain 469 (93.1%) 546 (96.1%) 1015 (94.7%) 376 (84.5%) 425 (86.2%) 801 (85.4%)
Extra-articular Manifestations - 112 (19.7%) - - 98 (89.1%) -
Family History - 66 (6.2%) - - 42 (76.4%) -
Response to NSAIDs - 428 (75.4%) - - 240 (60.2%) -
Observaciones Más Relevantes
� Buena concordancia en la evaluación de Manifestaciones Extra Articulares (89.1%)
Usage of Criterion by Referral Physician Concordance With Rheumatologist
Strategy 1 (n=504)
Strategy 2 (n=568)
Combined (n=1072) Strategy 1 Strategy 2 Combined
Sacroiliitis 137 (27.2%) 204 (35.9%) 341 (31.8%) 90 (68.2%) 120 (61.5%) 210 (64.2%)
HLA-B27 87 (17.3%) 97 (17.1%) 184 (17.2%) 82 (97.6%) 87 (96.7%) 169 (97.1%)
Inflammatory Back Pain 469 (93.1%) 546 (96.1%) 1015 (94.7%) 376 (84.5%) 425 (86.2%) 801 (85.4%)
Extra-articular Manifestations - 112 (19.7%) - - 98 (89.1%) -
Family History - 66 (6.2%) - - 42 (76.4%) -
Response to NSAIDs - 428 (75.4%) - - 240 (60.2%) -
Observaciones Más Relevantes
Criterios de una buena prueba de derivación
� Las características de una prueba o combinación de pruebas para la derivación son: � Alto Valor Predictivo Negativo: indica fiabilidad de la
prueba en los descartes
� Alta Sensibilidad: Maximiza la identificación de posibles casos
También un buen Valor Predictivo Positivo y
Especificidad
Efectividad Individual de los Criterios
PPV, Valor Predictivo Positivo [porcentaje de los positivos que fueron confirmados con un diagnóstico]; NPV, Valor Predictivo Negativo [porcentaje de los negativos que no fueron diagnosticados de la enfermedad]; Positive LR, Razon de Probabilidad Positiva [definida como la probabilidad de ser diagnosticado de EsA axial tras haber dado positivo en el criterio] = (sensibilidad)/(1 - especificidad); Negative LR,Razón de Probabilidad Negativa [definida como la probabilidad de no ser diagnosticado de EsA Axial tras haber dado negativo en el criterio] =(1-sensibilidad)/(especificidad).
Test Performance in Case Criterion Assessed by Rheumatologist
Referral Criterion
PPV of Criterion
Assessed by Referral Site
PPV NPV Sensitivity Specificity Positive LR
Negative LR
Sacroiliitis 72.50% 93.60% 84.30% 75.60% 96.20% 19.86 0.25
HLA-B27 67.10% 68.50% 78.10% 66.10% 79.90% 3.29 0.42 Inflammatory Back Pain 41.50% 48.90% 85.20% 94.30% 24.90% 1.26 0.23 Extra-Articular Manifestation 55.60% 61.50% 69.30% 55.30% 74.50% 2.17 0.60
Family history 40.00% 51.60% 58.90% 12.90% 91.20% 1.46 0.96 Response to NSAIDs 37.70% 52.60% 67.60% 68.60% 51.60% 1.26 0.23
Mejor Combinación de 2 Criterios
35
Definite Axial SpA “2 of 2” Strategy
Top 4 for Positive LR Positive LR PPV NPV Sensitivity Specificity
Sacroiliitis + HLA-B27 67.17 97.8% 74.6% 49.6% 99.3%
Sacroiliitis + EAM 33.68 96.3% 68.6% 41.8% 98.8%
Sacroiliitis + Response to NSAIDs 32.51 96.4% 72.6% 54.7% 98.3%
Sacroiliitis + IBP 30.84 96.1% 81.5% 72.5% 97.6%
n=968 (all referred patients); data presented here include only those with “definite Axial SpA” Positive LR, positive likelihood ratio; PPV, positive predictive value; NPV, negative predictive value.
36
Definite Axial SpA “2 of 2” Strategy
Positive LR PPV NPV Sensitivity Specificity
HLA-B27 + Response to NSAIDs 6.01 81.8% 68.8% 43.7% 92.7%
HLA-B27 + IBP 4.81 77.9% 76.2% 63.1% 86.9%
IBP + Known EAM 2.45 66.6% 67.3% 53.2% 78.3%
IBP + Response to NSAIDs 1.76 60.2% 67.6% 64.6% 63.3%
n=968 (all referred patients); data presented here include only those with “definite Axial SpA” Positive LR, positive likelihood ratio; PPV, positive predictive value; NPV, negative predictive value.
Excluyendo Técnicas de Imagen
Mejor Combinación de 2 Criterios
Conclusiones � El dolor lumbar inflamatorio se muestra como el
mejor criterio de derivación. � Otros criterios probados o son de difícil acceso
(HLA, RMN) o de interpretación confusa (Rx, respuesta a AINEs).
� Pensar en la relación con las manifestaciones extraarticulares.
Acciones Estudio RADAR
Objetivos:
1. Creación de un Formulario de Derivación
2. Comunicación científica de los resultados
3. Reuniones de difusión entre Reumatología y AP