Refarat Undesensus Testis
description
Transcript of Refarat Undesensus Testis

BAB I
PENDAHULUAN
Undesensus testis (UDT) atau biasa disebut Kriptorkismus merupakan kelainan bawaan
genitalia yang paling sering ditemukan pada anak laki-laki.Sepertiga kasus anak-anak dengan
UDT adalah bilateral sedangkan dua pertiganya adalah unilateral. Insiden UDT terkait erat
dengan umur kehamilan,dan maturasi bayi. Insiden meningkat pada bayi yang lahir prematur dan
menurun pada bayi-bayi yang dilahirkan cukup bulan. Peningkatan umur bayi akan diikuti
dengan penurunan insiden UDT.1,5,6
Insidensnya 3 ± 6% pada bayi laki-laki yang lahir cukup bulan dan meningkat menjadi
30% pada bayi prematur. Setelah 100 tahun penelitian mengenai UDT, masih terdapat beberapa
aspek yang menjadi kontroversial. Faktor predisposisi terjadinya UDT adalah prematuritas, berat
bayi baru lahir yang rendah, kecil untuk masa kehamilan, kembar dan pemberian estrogen pada
trimester pertama. 1,2. Testis yang belum turun ke kantung skrotum dan masih berada dijalurnya
mungkin terletak di kanalis inguinalis atau di rongga abdomen, yaitu terletak diantara fossa
renalis dan annulus inguinalis internus. Testis ektopik mungkin berada diperineal, di luar kanalis
inguinalis yaitu diantara aponeurosis oblikus eksternus dan jaringan subkutan, suprapubik, atau
di regio femoral.1,3. UDT dapat kembali turun spontan ke testis sekitar 70 - 77% pada usia 3
bulan. Beberapa faktor yang mempengaruhi penurunan testis ke dalam skrotum,antara lain:
(Mekanisme terjadinya UDT berhubungan dengan banyak faktor (multifaktorial) yaitu:
1. Perbedaaan pertumbuhan relatif tubuh terhadap funikulus spermatikus atau gubernakulum
2. Peningkatan tekanan abdomen
3. Faktor hormonal: testosteron, MIS, and extrinsic estrogen
1

4. Perkembangan epididimis
5. Perlekatan gubernakular
6. Genito-femoral nerve/calcitonin gene-related peptide (CGRP)
7. Sekunder pasca-operasi inguinal yang menyebabkan jaringan ikat.
Gambar 1. Undescended testis
Alasan utama dilakukan terapi adalah meningkatnya risiko infertilitas,meningkatnya
risiko keganasan testis, meningkatnya risiko torsio testis, reisiko trauma testis terhadap tulang
pubis dan faktor psikologis terhadap kantong skrotum yang kosong.1,2. Penatalaksanaan yang
terlambat pada UDT akan menimbulkan efek pada testis di kemudian hari. UDT meningkatkan
risiko infertilitas dan berhubungan dengan risiko tumor sel germinal yang meningkat 3 ± 10 kali.
Atrofi testis terjadipada usia 5 ± 7 tahun, akan tetapi perubahan morfologi dimulai pada usia 1 ±
2tahun. Risiko kerusakan histologi testis juga berhubungan dengan letak abnormal testis. Pada
awal pubertas, lebih dari 90% testis kehilangan sel germinalnya pada kasus intra abdomen,
sedangkan pada kasus testis inguinal dan preskrotal, penurunan sel geminal mencapai 41% dan
20%.1,5,6
2

Esensi terapi rasional yang dianut hingga saat ini adalah memperkecil terjadinya risiko
komplikasi dengan melakukan reposisi testis kedalam skrotum baik dengan menggunakan terapi
hormonal ataupun dengan cara pembedahan (orchiopexy).5,6
3

BAB II
TINJAUAN PUSTAKA
2.1. DEFINISI
Undescended testis(UDT) atau biasa disebut kriptorkismus adalah suatu keadaan dimana
setelah usia 1 tahun, satu atau kedua testis tidak berada di dalam kantung skrotum, tetapi masih
berada di salah satu tempat sepanjang jalur desensus normal.1,2,5,6. Kriptorkismus berasal dari
kata cryptos (Yunani) yang berarti tersembunyi dan orchis yang dalam bahasa latin disebut testis.
Harus dijelaskan lagi apakah yang dimaksud sebagai kriptorkismus murni, testis ektopik ataupun
pseudo kriptorkismus. Testis yang berlokasi di luar jalur desensus yang normal disebut sebagai
testis ektopik, sedangkan testis yang terletak tidak di dalam skrotum tetapi dapat didorong masuk
ke dalam skrotum dan menaik lagi bila dilepaskan dinamakan pseudo kriptorkismus atau testis
retraktil.5,6
2.2. EPIDEMIOLOGI
UDT merupakan kelainan genitalia kongenital tersering pada anak laki-laki. Pada bayi
prematur sekitar 30,3% dan sekitar 3,4% pada bayi cukup bulan.Bayi dengan berat lahir < 900
gram seluruhnya mengalami UDT, sedangkan dengan berat lahir < 1800 gram sekitar 68,5 %
UDT. Dengan bertambahnya umur menjadi 1 tahun, insidennya menurun menjadi 0,8 %, angka
ini hampir sama dengan populasi dewasa.5,6,11
4

Tabel 1. Data prevalensi UDT berdasarkan umur oleh Scorer danFarrington ( 1971)
Dua pertiga kasus mengalami UDT unilateral dan sisanya UDT bilateral.Dengan
bertambahnya usia, testis mengalami desensus secara spontan sekitar 70-77% biasanya pada usia
3 bulan, sehingga pada saat usia 1 tahun angka kejadian UDT turun menjadi 1% dibandingkan
saat lahir 3,7%. Setelah usia 1 tahun, testis yang letaknya abnormal jarang dapat mengalami
desensus testis secara spontan.1,2,5,6
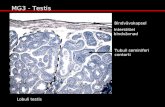
2.3. EMBRIOLOGI DAN PROSES PENURUNAN TESTIS
Pada minggu keenam umur kehamilan primordial germ cells mengalami migrasi dari
yolk sac ke genital ridge. Dengan adanya gen SRY ( sex deter mining region Y) , maka akan
berkembang menjadi testis pada minggu ke-7. Testis yang berisi prekursor sel-sel Sertoli besar
(yang kelak menjadi tubulus seminiferous dan sel-sel Leydig kecil) dengan stimulasi FSH yang
dihasilkan pituitary mulai aktif berfungsi sejak minggu ke-8 kehamilan dengan mengeluarkan
MIF(Müller ian Inhibiting Factor ), yang menyebabkan involusi ipsilateral dari duktus mullerian.
5

MIF juga meningkatkan reseptor androgen pada membran sel Leydig . Pada minggu ke-10 dan
11 kehamilan, akibat stimulasi chorionic gonadotropin yang dihasilkan plasenta dan LH dari
pituitary sel-sel Leydig akan mensekresi testosteron yang sangat esensial bagi diferensiasi duktus
Wolfian menjadi epididimys, vas deferens, dan vesika seminalis.5,11,12
Faktor yang mempengaruhi penurunan testis adalah :
1) Anti Mullerian Hormon
2) Tekanan intra abdomen
3) Faktor Hormon Androgen
Penurunan testis dimulai pada sekitar minggu ke-10. Walaupun mekanismenya belum
diketahui secara pasti, namun para ahli sepakat bahwa terdapat beberapa faktor yang berperan
penting, yakni: faktor endokrin, mekanik (anatomik), dan neural. Terjadi dalam 2 fase yang
dimulai sekitar minggu ke-10 kehamilan segera setelah terjadi diferensiasi seksual. Fase
transabdominal dan fase inguinoscrotal . Keduanya terjadi dibawah kontrol hormonal yang
berbeda. 1,9,10,11
Fase transabdominal terjadi antara minggu ke-10 dan 15 kehamilan, dimana testis
mengalami penurunan dari urogenital ridge ke regio inguinal. Hal ini terjadi karena adanya
regresi ligamentum suspensorium cranialis dibawah pengaruh androgen (testosteron), disertai
pemendekan gubernaculums (ligament yang melekatkan bagian inferior testis ke segmen bawah
skrotum) di bawah pengaruh MIF. Dengan perkembangan yang cepat dari region
abdominopelvic maka testis akan terbawa turun ke daerah inguinal anterior. Pada bulan ke-3
kehamilan terbentuk processus vaginalis yang secara bertahap berkembang ke arah skrotum.
Selanjutnya fase ini akan menjadi tidak aktif sampai bulan ke-7 kehamilan.1,2,10,11
6

Gambar 2. Skema penurunan testis menurut Hutson
Keterangan gambar :Antara minggu ke- 8±15 gubernaculum (G) berkembang pada laki-laki,
mendekatkan testis (T) ke-inguinal. Ligamentum suspensoriumcranialis (CSL) mengalami
regresi. Migrasi gubernaculum ke skrotum terjadi pada minggu ke- 28 .
Fase inguinoscrotal terjadi mulai bulan ke-7 atau minggu ke-28 sampai dengan minggu
ke-35 kehamilan. Testis mengalami penurunan dari region inguinal ke dalam skrotum dibawah
pengaruh hormon androgen. Mekanisme nya belum diketahui secara pasti, namun diduga melalui
mediasi pengeluaran calcitonin generelated peptide(CGRP). Androgen akan merangsang nervus
genitofemoral untuk mengeluarkan CGRP yang menyebabkan kontraksi ritmis dari
gubernaculum.Faktor mekanik yang turut berperan pada fase ini adalah tekanan abdominal yang
meningkat yang menyebabkan keluarnya testis dari cavum abdomen, di samping itu tekanan
abdomen akan menyebabkan terbentuknya ujung dari processus vaginalis melalui canalis
7

inguinalis menuju skrotum. Proses penurunan testis ini masih bisa berlangsung sampai bayi usia
9-12 bulan.5,10,11
2.4. ETIOLOGI
Mekanisme terjadinya UDT berhubungan dengan banyak faktor (multifaktorial) yaitu (1)
Perbedaaan pertumbuhan relatif tubuh terhadap funikulus spermatikus atau gubernakulum, (2)
peningkatan tekanan abdomen, (3) faktor hormonal: testosteron, MIS, dan extrinsic estrogen (4)
Perkembangan epididimis, (5) Perlekatan gubernakular (6) Genito femoral nerve/calcitonin gene-
related peptide (CGRP), (7) Sekunder pasca-operasi inguinal yang menyebabkan jaringan
ikat.5,6,7
UDT juga dapat terjadi karena adanya kelainan pada (1) gubernakulum testis, (2)
kelainan intrinsik testis, atau (3) defisiensi hormon gonadotropin yang memacu proses desensus
testis. Beberapa penelitian telah mengidentifikasi kelompok bayi baru lahir yang beresiko
mengalami UDT untuk mencari riwayat alami dan faktor-faktor yang mempengaruhi desensus
setelah lahir. Penelitian ini menemukan bahwa UDT secara signifikan lebih banyak ditemukan
pada bayi prematur, kecil untuk masa kehamilan, berat bayi baru lahir yang rendah, dan
kembar.5,6
UDT dapat merupakan kelainan tunggal yang berdiri sendiri ( isolated anomaly), ataupun
bersamaan dengan kelainan kromosom, endokrin, intersex,dan kelainan bawaan lainnya. Bila
disertai dengan kelainan bawaan lain seperti hipospadia kemungkinan lebih tinggi disertai
dengan kelainan kromosom (sekitar 12 ± 25 %).5,9. Terdapat faktor keturunan terjadinya UDT
pada kasus-kasus yang isolated , di samping itu testis sebelah kanan lebih sering mengalami
UDT.Sekitar 4,0 % anak-anak UDT mempunyai ayah yang UDT, dan ± 9,8%mempunyai
8

saudara laki-laki UDT; atau secara umum terdapat risiko 3,6 kali terjadi UDT pada laki-laki yang
mempunyai anggota keluarga UDT dibandingdengan populasi umum.5,6,10
2.5. KLASIFIKASI
UDT dikelompokkan menjadi 3 tipe:
1. UDT sesungguhnya ( true undescended : testis mengalami penurunan parsial melalui jalur
yang normal, tetapi terhenti. Dibedakan menjadi teraba (palpable) dan tidak teraba
( impalpable)
2. Testis ektopik: testis mengalami penurunan di luar jalur penurunan yang normal.
3. Testis retractile: testis dapat diraba/dibawa ke dasar skrotum tetapi akibat refleks kremaster
yang berlebihan dapat kembali segera ke kanalis inguinalis, bukan termasuk UDT yang
sebenarnya.
Klasifikasi berdasarkan etio patogenesis :
1. Mekanis / anatomik (perleketan-perleketan, kelainan kanalis inguinalis dll)
2. Endokrin / hormonal ( kelainan axis hipotalamus-hipofisis-testis)
3. Disgenetik (kelainan interseks multiple)
4. Herediter/ genetik
Klasifikasi berdasarkan lokasi :
1. Skrotal tinggi (supraskrotal) : 40 %
2. Intrakanalikuler ( inguinal ) : 20 %
3. Intraabdominal (abdominal) : 10%
4. Terobstruksi : 30 %
9

Gambar 3. Kemungkinan lokasi testis pada true UDT dan ektopik testis.
2.6. PATOGENESIS DAN PATOFISIOLOGI
Suhu di dalam rongga abdomen kurang lebih 1-20C lebih tinggi daripada suhu di dalam
skrotum, sehingga testis abdominal selalu mendapatkan suhu yang lebih tinggi daripada testis
normal, hal ini mengakibatkan kerusakan sel-sel germinal testis.1,5,6
Pada usia 2 tahun, sebanyak 1/5 bagian dari sel-sel germinal testis telah mengalami
kerusakan, sedangkan pada usia 3 tahun hanya 1/3 sel-sel germinal yang masih normal.
Kerusakan ini makin lama makin progresif dan akhirnya testis menjadi mengecil. Karena sel-sel
Leydig sebagai penghasil hormone androgen tidak ikut rusak, maka potensi seksual tidak
mengalami gangguan. Akibat lain yang ditimbulkan dari letak testis yang tidak berada diskrotum
adalah mudah terpluntir (torsio), mudah terkena trauma, dan lebih mudah mengalami degenerasi
maligna.5,8
10

2.7. DIAGNOSIS
ANAMNESIS 5,10
a. Tentukan apakah testis pernah teraba di skrotum
b. Riwayat operasi daerah inguinal
c. Riwayat prenatal: terapi hormonal pada ibu untuk reproduksi, kehamilan kembar,
prematuritas
d. Riwayat keluarga: UDT, hipospadia, infertilitas, intersex,
pubertas prekoks
PEMERIKSAAN FISIK
Pemeriksaan sebaiknya dilakukan di ruangan yang tenang dan hangat.Pemeriksaan secara
umum harus dilakukan dengan mencari adanya tanda-tanda sindrom tertentu,dismorfik,
hipospadia, atau genitalia ambigua.1,5,10
Saat pemeriksaan fisik kondisi pasien harus dalam keadaan relaksasi dan posisi seperti
frog-leg atau crosslegged.Pada pasien yang terlalu gemuk, dapat dilakukan dalam posisi sitting
cross-legged atau baseball catcher’s.Tangan pemeriksa harus dalam keadaan hangat untuk
menghindari tertariknya testis ke atas.
UDT dapat diklasifikasi berdasarkan lokasinya menjadi:
1. Skrotum atas
2. Intrakanalikuler (Inguinal)
3. IntraAbdomen
11

Untuk kepentingan klinis dan penatalaksanaan terapi, klasifikasi cukup dibedakan
menjadi teraba atau tidak.Pemeriksaan testis kontralateral juga perlu dilakukan . Pemeriksaan
fisik dimulai dari antero-superior iliacspine, meraba daerah inguinal dari lateral ke medial
dengan tangan yang tidak dominan. Jika teraba testis, testis dipegang dengan tangan dominan
dan ditarik ke arah skrorum. Pemeriksaan skrotum untuk: hypoplastic, bifid, rugae, transposition,
pigmentation. Pemeriksaan fisik juga untuk menyingkirkan ektopik testis.14
Lokasi UDT tersering terdapat pada kanalis inguinalis (72%), diikuti supraskrotal (20%),
dan intraabdomen (8%). Sehingga pemeriksaan fisik yang baik dapat menentukan lokasi UDT
tersebut.5,6,10
PEMERIKSAAN PENUNJANG
Pemeriksaan Laboratorium
Pada anak dengan UDT unilateral tidak memerlukan pemeriksaan laboratorium lebih
lanjut.Sedangkan pada UDT bilateral tidak teraba testis dengan disertai hipospadia dan virilisasi,
diperlukan pemeriksaan analisis kromosom dan hormonal (yang terpenting adalah 17 hydroxy
progesterone) untuk menyingkirkan kemungkinan intersex.5,6,10
Setelah menyingkirkan kemungkinan intersex, pada penderita UDT bilateral dengan usia
< 3 bulan dan tidak teraba testis, pemeriksaan LH, FSH, dan testosteron akan dapat membantu
menentukan apakah terdapat testis atau tidak. Bila umur telah mencapai di atas 3 bulan
pemeriksaan hormonal tersebut harus dilakukan dengan melakukan stimulasi test menggunakan
hCG ( human chorionic gonadotropin hormone). Ketiadaan peningkatan kadar testosterone
disertai peningkatan LH/FSH setelah dilakukan stimulasi mengindikasikan anorchia.5,6,10
12

Prinsip stimulasi test dengan hCG atau hCG test adalah mengukur kadar hormon
testosteron pada keadaan basal dan 24-48 jam setelah stimulasi. Respon testosteron normal pada
hCG test sangat tergantung umur penderita. Pada bayi, respon normal setelah hCHG test
bervariasi antara 2-10x bahkan 20x. Pada masa kanak-kanak, peningkatannya sekitar 5-10x.
Sedangkan pada masa pubertas, dengan meningkatnya kadar testosteron basal, maka peningkatan
setelah stimulasi hCG hanya sekitar 2-3x.5,6,10
Pemeriksaan Radiologi
USG hanya dapat membantu menentukan lokasi testis terutama didaerah inguinal, di
mana hal ini akan mudah sekali dilakukan perabaan dengan tangan.3 Pada penelitian terhadap 66
kasus rujukan dengan UDT tidak teraba testis, USG hanya dapat mendeteksi 37,5% (12 dari 32)
testis inguinal; dan tidak dapat mendeteksi testis intraabdomen.5,11
Hal ini tentunya sangat tergantung dari pengalaman dan kualitas alat yang digunakan.1,6,9
CT scan dan MRI mempunyai ketepatan yang lebih tinggi dibandingkan USG terutama
diperuntukkan testis intra-abdomen (tak teraba testis). MRI mempunyai sensitifitas yang lebih
baik untuk digunakan pada anak-anak yang lebih besar (belasan tahun).7,8,9 MRI juga dapat
mendeteksi kecurigaan risiko keganasan testis.9
Dengan ditemukannya metode-metode yang non-invasif maka penggunaan angiografi
(venografi) untuk mendeteksi testis yang tidak teraba menjadi semakin berkurang. Metode ini
paling baik digunakan untuk menentukan vanishing testis ataupun anorchia. Dengan metode ini
akan dapat dievaluasi pleksus pampiniformis, parenkim testis, dan blind-ending dari vena testis
(pada anorchia).5 Kelemahannya selain infasif, juga terbatas pada umur anak-anakyang lebih
besar mengingat kecilnya ukuran vena-vena gonad.5,10,13
13

Laparoskopi
Metode laparoskopi pertama kali digunakan untuk mendeteksi UDT tidak teraba testis
pada tahun 1976. Metode ini merupakan metode infasif yang cukup aman oleh ahli yang
berpengalaman. Sebaiknya dilakukan pada anak yang lebih besar dan setelah pemeriksaan lain
tidak dapat mendeteksi adanya testis di inguinal.5,9 Beberapa hal yang dapat dievaluasi selama
laparoskopi adalah: kondisi cincin inguinalis interna, processus vaginalis ( patent atau non-
patent), testis dan vaskularisasinya serta struktur wolfiannya.9 Tiga hal yang sering dijumpai saat
laparoskopi adalah: blind-ending pembuluh darah testis yang mengindikasikan anorchia(44%),
testis intraabdomen(36%), dan struktur cord (vasa dan vasdeferens) yang keluar ke-dalam cincin
inguinalis interna.5,10
2.8. DIAGNOSIS BANDING
Diagnosis banding meliputi testis letak ektopik dan seringkali dijumpai testis yang
biasanya berada di kantung skrotum tiba-tiba berada di daerah inguinal dan pada keadaan lain
kembali ke tempat semula.Keadaan ini terjadi karena reflek otot kremaster yang terlalu kuat
akibat cuaca dingin, atau setelah melakukan aktifitas fisik. Hal ini disebut sebagai testis retraktil
atau kriptorkismus fisiologis dan kelainan ini tidak perlu diobati. Selain ituUDT perlu dibedakan
dengan anorkismus, yaitu testis memang tidak ada. Hal ini bisa terjadi secara congenital memang
tidak terbentuk testis, atau testis yangmengalami atrofi akibat torsio in utero atau torsio pada saat
neonatus.2,5,6
2.9. PENATALAKSANAAN
Tujuan terapi UDT yang utama dan dianut hingga saat ini adalah memperkecil risiko
terjadinya infertilitas dan keganasan dengan melakukan reposisi testis kedalam skrotum baik
14

dengan menggunakan terapi hormonal ataupun dengan cara pembedahan (orchiopexy).
Penatalaksanaan yang terlambat pada UDT akan menimbulkan efek pada testis di kemudian hari.
Dengan asumsi bahwa jika dibiarkan testis tidak dapat turun sendiri setelah usia 1 tahun,
sedangkan setelah usia 2 tahun terjadi kerusakan testis yang cukup bermakna, maka saat yang
tepat untuk melakukan terapi adalah pada usia 1 tahun. Pada prinsipnya testis yang tidak berada
diskrotum harus diturunkan ke tempatnya, baik dengan cara medikamentosa maupun
pembedahan.6,10
UDT meningkatkan risiko infertilitas dan berhubungan dengan risiko tumor sel germinal
yang meningkat 3-10 kali. Atrofi testis terjadi pada usia 5-7 tahun, akan tetapi perubahan
morfologi dimulai pada usia 1-2 tahun. Risiko kerusakan histologi testis juga berhubungan
dengan letak abnormal testis. Pada awal pubertas, lebih dari 90% testis kehilangan sel
germinalnya pada kasus intraabdomen, sedangkan pada kasus testis inguinal dan preskrotal,
penurunan sel geminal mencapai 41% dan 20%.5,6
Gambar 4. Penatalaksanaan kriptorkismus yang didapat.
15

Gambar 5. Penatalaksanaan kriptorkismus
Terapi Hormonal
Terapi hormonal primer lebih banyak digunakan di Eropa. Hormon yangdiberikan adalah
hCG, gonadotropin releasing hormone(GnRH) atau LH-releasing hormone(LHRH). Terapi
hormonal meningkatkan produksi testosterone dengan menstimulasi berbagai tingkat jalur
hipotalamus-pituitary-gonadal. Terapi ini berdasarkan observasi bahwa proses turunnya testis
berhubungan dengan androgen. Tingkat testosteron lebih tinggi bila diberikan hCG dibandingkan
GnRH. Semakin rendah letak testis, semakin besar kemungkinan keberhasilan terapi
hormonal.5,6,9
International Health Foundation menyarankan dosis hCG sebanyak 250IU/ kali pada
bayi, 500 IU pada anak sampai usia 6 tahun dan 1000 IU pada anak lebih dari 6 tahun. Terapi
diberikan 2 kali seminggu selama 5 minggu. Angka keberhasilannya 6 ± 55%. Secara
keseluruhan, terapi hormon efektif pada beberapa kelompok kasus, yaitu testis yang terletak di
leher skrotum atau UDT bilateral. Efek samping adalah peningkatan rugae skrotum, pigmentasi,
16

rambut pubis dan pertumbuhan penis. Pemberian dosis lebih dari 15000 IU dapat menginduksi
fusie piphyseal plate dan mengurangi pertumbuhan somatik.5,10. Pemberian hormonal pada
kriptorkismus banyak memberikan hasil terutama pada kelainan bilateral, sedangkan pada
kelainan unilateral hasilnya masih belum memuaskan. Obat yang sering dipergunakan adalah
hormone hCG yang disemprotkan intranasal.9
Pembedahan
Apabila hormonal telah gagal, terapi standar pembedahan untuk kasus UDT adalah
orchiopexy . Keputusan untuk melakukan orchiopexy haru smempertimbangkan berbagai faktor,
antara lain teknis, risiko anastesi, psikologis anak, dan risiko bila operasi tersebut ditunda..
Tujuan operasi pada kriptorkismus adalah:
1. mempertahankan fertilitas
2. mencegah timbulnya degenerasi maligna
3. mencegah kemungkinan terjadinya torsio testis
4. melakukan koreksi hernia
5. secara psikologis mencegah terjadinya rasa rendah diri karena tidak mempunyai
testis.
Operasi yang dikerjakan adalahorkidopeksi yaitu meletakkan testis ke dalam skrotum
dengan melakukan fiksasi pada kantung sub dartos.7
Prinsip dasar orchiopexy adalah :5,7
1. Mobilisasi yang cukup dari testis dan pembuluh darah
2. Ligasi kantong hernia
3. Fiksasi yang kuat testis pada skrotum
17

Testis sebaiknya direlokasi pada subkutan atau subdartos pouch skrotum. Tindakan operasi
sebaiknya dilakukan sebelum pasien usia 2 tahun, bahkan beberapa penelitian menyarankan pada
usia 6 – 12 bulan. Penelitian melaporkan spermatogonia akan menurun setelah usia 2 tahun.
Indikasi absolut dilakukan operasi pembedahan primera dalah5,7
1. kegagalan terapi hormonal
2. testis ektopik
3. terdapat kelainan lain seperti hernia dengan atau tanpa prosesus vaginalis yang terbuka
Berbagai teknik operasi pada testis yang tidak teraba dapat dilakukan, seperti berikut (Tabel 2.):
Tabel. 2 Jenis Tindakan Pembedahan pada Kelaianan UDT dan TingkatKeberhasilannya
18

Gambar 6. Orchiopexy
Keterangan gambar:
Orchiopexy digunakan untuk memperbaiki UDT pada anak-anak. Satu insisi dibuat pada
abdomen yang merupakan lokasi UDT, dan insisi lain dibuat pada skrotum (A). Testis
dipisahkan dari jaringan sekitarnya (B) dan dikeluarkan dari insisi abdomen menempel pada
spermatic cord (C). Testis kemudian dimasukkan turun ke dalam skrotum (D) dan dijahit (E).
Komplikasi Orchiopexy
Beberapa komplikasi yang dapat timbul akibat tindakan pembedahan Orchiopexy antara lain:5,10
1.Posisi testis yang tidak baik karena diseksi retroperitoneal yang tidak komplit
(10%kasus)
19

2. Atrofi testis karena devaskularisasi saat membuka funikulus (5%kasus)
3.Trauma pada vas deferens ( 1±2% kasus)
4.Pasca-operasi torsio
5.Epididimo orkhitis
6.Pembengkakan skrotum
2.10. KOMPLIKASI UDT
Telah lama diketahui bahwa komplikasi utama yang dapat terjadi pada UDT adalah
keganasan testis dan infertilitas akibat degenerasi testis. Di samping itu disebut juga terjadinya
torsi testis, dan hernia inguinalis.5,10
A. Risiko Keganasan
Terdapat hubungan yang erat antara UDT dan keganasan testis. Insiden keganasan testis
sebesar 1-6 pada setiap 500 laki-laki UDT di Amerika. Risiko terjadinya keganasan testis yang
tidak turun pada anak dengan UDT dilaporkan berkisar 10-20 kali dibandingkan pada anak
dengan testis normal. Makin tinggi lokasi UDT makin tinggi risiko keganasannya, testis
abdominal mempunyai risiko menjadi ganas 4x lebih besar dibanding testis inguinal.5,10,11
Orchiopexi sendiri tidak akan mengurangi risiko terjadinya keganasan,tetapi akan lebih
mudah melakukan deteksi dini keganasan pada penderita yang telah dilakukan orchidopexy .5,10,11
B. Infertilitas
20

Penderita UDT bilateral mengalami penurunan fertilitas yang lebih berat dibandingkan
penderita UDT unilateral, dan apalagi dibandingkan dengan populasi normal. Penderita UDT
bilateral mempunyai risiko infertilitas 6x lebih besar dibandingkan populasi normal (38% infertil
pada UDT bilateraldibandingkan 6% infertil pada populasi normal), sedangkan pada UDT
unilateral berisiko hanya 2x lebih besar.5,10,11
Komplikasi infertilitas ini berkaitan dengan terjadinya degenerasi pada UDT. Biopsi pada
anak-anak dan binatang coba UDT menunjukkan adanya penurunan volume testis, jumlah germ
cells dan spermatogonia dibandingkan dengan testis yang normal. Biopsi testis pada anak dengan
UDT unilateral yang dilakukan sebelum umur 1 tahun menunjukkan gambaran yang tidak
berbeda bermakna dengan testis yang normal. 5,10,11
Perubahan gambaran histologis yang bermakna mulai tampak setelah umur 1 tahun,
semakin memburuk dengan bertambahnya umur. Tidak seperti risiko keganasan, penurunan
testis lebih dini akan mencegah proses degenerasi lebih lanjut.5,10,11
BAB III
21

PENUTUP
Undescended testis(UDT) adalah suatu kondisi dimana testis tidak dijumpai pada tempat
yang semestinya yaitu di dalam skrotum. UDT juga dapat terjadi karena adanya kelainan pada
(1) gubernakulumtestis, (2) kelainan intrinsik testis, atau (3) defisiensi hormon gonadotropin
yang memacu proses desensus testis. Penegakkan diagnosis UDT harus dapat dilakukan lebih
awal sehingga penatalaksanaan baik hormonal atau pembedahan dapat dilakukan lebih awal.
Dengan penatalaksanaan lebih awal, diharapkan terjadi penurunan risiko yang terjadi pada testis
terutama risiko infertilitas. Esensi terapi rasional yang dianut hingga saat ini adalah memperkecil
terjadinya risiko komplikasi dengan melakukan reposisi testis kedalam skrotum baik dengan
menggunakan terapi hormonal ataupun dengan cara pembedahan (orchiopexy).
DAFTAR PUSTAKA
22

1. Moh. Adjie Pratignyo. 2011. Bedah Saluran Cerna Anak. Edisi 1. SAP Publish
Indonesia: Tangerang
2. Sjamjuhidayat & Wim de Jong. 2005. Buku Ajar Ilmu Bedah. Edisi 2. Jakarta : EGC
3. Seymour, Schwartz. 2000. Intisari Prinsip-prinsip Ilmu Bedah Edisi 6. Jakarta : EGC
4. Purnomo BB.Dasar -dasar urologi . Edisi 2. Jakarta: Sagung Seto; 2003.h.137-40.
5. Schneck FX, Bellinger MF. Abnormalities of the testes and scrotum and their surgical
management. Dalam: Walsh PC. Campbellµs Urology Vol 1. 8thedition. Philadelphia:
WB Saunders Company. 2000.
6. Tanagho EA, Nguyen HT. Embriology of the Genitourinary System. Dalam:Tanagho EA,
McAninch JW.Smith¶s General Urology . Edisi 17. California:The McGraw Hill
companies; 2000. h.23-45.
7. Docimo, S. G., R. I. Silver, and W.Cromie.The Undescended Testicle:Diagnosis and
Management.American Family Physician,62 (November 1,2000): 2037±2044,
2047±2048.
8. Batubara JRL.Terapi hormonal pada kriptorkismus.Disampaikan padaSimposium Sehari
Tatalaksana Optimal Kriptorkismus, Jakarta
9. Kolon TF. Cryptorchidism. 2002. Diunduh
darihttp://www.emedicine.com/med/topic2707.html. ( diakses tanggal 18 Juli 2013)
10. Sadler. Embriologi Kedokteran LANGMAN. Edisi ke-7. Jakarta: PenerbitBuku
Kedokteran EGC; 2000. h.280-310
11. Dogra VS, Mojibian H. Cryptorchidism.
In:http://www.emedicine.com/radio/topic201.htm ( diakses tanggal 18 Juli 2013)
23

12. Himawan S. Segi patologik kriptokismus. Disampaikan pada Simposium Sehari
Tatalaksana Optimal Kriptorkismis, Jakarta
13. Kolon. TF, Patel RP, Huff DS, Cryptorchidism: diagnosis, treatment, and long term
prognosis. Urol Clin North Am 2004; 31:7- 18.
14. Riedmiller H, Androulakakis P, Beurton D, Kocvara R, Kohl U. Guidelines on paediatric
urology. European Association of Urology,2005.
15. Hutson JM, Hasthorpe S, Heyns CF. Anatomical and functional aspects of testicular
descent and cryptorchidism. Endocrine Reviews 1997,18(2); 259-80.
24