LECZENIE IMMUNOSUPRESYJNE PO PRZESZCZEPIENIU … · ZNIECZULENIE – LEKI DZIAŁAJĄCE NA SERCE I...
Transcript of LECZENIE IMMUNOSUPRESYJNE PO PRZESZCZEPIENIU … · ZNIECZULENIE – LEKI DZIAŁAJĄCE NA SERCE I...

ZNECZULENIE CHORYCH Z PRZESZCZEPIONYM SERCEM ewa kucewicz-czech
Sopot, 8-9.04.2016

DANE EPIDEMIOLOGICZNE
• 30 000 transplantacji / rok / USA
• 20 000 transplantacja / rok / EUROPA
• 3 500 transplantacji serca / rok / USA
• 85 000 transplantacji serca / 40lat / ŚWIAT
• ogólna liczba transplantacji w Polsce 1000 – 1350 rocznie, serc ↓ (Rynek Zdrowia 2016)
• 15-40% pacjentów po przeszczepieniu serca wymaga LNCS (Late Non Cardiac Surgery – miesiąc po przeszczepieniu); 84,5 % planowe operacje

PRZEŻYCIE PO PRZESZCZEPIENIU SERCA
• 94% po roku
• 72% po 5 latach
• 50% po 9,4 latach

SCHORZENIA TOWARZYSZĄCE
• niewydolność nerek
• kamica pęcherzyka żółciowego, zapalenie trzustki
• nadciśnienie
• cukrzyca
• hiperlipidemia • osteoporoza
• ↑ ryzyko choroby zakrzepowo-zatorowej
• choroby nowotworowe (skóry, układu limfatycznego)
• 64% ograniczenie zużycia tlenu, mniejsza tolerancja wysiłku
• CAV - Cardiac Allograft Vasculopathy (40% biorców po 5 latach)
tzw ciche niedokrwienie – terapia między innymi małą dawką aspiryny
• zaburzenia rytmu serca, zaburzenia przewodnictwa (blok Io; blok prawej odnogi pęczka Hisa - 30% pacjentów); wszczepiony stymulator – 5 %
• zakażenia CMV - status w aspekcie doboru KKcz

ASPEKT ANESTEZJOLOGICZNY
RÓŻNICE FIZJOLOGICZNE I KONSEKWENCJE FARMAKOTERAPII
• objawy uboczne terapii immunosupresyjnej
• odnerwienie narządu • ryzyko infekcji
• możliwość odrzucania

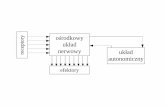
ZASADY IMMUNOTERAPII
leczenie immunosupersyjne jest prowadzone
przez całe życie
chory po przeszczepieniu musi otrzymywać immunosupresję w czasie każdej choroby i w każdym pobycie w szpitalu
leki immunosupresyjne powinien otrzymywać
co 12 godzin a nie 2 x dziennie

LECZENIE IMMUNOSUPRESYJNE PO PRZESZCZEPIENIU SERCA
MECHANIZM DZIAŁANIA
NAZWA
CHEMICZNA
NAZWA
HANDLOWA
OBJAWY UBOCZNE
POSTĘPOWANIE
1.inhibitory kalcyneuryny * 2.inhibitory sygnału proliferacji* *leki hamujące produkcję cytokin
cyklosporyna A tacrolimus*
Equoral Prograf, Advagraf
nefrotoksyczność, nadciśnienie tętnicze, hipercholesterolemia, przerost dziąseł, hirsutyzm, neurotoksyczność, cukrzyca de novo
kontrola stężenia we krwi – cyklosporyna 100-400 ng/ml; tacrolimus 5-15 ng/ml
sirolimus everolimus
Rapamune Certican
upośledzenie gojenia ran, interstitial pneumonitis
kontrola stężenia we krwi
antyproliferacyjne (hamują podziały komórkowe)
azatiopryna Imuran mielotoksyczność, hepatotoksyczność podrażnienie błony śluzowej przewodu pokarmowego, leukopenia
oznaczenie stężenia we krwi - >1 µg/ml; (2-3 g/dobę)
mykofenolan CellCept
glikokortykosteroidy prednizon Encorton cukrzyca, osteoporoza terapia dwuskładnikowa po roku
metyloprednizolon Solumedrol

IMMUNOSUPRESJA (aspekt okołooperacyjny)
LEK OBJAWY UBOCZNE POSTĘPOWANIE cyklosporyna, tacrolimus obniżenie stężenia leku – masywne
krwawienie, krążenie pozaustrojowe interakcja z propofolem (tacrolimus) niewydolność oddechowa (FDA)
kontrola stężenia leku we krwi wentylacja mechaniczna po zabiegu
obniżony próg drgawkowy unikanie hiperwentylacji, kontrola stężenia K i Mg
azatiopryna supresja szpiku (leukopenia, trombocytopenia), ogranicza efekt leków zwiotczających
kontrola stopnia zwiotczenia
cyklosporyna nasila efekt leków zwiotczających redukcja dawki, możliwość przedłużonego działania, zabezpieczenie wentylacji mechanicznej po operacji
nasila działanie pentobarbitalu i fentanylu
znieczulenie wziewne

IMMUNOSUPRESJA – OKRES OKOŁOOPERACYJNY
• cyklosporyna (po) podanie 4 -7 h przed operacją – zwolnienie opróżniania
żołądka, wchłanianie z proksymalnego odcinka jelita cienkiego – cel utrzymanie optymalnego stężenia leku we krwi
• dawka leków immunosupresyjnych nie powinna ulec zmianie pod warunkiem, że zachowana jest droga podania
• Zmiana drogi podania z po na iv
dawka prednisone po = dawka methyloprednisolone iv
dawki azatiopryny po i iv są identyczne
dawka cyklosporyny iv = 1/4 do 1/3 dawki po
mycofenolan po = azatiopryn 50 mg iv co 12 h

OCENA PRZEDOPERACYJNA priorytet rozpoznanie
funkcja przeszczepionego narządu ECHO, BNP, niedokrwienie serca bez typowych objawów i bólu
odrzucanie* niski woltaż załamków w EKG, pogorszenie funkcji narządu w krótkim czasie (wywiad), dysfunkcja skurczowa i rozkurczowa, komorowe zaburzenia rytmu, duszność, obrzęki, ciężki stan, nagła śmierć
obecność infekcji immunosupresja zmienia obraz sepsy wewnątrzbrzusznej – często nieobecne są leukocytoza, gorączka, objawy otrzewnowe, wysoki indeks podejrzliwości dotyczący powikłań brzusznych
funkcje innych narządów potencjalnie uszkodzonych farmakoterapią immunosupresyjną
niewydolność nerek krwawienie z górnego odcinka p pokarmowego (choroba wrzodowa, zapalenie śluzówki żołądka, zapalenie żołądka i jelit o etiologii cytomegalowirusowej)
*operacja w fazie odrzucania dramatycznie ↑ śmiertelność, prawdopodobieństwo odrzucania najwyższe w 1-szym roku po transplantacji, w pierwszych 3 miesiącach po przeszczepieniu planowe zabiegi należy odraczać

CHARAKTERYSTYKA PACJENTÓW Z PRZESZCZEPIONYM SERCEM
WYDŁUŻENIE CZASU PRZEŻYCIA
• dobór pacjentów
• opieka okołooperacyjna (monitorowanie hemodynamiczne, wspomaganie mechaniczne jako pomost do transplantacji)
• technika chirurgiczna, protekcja przeszczepianego narządu
• terapia immunosupresyjna
KONSEKWENCJE POPRAWY WYNIKÓW
• zaburzenia metaboliczne
(niewydolność wątroby i nerek, cukrzyca)
• osteoporoza
• zaawansowany wiek
• choroby nowotworowe (proliferacyjne)

PRZYCZYNY INTERWENCJI CHIRURGICZNEJ
33,6% INTERWENCJI – ETIOLOGIA NOWOTWOROWA
RODZAJ ZABIEGU %
zabiegi urologiczne 30,2 zabiegi w jamie brzusznej 29 zabiegi naczyniowe 12,1 zabiegi laryngologiczne 11,2 zabiegi dermatologiczne 9,5 zabiegi ortopedyczne 6


SPECYFICZNE ASPEKTY POSTĘPOWANIA OKOŁOOPERACYJNEGO
• bez konieczność dodatkowej suplementacji sterydów za wyjątkiem pacjentów
którym w ostatnim czasie odstawiono sterydoterapię
• profilaktyka p/zakrzepowa (czynniki ryzyka)
• objawy zwężenia dróg oddechowych – choroby limfoproliferacyjne
• pacjenci wielokrotnie znieczulani mogą rozwinąć tolerancję na opioidy
• metabolity morfiny mogą ulegać akumulacji i powodować przedłużoną sedację
• nie należy stosować niesteroidowych leków p/zapalnych (krwawienia, nefrotoksyczność, dysfunkcja wątroby)

PO PRZESZCZEPIENIU SERCA – NYHA I
• rok po przeszczepie –
zadaniem pacjentów 60% znacznie lepiej, 28% lepiej
• pogorszenie stanu zdrowia 3-5 lat po przeszczepieniu
• duży procent cierpi na depresję

PRZYGOTOWANIE PRZEDOPERACYJNE
• kontakt z zespołem
transplantacyjnym opiekującym się pacjentem po przeszczepieniu
• badania diagnostyczne (EKG – stymulator; ECHO)
• badania laboratoryjne - ocena funkcji nerek, stężenie elektrolitów, markery zapalenia, koagulogram, morfologia, NT proBNP; (pośrednie cechy odwodnienia)
• premedykacja - typowo

INFEKCJE
• ↑ ryzyko infekcji
• okołooperacyjna profilaktyka antybiotykowa
• płukanie jamy ustnej betadyną przed operacją?
• użycie krwi ubogoleukocytarnej zmniejsza
ekspozycję na CMV, CVM ujemna krew dla pacjentów CMV negatywnych
• wczesny okres pooperacyjny - infekcje szpitalne –
zapalenie płuc, miejsca operowanego, układu moczowego, sepsa związana z cewnikami i zabiegami przezskórnymi
• częściej infekcje wywołane bakteriami gram-ujemnymi
• sepsa - ↓ 28 dniowa i 90 dniowa śmiertelność u pacjentów po transplantacjach

ZNIECZULENIE (odnerwienie serca*)
• brak unerwienia z nerwu błędnego – HR 91-
101 u/min
• masaż zatoki szyjnej i manewr Valsalvy nie wpływają na HR
• brak odpowiedzi sympatycznej na laryngoskopię i intubację
• brak typowej reakcji na zbyt płytkie znieczulenie i doznania bólowe, hipowolemię
• niedokrwienie serca bez typowych objawów klinicznych
• rzut serca zależny od wypełnienia łożyska naczyniowego

ZNIECZULENIE – LEKI DZIAŁAJĄCE NA SERCE I NACZYNIA (odnerwienie serca*)
• gęstość receptorów nie ulega zmianie, należy stosować leki działające bezpośrednio na receptory
(sympatykomimetyki)
• epinefryna i norepinefryna działają silniej, intensywniej pobudzane receptory β niż α
• isoprenalina i dobutamina działają typowo
• levosimendan – poprawa EF
• amiodaron, verapamil przydatny w leczeniu tachykardii
• duża ostrożność przy podawaniu wlewów nitrogliceryny i nitropursydku
• unikanie β-blokerów
• efedryna - tłumiony efekt działania
• atropina (vagolityk) jest nieefektywna
• neostygmina zazwyczaj nie ma wpływu na częstość pracy serca, ale HR może ↓

* 1 – 15 lat po przeszczepieniu serca
PROCES REINERWACJI
• szybszy proces dotyczy serc od młodych dawców
• reinerwacja sympatyczna następuje wcześniej
• bywa niekompletna po 15 latach
• dobra tolerancja wysiłku wskazuje na skuteczną reinerwację
KORZYŚCI Z POWROTU UNERWIENIA
• poprawa kurczliwości • ↑ HR w odpowiedzi na wysiłek • ↑ zużycia O2
• ból niedokrwienny

TRANSPLANTACJA SERCA zespolenie „bicavalne”
……. zespolenie żył głównych powoduje
całkowite wycięcie układu bodźcoprzewodzącego biorcy, nie istnieją w przedsionku elementy układu przewodzącego biorcy, nie ma więc interferencji dwóch układów w procesie reinerwacji, który istnieje jeśli zespolenia są dokonywane na poziomie przedsionków ……..

WYBÓR METODY ZNIECZULENIA
serce zależne od wypełnienia łożyska
• znieczulenie ogólne (nietypowa odpowiedź na ↓ RR w znieczuleniu podpajęczynówkowym – najtrudniej utrzymać optymalny preload; zewnątrzoponowe?)
• unikanie wazodilatacji, obniżenia wypełnienia wstępnego (trudna do zdiagnozowania hipowolemia), utrzymanie prawidłowego ciśnienia systemowego (perfuzja naczyń wieńcowych)

ZNIECZULENIE OGÓLNE
• przerost dziąseł – tendencja do krwawień w czasie manipulacji w jamie ustnej
• choroby limfoproliferacyjne mogą powodować zwężenia w drogach oddechowych,
brak p/wskazań do użycia maski krtaniowej
• unikanie hiperwentylacji ze względu na niski próg drgawkowy
• propofol, etomidat (preferowany u pacjentów niestabilnych hemodynamicznie), ketamina (u pacjentów niestabilnych hemodynamicznie, stabilność ciśnienia systemowego i naczyniowych oporów systemowych), dormicum, fentanyl, sufentanyl
• cisatracurium – lek zwiotczający z wyboru ze względu na drogę eliminacji, mivacurium do krótkich zabiegów
• sevofluran do podtrzymania znieczulenia

ZASADY OBOWIĄZUJĄCE W CZASIE ZNIECZULENIA
• do indukcji małe dawki leków –
minimalizacja efektów depresyjnego działania anestetyków na serce
• utrzymanie rytmu serca
• zachowanie normowolemii i tonusu naczyniowego
• zachowanie warunków aseptycznych
• po zabiegu przekazanie do oddziału pooperacyjnego

MONITOROWANIE ŚRÓDOPERACYJNE
• bezpośredni pomiar ciśnienia
tętniczego krwi, cewnik centralny - aseptyczne warunki kaniulacji naczyń, cewniki z najmniejszą liczbą odprowadzeń
• TEE – narzędzie z wyboru
• nieinwazyjne metody oceny wypełnienia łożyska naczyniowego, ODE, APCO – SVV/PVV, PICCO
• cewnik Swan-Ganza – niewydolność prawej komory serca, nadciśnienie płucne, ciężki stan kliniczny

LECZENIE P/BÓLOWE
• paracetamol 4g / doba
• opioidy – rescue doses (monitorowanie
objawów ubocznych – preferowany tramadol 100 mg– depresja oddychania rzadziej i o mniejszym natężeniu)
• nasiękowe znieczulenie okolicy drenów,
małych ran operacyjnych
• cewnik z ciągłym wlewem leków znieczulenia miejscowego w ranie operacyjnej

POWIKŁANIA POOPERACYJNE
POWIKŁANIE %
infekcja miejsca operowanego 6,9 niewydolność nerek (przemijająca) 2,6 krwawienie pooperacyjne 1,7 reinterwencja 1,7 niestabilność hemodynamiczna 2,0
niezależne czynniki ↑ śmiertelności – zabieg w trybie pilnym, wysokie przedoperacyjne ryzyko sercowe 82,3 % operowanych - bez powikłań 2/3 pacjentów - czas hospitalizacji < 15 dni

SZCZEGÓLNE PRZYPADKI
• chirurgia laparaskopowa – częściej konwersja • uraz – powikłania: zakrzepica żył głębokich, niewydolność nerek,
zapalenie płuc, sepsa
• wymiana stawu biodrowego – wyższe ryzyko ONN ze wszystkimi konsekwencjami
• ciąża A. matka – rzucawka, przedwczesny poród, odrzucanie po porodzie B. noworodek - leki immunosupresyjne przechodzą przez łożysko, nie są teratogenne,
niższa waga urodzeniowa, zaburzenia funkcji trzustki, wątroby i funkcji limfocytów

PODSUMOWANIE
• profilaktyka antybiotykowa, przestrzeganie
aseptyki w czasie wykonywania wszystkich procedur
• preferowane znieczulenie ogólne, funkcja serca zależna od obciążenia wstępnego, monitorowanie wypełnienia łożyska naczyniowego
• skuteczne leczenie p/bólowe
• hospitalizacja na łóżku monitorowanym w okresie pooperacyjnym
• kontynuacja leczenia immunosupresyjnego