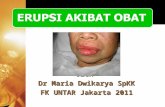
Fixed Drug Eruption
-
Upload
tendriwaru-haidirman-sarira -
Category
Documents
-
view
26 -
download
5
Transcript of Fixed Drug Eruption
LEMBAR PENGESAHAN
Dengan ini menyatakan bahwa :Nama: Failal Ulfi MauliahNIM: C111 11 367Judul referat: Diagnosis dan Penatalaksanaan Fixed Drug EruptionTelah menyelesaikan tugas referat dalam rangka kepaniteraan klinik pada bagian Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Hasanuddin.
Makassar, April 2015
MENGETAHUI
Co-Ass Pembimbing
Failal Ulfi Mauliah dr. Nur Putri Nuzul
BAB IPENDAHULUAN
Fixed Drug Eruption (FDE) merupakan salah satu erupsi kulit yang sering dijumpai.(1,2) Kelainan ini umumnya berupa eritema dan vesikel berbentuk bulat atau lonjong dan biasanya numular.(1) FDE dinamakan demikian karena timbul berkali-kali pada tempat yang sama.(1,2) Pada kebanyakan penderita, terdapat enam lesi atau kurang, dan seringkali hanya satu lesi.(2) Rentang waktu dari saat ingesti agen penyebab hingga timbulnya gejala berkisar antara 10 menit-8 jam, waktu rata-rata adalah 5 jam.(2) Lesi dapat timbul di mana saja(2,3) namun tempat predileksi yang sering adalah sekitar mulut dan mukosa genital.(1,2) Erosi dapat berkembang pada lesi (1,2,3) dan secara bertahap menghilang dalam beberapa hari, meninggalkan sisa pigmentasi cokelat post-inflamasi.(3)Lebih dari 100 obat-obatan telah terbukti dapat menyebabkan Fixed drug eruption (FDE), termasuk didalamnya ibuprofen, sulfonamid, naproksen, dan tetrasiklin. Obat-obatan yang dapat menyebabkan FDE adalah sebagai berikut ; 41. Golongan antibiotik: sulfonamid (kotrimoksazol), tetrasiklin, penisilin, ampisilin, amoksisilin, eritromisin, trimetoprin, nistatin, griseofulvin, dapson, arsen, garam merkuri, asam amino p-salisilat, tiasetazon, kuinin, metronidazol, kliokuinol.1. Barbiturat dan trankuilliser lainnya: derivat barbiturat, opiat, kloral hidrat, benzodiazepin, klordiazepoksid, antikonvulsan, dekstrometorfan.1. Golongan NSAID: aspirin, oksifenbutazon, fenazon, metimazol, parasetamol (asetaminofen), ibuprofen.1. Fenolftalein, kodein, hidralazin, oleoresin, magnesium hidroksida, magnesiumtrisilikat, anthralin, klortiazon, klofenesinkarbamat dan berbagai penambah rasa pada makanan.Reaksi kulit terhadap obat dapat terjadi melalui mekanisme imunologik dan non imunologik. Yang dimaksud dengan erupsi obat ialah alergi terhadap obat yang terjadi melalui mekanisme imunologi.1Hipersensitivitas adalah respon imun yang berlebihan dan yang tidak diinginkan karena dapat menimbulkan keruskan jaringan tubuh. Terjadinya reaksi hipersensitivitas karena obat harus di metabolisme terlebih dahulu menjadi produk yang secara kimia sifatnya reaktif. Secara umum metabolisme obat dapat dianggap sebagai salah satu bentuk proses detoksifikasi yaitu obat yang larut dalam lemak, nonpolar, menjadi zat hidrofilik dan polar yang mudah dieksresi.1Terdapat dua langkah untuk terjadinya metabolisme obat yakni reaksi fase I (reaksi oksidasi-reduksi) dan fase II (reaksi konjugasi).1 Reaksi fase I (reaksi oksidasi-reduksi)Reaksi oksidasi-reduksi umumnya melibatkan enzim sitokin P450, prostaglandin sintesis dan macam peroksidase jaringan. Reaksi fase II (reaksi konjugasi)Reaksi ini deperantai oleh enzim, misalnya hidrolase, glutation-S-transferase (GST) dan N-asetyl-transferase (NAT). Untuk dapat menimbulkan reaksi imunologik hapten (molekul kecil) harus bergabung terlebih dahulu dengan molekul pembawa (karir) yang ada dalam sirkulasi atau protein jaringan hospes. Hapten biasanya dikenal oleh sel B, sedangkan molekul pembawa oleh sel T. Karir diperlukan oleh obat atau dengan metaboliknya untuk merangsang sel limfosit T agar merangsang sel limfosit B untuk membentuk antibodi terhadap obat atau metabolitnya.1Fixed drug eruption (FDE) biasanya muncul secara soliter, eritem, berwarna merah menyala atau berbentuk makula dengan warna merah yang dapat berkembang menjadi plak edema;lesitipe bula mungkin muncul. Dari namanya dapat diambil kesimpulan bahwa kelainan akan timbul berkali-kali pada tempat yang sama.4FDE lebih sering ditemukan pada regio genitalia dan area perianal, meskipun semua lesi kulit dari FDE dapat terjadi pada bagian kulit mana pun. Beberapa pasien dapat memiliki keluhan seperti terbakar, dan beberapa mungkin mengalami demam, malaise, dan gejala-gejala pada abdomen. Setelah fase awal akut yang bertahan selama beberapa hari sampai berminggu-minggu, warna abu-abu yang tersisa atau warna yang hiperpigmentasi.4
BAB 2DIAGNOSIS DAN DIAGNOSIS BANDING
2.1 Anamnesis2.1.1 Anamnesis Umum Tanyakanlah data pribadi pasien: nama, umur, alamat, dan pekerjaan Tanyakanlah apa yang menyebabkan pasien datang ke dokter (keluhan utama). Untukheteroanamnesis tanyakan hubungan pasien dengan pengantar 2.1.2 Anamnesis Terpimpin Tanyakan kapan kelainan kulit muncul, lokasi awal munculnya lesi, apakah hilang timbul atau menetap, perkembangan lesi Tanyakan bagaimana bentuk lesinya (sebaiknya dilihat sendiri), apakah lesi disertai gatal, panas atau nyeri Tanyakan apakah ada keluhan sistemik yang dirasakan Tanyakan apakah sebelum munculnya kelainan kulit penderita mengonsumsi jenis obat tertentu, dosis dan waktu konsumsi obat
2.2 PEMERIKSAAN FISIS2.2.1 Pemeriksaan Kulit (1) Distribusi : kulit dan membran mukosa terutama mukosa mulut dan genitalia. Lesi primer : makula eritema berbatas tegas, lalu dengan cepat berubah menjadi warna ungu pudar atau ungu kecokelatan. Juga dapat berupa vesikel permukaan atau bulla berukuran besar yang menghalangi penampakan makula. Lesi sekunder : erosi basah yang memisahkan bulla.Kelainan ini umumnya berupa eritema dan vesikel berbentuk bulat atau lonjong dan biasanya numular. Kemudian meninggalkan bercak hiperpigmentasi yang lama baru hilang, bahkan menetap. Tempat predileksinya disekitar mulut, di daerah bibir dan daerah penis pada laki-laki sehingga sering disangka penyakit kelamin karena berupa erosi yang kadang-kadang cukup luas disertai eritema dan rasa panas setempat.
Gambar 1. Tampak plak pada lutut. Gambaran berupa lesi satelit. Fixed Drug Eruption akibat Tetrasiklin4
Gambar 2. Tampak pada columna penis . Gambaran berupa plak eritema.Fixed Drug Eruption akibat Allupurinol3
Gambar 3. Tampak plak eritemamFixed Drug Eruption akibat Trimethoprim-sulfamethoxazole3
Gambar 3 & 4. Predileksi FDE tersering yaitu pada mukosa mulut dan genital
2.3 PEMERIKSAAN PENUNJANG (4,5) Biopsi kulitMembantu untuk memastikan diagnosis atau menyingkirkan diagnosis banding. Polanya berubah-ubah, tetapi kebanyakan menyerupai pola dermal atau epidermal dari multiform eritema. Pada lesi yang hiperpigmentasinya tidak aktif hanya terdapat makrofag yang mengandung pigmen melanin yang ditemukan di bagian atas dermis, yang menandakan adanya luka sebelumnya pada dasar epidermis. Uji patchPositif terhadap beberapa obat yang menyebabkan FDE. Hasil positif sangat mendukung, tetapi hasil negatif tidak berarti. Tes ini tidak secara rutin dilakukan untuk FDE. Dalam kasus yang sangat sulit, biopsi dapat diindikasikan dan dapat mendukung, tetapi tidak memadai untuk menetapkan, diagnosis. Drug challenge dapat dilakukan secara aman, tetapi jarang dilakukan karena faktor ketidaknyamanan.Pertama dan yang paling penting, patch test harus dilakukan di bagian lesi sebelumnya muncul, karena bila patch test dilakukan pada bagian yang muncul lesi sebelumnya biasa memberikan hasil negatif. Waktu dilakukannya patch test juga dapat mempengaruhi hasil. Untuk menghindari periode refraksi, patch test harus dilakukan paling lambat 2 minggu setelah lesi sembuh. Ketiga, pasien mungkin tidak sensitif pada bentuk obat aslinya melainkan metabolitnya. Patch test menggunakan bentuk dagangnya mungkin akan menciptakan hasil negatif palsu. Keempat, hasil negatif palsu biasa terjadi karena kurangnya konsentrasi obat yang digunakan dalam patch test. Kebanyakan kasus biasa menggunakan campuran obat dalam pelarut 10-20% atau dilarutkan dalam air dengan konsentrasi yang sama. Walaupun hasil positif patch test dapat didapatkan dengan mudah pada campuran 50%, ini tidak boleh dilakukan karena reaksi lambat yang kuat akan terjadi pada hari ketiga-ketujuh. Jika dicurigai lebih dari satu obat sebagai pencetus FDE, Patch test sangat berguna sebagai screening test. Caranya sama seperti telah dijelaskan di atas. Tidak ada pemeriksaan baku untuk menegakkan diagnosis FDE. Malah diagnosis dan pemeriksaan waktu terpapar obat, dan onset reaksi, bagian reaksi dengan penggunaan obat yang berlanjut dan erupsi berulang, riwayat respon yang sama pengobatan, laporan reaksi yang sama pada pengobatan yang sama. Investigasi untuk mengeluarkan penyebab selain obat sangat diperlukan.4Beberapa penelitian dapat membantu untuk mengkonfirmasi penyebab individual, tetapi sensitifitas dan spesifitasnya masih belum jelas. Penelitian meliputi keracunan limfosit, dan pemeriksaan perubahan limfosit. Tes aktivasi Basofil telah dilaporkan berguna untuk mengevaluasi pasien dengan kemungkinan alergi terhadap antibiotik golongan beta laktam, NSAID dan relaksan otot. Pemeriksaan kulit dengan penisilin, dengan faktor mayor dan minor berguna untuk konfirmasi terhadap reaksi hipersensitif IgE terhadap penisilin.42.4 Diagnosis Banding (3)Diagnosis Banding FDE antara lain : Erythema multiforme Steven Johnson Syndrome Herpes Simplex Insect bites Drug-Induced Bullous Disorders
BAB 3PENATALAKSANAAN
Hentikan penggunaan obat yang diduga sebagai penyebab. Penggunaan obat yang dicurigai sebagai penyebab dari kejadian Fixed Drug Eruption dapat ditemukan dari anamnesis pada pasien. Identifikasi penyebab/ agen kausatif merupakan tujuan utama penatalaksanaan pada Fixed Drug Eruption.4 Untuk mencegah terjadinya kejadian berulang perlu diberikan edukasi kepada pasien mengenai obat yang mungkin dapat menimbulkan kejadian FDE berulang. Edukasi tidak hanya mengenai obat generik namun penamaan obat paten dengan kandungan yang sama perlu diberitahukan kepada pasien. Selain itu, kandungan yang mirip dengan obat yang diduga penyebab FDE juga harus diberitahukan agar tidak terjadi reaksi silang pada pasien.6
3.1 Pengobatan Sistemik5,6 KortikosteroidPemberian kortikosteroid sistemik sangat penting pada alergi obat sistemik, dosis standar untuk orang dewasa ialah 3x10 mg prednison sehari. Namun pemberiannya masih tergolong kontroversial pada kejadian reaksi kutan serius. Beberapa klinisi menggunakan Prednison dengan dosis 1-2 mg/kgBB/hari yang diberikan selama 3-5 hari. Pemberian dengan jangka pendek agar mencegah terjadinya resiko efek penggunaan kortikosteroid jangka panjang yang jika diukur dengan tujuan yang diinginkan tidak sebanding dengan efek samping pemberian. AntihistaminAntihistamin bersifat sedatif dapat juga diberikan jika terdapat gatal, kecuali pada urtikaria, efeknya kurang jika dibandingkan dengan pemberian kortikosteroid. Oral antihistamin yang dapat diberikan ialah seperti diphenhydramine 25-50 mg, 3-4 kali/hari atau hydroxyzine 25 mg, 3-4 kali/hari.3.2 Pengobatan Topikal6Pengobatan topikal yang diberikan bergantung pada kelainan kulit yang ditemukan. Jika kelainan kulit merupakan tipe kering seperti pada eritema dan urtikaria dapat diberikan bedak, seperti bedak salisilat 2% ditambah obat anti pruritus misalnya menthol 1/2-1% untuk mengurangi rasa gatal. Namun, jika kelainan kulit merupakan tipe basah seperti dermatitis, maka perlu digunakan kompres larutan asam salisilat 1%. Pada bentuk purpura dan eritema nodosum tidak diberikan pengobatan topikal. Pada eksantema fikstum, dapat diberi krim kortikosteroid lemah berupa hidrokortison 1% atau desonide krim 0.05%. Pada eritroderma, yakni pada kelainan berupa eritema yang menyeluruh dan skuamasi dapat diberi salep lanolin 10% yang dioleskan bagian per bagian.
3.3 Prognosis1Pada dasarnya erupsi kulit karena obat akan menyembuh bila obat penyebabnya dapat diketahui dan segera disingkirkan. Akan tetapi pada beberapa bentuk misalnya eritroderma dan kelainan-kelainan berupa Syndrome Steven-Johnson, prognosis dapat menjadi buruk tergantung pada luas kulit yang terkena.
DAFTAR PUSTAKA
1. Hamzah M. Erupsi Obat Alergik. Ilmu Penyakit Kulit dan Kelamin. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2007. p.1561. James WD, Berger TG, Elston DM. Andrews Disease of Skin Clinical Dermatology 11th Edition. USA: Elsevier, 2011:125-126.1. Bolognia JL, Jorizzo JL, Rapini RP. Dermatology Vol.1. Philadelphia: Mosby, 2003: 311-312.1. Neil HS, Sandra RK, Shapiro L. Cutaneous reactions to drugs. In: Wolff K, Goldsmith LA, Katz SI, Gilcrest BA, Paller AS, et al, editors. Fitzpatrick's Dermatology In General Medicine. 7th Ed. New York: McGraw Hill; 2008. p.365-362. 1. Shiohara T. Fixed drug eruption: pathogenesis and diagnostic tests. Current Opinion in Allergy and Clinical Immunology; 2009. 9;316-3211. Flowers Hal, Brodell Robert. Fixed Drug Eruption: Presentation, Diagnosis, and Management. South Med J 107(11); p 724-727. 2014
1