VETERINARIA Pancreatitis en Perros y Gatos i
-
Upload
david-mendez-rascon -
Category
Documents
-
view
22 -
download
3
description
Transcript of VETERINARIA Pancreatitis en Perros y Gatos i
PANCREATITIS EN PERROS Y GATOS: Parte IPublicado el 31 julio, 2010 por M. Emparanza
GENERALIDADES
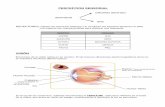
El páncreas es un órgano situado en el abdomen
craneal, en estrecho contacto con el estomago, hígado y duodeno.
Presenta dos lóbulos: izquierdo y derecho, que se encuentran unidos
por un cuerpo. El lóbulo pancreático izquierdo se encuentra caudal a
la curvatura mayor del estomago, mientras que el derecho se sitúa
medial y a lo largo del duodeno descendente. El cuerpo del páncreas
se encuentra en el área más craneal del duodeno, cerca del píloro,
caudal a la vena porta. En el perro, el páncreas desemboca en el
duodeno por medio del conducto pancreático que se abre en la papila
duodenal mayor y el conducto pancreático accesorio que se abre en
la papila duodenal menor.En algunos perros puede presentarse solo
el ducto pancreático accesorio, que es el más grande de los dos. El
páncreas en los gatos desemboca en el duodeno por un conducto
único, el pancreático, el cual se une al conducto biliar antes de llegar
a la papila duodenal mayor. Alrededor del 20% de los gatos
presentan un ducto pancreático accesorio.
Cada lóbulo pancreático está compuesto principalmente por células
acinares, que sintetizan enzimas digestivas y las almacenas como
gránulos de cimógenos, y un pequeño número de células que forman
parte del sistema ductal (intralobular, interlobal y ducto pancreático
principal), estas células son las que proveen la secreción de
bicarbonato y fluido al jugo pancreático. Finalmente, el páncreas
también posee células pertenecientes al sistema endocrino, los
llamados islotes de Langerhans, que representan alrededor del 1 a
2% de la glándula. El páncreas recibe la sangre desde ramas de la
arteria celiaca y mesentérica craneal. El drenaje venoso se hace a
través de vasos que llegan a la vena porta. Tanto en perros como en
gatos existe un sistema de comunicación portal entre los islotes
endocrinos y el tejido acinar exocrino, por lo tanto se cree que las
hormonas secretadas por el páncreas endocrino poseen un rol
regulador en el páncreas exocrino. La glándula está inervada por
nervios simpáticos y parasimpáticos, por medio de fibras nerviosas
derivadas del nervio esplénico y vago. Los neurotransmisores
colinérgicos y adrenérgicos tradicionales, serotonina y dopamina, y
una variedad de otros péptidos reguladores juegan un rol en la
regulación de la función pancreática.
Las células acinares pancreáticas secretan un fluido rico en enzimas
que degradan proteínas, lípidos y polisacáridos. Este fluido se
transporta a través del sistema ductal, junto con la secreción rica en
bicarbonato y agua proveniente de las células centroacinares y
células ductales. Esta secreción contribuye a la neutralización del
acido gástrico dentro del duodeno. El páncreas debe defenderse de
la autodigestión, esto se logra mediante varios mecanismos. Uno de
ellos es que las enzimas proteolíticas y fosfolipolíticas se sintetizan,
se almacenan y se secretan en forma de cimógenos catalíticamente
inactivos, a excepción de la lipasa y amilasa. Estos cimógenos son
activados por ensambles enzimáticos de pequeños péptidos. Enzimas
de diferentes orígenes, incluidas las proteasas lisosomales, son
capaces de activar los cimógenos pancreáticos, pero normalmente
esta activación no ocurre antes que éstos sean secretados dentro del
duodeno. La enzima enteropeptidasa, la cual es sintetizada y
expresada en el borde en cepillo de las células duodenales, es
particularmente efectiva en la activación del tripsinogeno
pancreático y juega un papel crucial en la activación de las enzimas
digestivas. La tripsina ya activa subsecuentemente activa los otros
cimógenos digestivos.
Durante la síntesis,
procesamiento, almacenamiento y secreción, las enzimas digestivas
están estrictamente segregadas de otras enzimas potencialmente
dañinas como las enzimas lisosomales. Si llegase a activarse el
tripsinogeno dentro del páncreas, hay, al menos, dos mecanismos
que ayudan a limitar la activación de los otros cimógenos
pancreáticos. Primero, la tripsina puede autohidrolizarse de manera
muy efectiva, así la activación de pequeñas cantidades de
tripsinogeno no llegan a ser catastróficas. En segundo lugar, existe
dentro de las células acinares un factor inhibidor de tripsina
pancreática (PSTI, sigla en ingles), el cual se sintetiza, almacena y
secreta junto con las enzimas digestivas. Este inhibidor actúa cuando
hay una cantidad significativa de activación de tripsina dentro de las
células acinares o sistema ductal. Todas las enzimas pancreáticas
necesitan un medio alcalino para poder funcionar, si el quimo no es
neutralizado en su acidez, la lipasa se inactiva de forma irreversible,
mientras que las otras enzimas lo hacen de una forma reversible.
El páncreas exocrino secreta su fluido dentro del duodeno de forma
basal o interdigestiva y en respuesta a la presencia de alimento. La
secreción pancreática en respuesta a la alimentación ocurre como
respuesta a la estimulación de la fase cefálica, gástrica e intestinal.
La respuesta a este estimulo es mediado por mecanismos
hormonales y nerviosos. La fase cefálica involucra el ver, oler y
probar la comida, lo que estimula la secreción del páncreas vía
nervio vago, liberando acetilcolina en la membrana basal de las
células acinares. El nervio vago también estimula la secreción de
gastrina desde la mucosa del estomago, que estimula la secreción de
acido gástrico y de secreción pancreática. La fase gástrica estimula
la secreción pancreática por dos vías: la distención gástrica por un
lado produce liberación de gastrina y por otro lado estimula
directamente el nervio vago, que a su vez va a estimular el páncreas.
La fase intestinal involucra solo estimulación hormonal. La presencia
del quimo, ácido, en el intestino estimula la liberación de secretina
desde la mucosa duodenal, resultando en producción de secreción
pancreática rica en bicarbonato, que neutralizara el ácido. Por otro
lado, la presencia de proteínas y grasas estimulan la liberación de
colecistoquinina que estimula al páncreas a producir una secreción
rica en enzimas. Existe otra hormona gastrointestinal que interactúa
en este mecanismo, pero su función real aun no es clara. El calcio es
importante como un cofactor de la secreción pancreática, es
importante en la activación de proteasas y lipasas y está involucrado
en la actividad de la acetilcolina, gastrina y colecistoquinina.
En animales sanos se pueden encontrar rastros de enzimas
pancreáticas en sangre, estas concentraciones bajas pueden
aumentar transitoriamente dentro de las 4 horas posteriores a la
ingesta de alimento. El volumen de secreción pancreática es de 70
ml/Kg/día en el perro. Estas enzimas son útiles para el diagnostico de
patologías pancreáticas.
El páncreas se ve afectado mayormente por patologías de origen
inflamatorio. Desde un punto de vista clínico, la pancreatitis puede
dividirse en aguda (PA), aguda recurrente o crónica. La PA se refiere
a un comienzo repentino de la patología y con pequeñas o ninguna
secuela luego de la recuperación. La pancreatitis crónica se refiere a
una inflamación continua de la glándula con cambios morfológicos
(fibrosis y atrofia) y puede llevar a una disfunción del páncreas. Una
mejor clasificación es la que tiene relación con el efecto que tiene
sobre los pacientes como leve o severo. También las pancreatitis se
pueden clasificar según etiología, pero por lo general ésta es difícil
de encontrar. Las posibles secuelas de la pancreatitis (aguda o
crónica) pueden ser: acumulación de fluido alrededor del páncreas,
seudoquistes (colecta estéril de fluido pancreático rodeado de tejido
fibroso o de granulación), abscesos pancreáticos (colecta
circunscrita de pus generalmente muy cerca del páncreas, el cual
puede o no contener tejido pancreático necrosado) o necrosis
infecciosa (muy raro). Histológicamente, la PA se caracteriza por la
presencia de edema o necrosis pancreática, infiltración variable de
células mononucleares y polimorfonucleares y cambios locales como
necrosis o trombosis de la grasa peripancreática. La pancreatitis
crónica se caracteriza por fibrosis e infiltración mononuclear de bajo
grado y sus secuelas pueden ser pancreatitis aguda recurrente o un
proceso subclínico que puede presentarse como diabetes mellitus o
insuficiencia pancreática exocrina.
Recientemente se ha descrito un tipo de pancreatitis aguda
necrotizante en gatos, similar a la vista en perros, pero
histológicamente presenta una forma supurativa. Sin embargo, el
tipo de pancreatitis más común vista en gatos es la caracterizada por
inflamación del tejido intersticial con compromiso de los conductos,
generalmente asociada a colangiohepatitis, enfermedad inflamatoria
intestinal o nefritis, cualquiera de las cuales puede tener más
significancia clínica que la pancreatitis en gatos.
ETIOLOGÍA Y PATOGENIA
Para que se presente una pancreatitis es necesario que ocurra una
de las siguientes situaciones: una hiperestimulación de la glándula,
obstrucción del conducto pancreático o degeneración de membranas
plasmáticas con activación de enzimas. Generalmente es muy difícil
saber la etiología de una pancreatitis, pero se han identificado los
factores o las posibles causas a las que podría estar asociada. Entre
ellos podemos encontrar:
Factores nutricionales: obesidad, indiscreción alimentaria, dietas
bajas en proteínas y altas en grasas. Una dieta alta en grasas
puede causar una hiperestimulación pancreática por un aumento
en la secreción de CCK. Se ha visto que la malnutrición puede
causar inflamación y atrofia pancreática en humanos, como
también en pacientes que vuelven a alimentarse luego de un
ayuno prolongado. La etionina (aminoácido) puede causar
pancreatitis en muchas especies, entre ellas perros y gatos. Como
dato anecdótico, la mayoría de las veces se ha visto que en perros,
el desarrollo de la pancreatitis posterior a una comida alta en
grasas. La hiperestimulación pancreática está directamente
relacionada a la ocurrencia de pancreatitis en los perros y gatos.
Hiperlipidemia: puede estar presente en pacientes con
pancreatitis como una causa o como una consecuencia de la
necrosis de la grasa abdominal que se produce. Se cree que el
Schnauser mini tiene una mayor prevalencia de pancreatitis
relacionada con una hipertrigliceridemia idiopática. Los niveles
de lípidos circulantes pueden causar embolismos grasos que
pueden desencadenar isquemia del tejido pancreático.
Obstrucción del conducto, reflujo biliar o duodenal: algunas
condiciones que pueden desarrollar una obstrucción completa o
parcial del conducto pancreático pueden ser cálculos biliares
(raro en perros porque tienen 2 conductos), espasmos del
esfínter, edema de los conductos o de la pared del duodeno,
neoplasias, parásitos o interferencia por un trauma o cirugía. En
gatos puede darse por una enfermedad biliar concomitante. El
reflujo del jugo pancreático desde duodeno es muy poco probable,
ya que la apertura del conducto está rodeado por mucosa y un
esfínter muscular, sin embargo, este mecanismo antirreflujo
puede fallar debido a una presión anormalmente alta dentro del
duodeno como ocurre durante el vomito o luego de un trauma en
la cavidad abdominal.
Trauma pancreático, isquemia/reperfusión (post dilatación y
torsión gástrica): una manipulación quirúrgica o un trauma en
abdomen pueden gatillar una pancreatitis, pero es raro. La
presentación de pancreatitis luego de realizar biopsias es
extremadamente raro, como también lo es luego de la resección
de tumores pancreáticos. Reportes indican que la isquemia es
importante en la patogénesis de la PA, tanto como causa primaria
como exacerbarte. La isquemia pancreática puede desarrollarse
durante un shock o anemia aguda severa, durante una oclusión
temporal del drenaje venoso, manipulación quirúrgica del
abdomen craneal o secundaria a una hipotensión durante la
anestesia general. Esto puede explicar el desarrollo de
pancreatitis posquirúrgica de órganos lejanos al páncreas.
Hipercalcemia: Calcio sérico mayor a 15mg/dl. Tanto la
hipercalcemia iatrogénica (infusión con Ca) como espontánea
(hiperparatiroidismo, limfosarcoma, toxicosis por vitamina D,
cáncer de huesos) puede ser causa de pancreatitis. Esto se puede
deber porque el calcio en exceso causa vasculitis en la
microcirculación pancreática, precipitación de proteínas dentro
del ducto pancreático y porque coayuda a la activación de las
enzimas.
Corticoides: recientemente se eliminaron los corticoides de la lista
de drogas inductoras de pancreatitis en humanos. En veterinaria
también hay poca evidencia creíble de que los corticoides causen
pancreatitis, con la posible excepción del uso de altas dosis. Sin
embargo, es recomendable suspender la administración de drogas
en un paciente con pancreatitis sin causa determinada, excepto
cuando existe alguna indicación especifica de continuar la
administración o no hay otra alternativa.
Drogas: organofosforados, L-asparginasa, azatioprina, estrógenos,
clorpromazina, furosemida, salicilatos, bromuro de potasio,
sulfonamidas, tetraciclinas (gatos), diuréticos tiazidicos y
alcaloides de vinca son algunos de las drogas que se han visto
relacionadas a la presentación de pancreatitis en perros y gatos.
Se ha asociado el uso de insecticidas con inhibidores de
colinesterasa y agonistas colinérgicos a la presentación de
pancreatitis, probablemente a causa de una hiperestimulación. La
toxicosis por zinc también puede causar pancreatitis.
Predisposición hereditaria: se piensa que puede existir una
predisposición en los Schnauzer mini por una hipertrigliceridemia
idiopática y en los Poodle Toys, Dachshund y Terriers, pero nada
de esto ha sido comprobado.
Agentes infecciosos: infecciones virales (parvovirus), mycoplasma
o parásitos han podido asociarse a la presentación de
pancreatitis, aunque, estas generalmente se reconocen como
parte de una enfermedad más generalizada. El parvovirus puede
causar pancreatitis de forma directa o por estasis duodenal, lo
que permite un reflujo duodenal por el conducto pancreático. No
se conoce cuales bacterias juegan un rol en el desarrollo de la
pancreatitis, pero las infecciones bacterianas concomitantes
pueden aumentar la severidad de una PA. Las infecciones
secundarias pueden surgir de una traslocación bacteriana desde
el intestino. En gatos se ha asociado a la presentación de
toxoplasma y el virus del PIF.
Patologías concomitantes: se puede ver la presentación de
pancreatitis en los estados finales de una falla renal, pero es raro.
Es más probable que la falla renal sea secundaria a una PA. Se ha
visto pancreatitis en pacientes con enfermedades hepáticas,
quizás reflejando el compromiso vascular secundario a
anormalidades en la coagulación y acumulo de toxinas (ácidos
biliares, endotoxinas). Se pude ver asociado a
hiperadrenocorticismo por el aumento en la ingesta y la
indiscreción alimentaria. Se han asociado también,
particularmente en gatos, a un mecanismo autoinmune que
responde a la terapia con glucocorticoides, en humanos pasa algo
parecido. En gatos existiría también una relación entre la
presentación de colangiohepatitis y pancreatitis. La PA, solo
recientemente se ha considerado como una patología significativa
en gatos. Algunos autores aprecian que la pancreatitis en gatos
parece ser mas crónicamente activa y más severa que en la
mayoría de los perros, sin embrago la mayoría de las pancreatitis
en felinos se han diagnosticado en necropsias, donde se han visto
asociadas a enfermedades en otros órganos como en hígado
(colestasis, colangiohepatitis, cambios hidrópicos, lipidosis
severa), en riñón (nefritis moderada a severa), páncreas
endocrino (diabetes mellitus), pulmones (trombosis pulmonar) e
intestinos (enfermedad inflamatoria intestinal y ulceras), también
se ven efusiones pleurales y pericárdicas. No está claro aún si
estas anormalidades extra pancreáticas son una consecuencia de
la pancreatitis o están asociadas al proceso que causa la
pancreatitis o por el contrario, no tienen relación alguna con ella.
Independiente de la causa inicial, la pancreatitis ocurre cuando las
enzimas digestivas se activan de forma prematura dentro del
parénquima pancreático, provocando de esta manera una
autodigestión.
En muchos modelos experimentales de pancreatitis se ha visto que
se produce una fusión anormal entre los gránulos lisosomales y los
cimógenos durante el proceso secretorio normal. Las proteasas
lisosomales activan al tripsinogeno, ya que el PSTI es inefectivo en el
pH acido presente en los lisosomas. Posterior a este fenómeno se
produce un aumento en la permeabilidad capilar debido al daño de la
membrana celular endotelial, produciéndose un edema pancreático.
En las células ductales también hay un cambio de permeabilidad, lo
cual gatilla otros mecanismo fisiopatológicos que exacerban la
pancreatitis. A menudo, la inflamación pancreática es un proceso
autolimitante, pero en algunos pacientes la disminución del flujo
sanguíneo pancreático y la leucocitosis y migración plaquetaria al
foco inflamatorio del páncreas puede causar progresión a necrosis
pancreática. El tripsinogeno puede ser activado también (de forma
anormal dentro de la glándula) por calcio, sales biliares o
enteroquinasas. Una vez que se ha activado la tripsina intracelular e
intraductal, puede activar más tripsina o puede activar otras dos
enzimas: elastasa y fosfolipasa. La elastasa digiere las fibras
elásticas de los vasos sanguíneos produciéndose hemorragias,
trombosis e isquemia, adicionalmente digiere tejido conectivo
intersticial. La fosfolipasa A digiere la membrana celular de las
células acinares permitiendo la liberación de las enzimas, esto hace
que el edema inflamatorio pancreático moderado se transforme en
una pancreatitis necrótica hemorrágica con compromiso
multisistémico y consumo de inhibidores de proteasas plasmáticos.
La tripsina también activa el calicreinogeno (precursor inactivo de la
calicreina) y este activa al bradiquininogeno (precursor de
bradiquidinas), los cuales causan una vasodilatación marcada, caída
en la presión sanguínea y bajo retorno venoso. Adicional a esto, la
perdida hídrica por vomito y diarrea y la deshidratación e
hipovolemia pueden desencadenar un shock. Las bradiquidinas
también causan dolor y aumentan la migración de las células blancas
dentro del páncreas. La vasodilatación causa una exudación
pancreática que se traduce en mayor liberación de enzimas y
bradiquidinas, perpetuando el círculo vicioso. Este proceso también
se acompaña de una disminución en el output cardiaco producto de
la presencia del factor depresor miocárdico producido por el
páncreas. Esto resulta en un colapso circulatorio y un rapido
progreso a un shock irreversible
.
Los mediadores de la inflamación y los radicales libres también son
importantes en la progresión de la pancreatitis. La mayoría de los
mediadores son liberados por neutrofilos y macrófagos e incluyen al
factor de necrosis tumoral α (α-FNT), Interleuquina 1 (IL1), IL2,IL6,
IL8, IL10, Interferon α (INFα), INF1, oxido nítrico (ON) y factor
activador de plaquetas (FAP). ) Las enzimas liberadas y los
mediadores de la inflamación amplifican la severidad de la
pancreatitis y producen una respuesta adversa en muchos órganos
(respuesta inflamatoria sistémica o SIRS) como también pueden
producir un trastorno de fluidos, electrolitos y balance acido-base.
La α-macroglobulina plasmática y el inhibidor α-proteinasa
plasmático son protectores vitales contra los efectos fatales de las
enzimas proteolíticas en el espacio vascular. Las α-macroglobulinas
son particularmente importantes en este respecto. Los perros
pueden tolerar una cierta cantidad de tripsina en sangre sin mostrar
efectos adversos mientras exista α-macroglobulina para unirse a la
proteasa activa. La proteasa unida a la α-macroglobulina es
reconocida por el sistema monocito macrófago y es rápidamente
removida del plasma. Una vez que α-macroglobulina se utiliza,
incluso si hay inhibidor α-proteinasa, el animal puede presentar
rápidamente una coagulación intravascular diseminada y shock. Esto
es debido a que se activan los mecanismos intrínsecos de
coagulación junto con una gran liberación de tromboplastina tisular
(presente en páncreas en altas cantidades) y la tripsina activa a la
protrombina y el sistema fibrinolitico, promoviendo la coagulación y
la fibrinólisis al mismo tiempo. La activación del complemento activa
la vía intrínseca, todo esto se suma al efecto de las bradiquidinas
sobre la fragilidad y la permeabilidad vascular. El resultado final es
una cadena compleja de eventos que llevan a un shock irreversible y
CID. Si el paciente sobrevive, puede continuar con una pancreatitis
subclínica o crónica donde se va perdiendo progresivamente la
función exocrina y ocasionalmente la endocrina.
El estado subclínico de la enfermedad puede verse interrumpido por
brotes agudos o mejor dicho manifestaciones clínicas del estado
subclínico, pero son eventos aislados. Se cree que esto es poco
común en perros o esta subdiagnosticado como una gastritis aguda.
En gatos es más común de encontrar, y muchas veces es un hallazgo
posmortem.