TAREA III - HISTOLOGÌA -"GENITALES FEMENINOS INTERNOS"
-
Upload
allison-zafra-dionicio -
Category
Documents
-
view
31 -
download
3
Transcript of TAREA III - HISTOLOGÌA -"GENITALES FEMENINOS INTERNOS"

“AÑO DE LA INTEGRACIÓN NACIONAL Y EL
RECONOCIMIENTO DE NUESTRA DIVERSIDAD”
FACULTAD DE CIENCIAS DE LA SALUD
ESCUELA PROFESIONAL DE OBSTETRICIA
“GENITALES FEMENINOS INTERNOS”
DOCENTE : ANGELES GARCIA KAREN
INTEGRANTES:
GAMARRA BARTOLO ETHEL
HUAYANAY CHIPORRA CINTHYA
MERINO PRINCIPE JESSICA
MONTALVO VEGA RUTH
PAZ AZAÑA JHONANA
RAFAILE BADA SHELLENY
ROMERO MUÑOZ RUTH M.
ZAFRA DIONICIO ALLISON

ÍNDICE
GENITALES FEMENINOS INTERNOS
TROMPAS DE FALOPIO
PARED DE LAS TROMPAS DE FALOPIO
OVARIOS-CORTEZA Y MÉDULA
ÚTERO-CUELLO Y CUERPO UTERINO
VAGINA
CONCLUSIÓN
REFERENCIAS BILIOGRÁFICAS

GENITALES FEMENINOS
INTERNOS

TROMPAS DE FALOPIO
SON DOS Y TIENEN UN EPITELIO CILÍNDRICO PLANO ,CÉLULAS CILÍNDRICAS CILIADAS
Y SECRETORAS.
FUNCIONES:
TRANSPORTE DE ÓVULOS
RECORRIDO DE ESPERMATOZOIDES CÉLULAS CILÍNDRICAS CILIADAS
PROVEE NUTRIENTES PARA EL EMBRIÓN
TRANSPORTE DE HUEVO O CIGOTO CÉLULAS CILÍNDRICAS SECRETORAS

PAREDES DE LAS TROMPAS DE FALOPIO
Se halla fibra muscular, tejido conectivo, venillas, capilares,túnica mucosa,
epitelio, mesotelio, túnica mucosa, franja de mucosa.

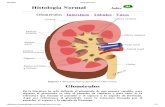
OVARIOS
Tiene un epitelio germinal, túnica albugínea, cápsula de tejido conectivo
irregular, es poco vascularizada. Se subdivide en corteza celular y médula.

CORTEZA DEL OVARIO
Compuesta por tejido conectivo llamado estroma, folículos ováricos
compuesta por el folículo primordial, primario, secundario y de graaf.

MÉDULA DEL OVARIO
Tiene tejido conectivo fibroelástico, contiene tejido
conectivo laxo vasos sanguíneos y no se halla folículos.

ÚTERO
Órgano muscular en forma de pera, presenta un cuello uterino (cérvix)
conformado por el endocervix y exocervix y un cuerpo uterino formado por
endometrio, miometrio y perimetrio y

CUELLO UTERINO: CÉRVIX
Se encuentra en el extremo terminal del útero extendiéndose al
interior de la vagina, tiene fibras musculares lisas y epitelio
cilíndrico.

CUELLLO UTERINO: ENDOCERVIX
Tiene un epitelio cilíndrico simple con cilios, glándulas tubulares
simples; se encuentra en la parte interna del cuello del útero.

CUELLO UTERINO: EXOCERVIX
Recubierta por un epitelio plano estratificado no queratenizado.

CUERPO UTERINO: ENDOMETRIO
Mucosa que cubre el interior del útero, tiene un epitelio prismático con
cilios o sin ellos, tejido conjuntivo, glándulas y estroma.

ENDOMETRIO PROLIFERATIVO
Predomina los estrógenos, hay glándulas estratificadas cúbicas,
fibroblastos activos, abundante estroma.

ENDOMETRIO SECRETOR Contiene vasos sanguíneos, glándulas amplias, epitelios cilíndricos
simples, abunda la secreción luminal.

MIOMETRIO Tiene fibras musculares, arterias arqueadas.

PERIMETRIO O SEROSA
Corresponde al peritoneo en la parte posterosuperior tiene tejido laxo.

VAGINA
Es una estructura tubular fibromuscular. Presenta 3 capas: Mucosa, tiene
epitelio plano estratificado no queratinizado. Muscular, presenta musculo
liso y anillo de músculo estriado. Adventicia, es muy vascularizada e
inervada.

CONCLUSIÓN
Por medio de este informe se dio a conocer histológicamente los
tipos de tejidos, epitelios, glándulas, etc. que tiene el sistema
reproductor femenino interno. Por lo tanto debemos cuidarlo
puesto que a través de estos órganos concebimos al nuevo ser en
camino,secretan hormonas que nos ayudan a nuestros
caracteres secundarios, a producir la menstruación, etc.

REFERENCIAS BIBLIOGRÁFICAS
Quiroz V.Histología Aparato reproductor femenino.Slideshare.2011.3-45
http://www.slideshare.net/VictorQuiros/histologa-aparato-reproductor-
femenino
Mendoza A.Alteraciones endometriales.Slideshare.2011.2-8.
http://www.slideshare.net/aabm09/alteraciones-endometriales#btnNext

APORTE PERSONAL
Bueno como aporte personal
hablaré del ciclo ovárico ya que
es un tema importante en toda
MUJER y del cuál se debe estar
atenta y sobre todo saber los
cambios que pasa internamente
nuestro cuerpo y órganos.

CICLO OVÁRICO Para entender el funcionamiento y los cambios que se producen a lo largo del ciclo ovárico es útil
considerar por separado tres fases distintas: la fase folicular, la ovulación y la fase lútea. El primer
día de ciclo es el primer día de la menstruación y por tanto el día que empieza la fase folicular. En
esta fase se desarrolla el folículo1 desde la fase primordial hasta el preovulatorio, pasando por la
fase preantral y antral. Los folículos primordiales están constituidos por ovocitos2 inmaduros que
deben acabar todavía la formación del óvulo. La hormona folículo estimulante o FSH3 aumenta
ligeramente en la primera mitad de esta fase estimulando a varios folículos primordiales. De estos
folículos primordiales uno es el destinado a ovular y el resto sufrirán un proceso de atresia4. El
folículo primordial seleccionado crecerá y se desarrollará pasando a su fase preantral y después a
la antral. En la fase de folículo antral se produce una acumulación de líquido dentro del folículo,
que sirve para la nutrición de las células y que puede observarse por ecografía ya que alcanza un
tamaño de unos 20 mm. Las células del folículo producen estrógenos5, básicamente 17-beta
estradiol, que tendrán su pico máximo unos días antes de la ovulación. Después de este pico de
estrógenos se produce uno de hormona luteinizante o LH6 y de FSH. Estos picos hormonales
desencadenan la ovulación y son los detectados por los test de ovulación. Durante la fase
ovulatoria el folículo crece aceleradamente y se produce la rotura folicular con la salida del ovocito
que ha completado la primera división de la meiosis7. La segunda división se produce sólo si es
fecundado por un espermatozoide. El ovocito es atraído por las trompas de Falopio y transportado
en su interior hacia el útero. Durante la fase lútea y una vez expulsado el ovocito se producen una
serie de cambios en el folículo tanto desde el punto de vista morfológico como endocrino. La células
que quedan en el folículo cambian y forman el cuerpo lúteo o cuerpo amarillo, que se mantendrá
unos 14 días en ausencia de embarazo. Se producen allí la progesterona y los estrógenos. La
progesterona es la responsable del aumento de temperatura en la fase lútea, parámetro muy
utilizado en controles de ovulación. Si se ha producido la fecundación la HCG8 mantiene el cuerpo
lúteo hasta que la unidad fetoplacentaria es capaz de mantenerse a sí misma
endocrinológicamente. Si no se ha producido la fecundación a los 14 días aproximadamente desde
la ovulación se produce la menstruación por la disminución de los niveles de progesterona y
estrógenos y se inicia un nuevo ciclo.

ESQUEMA