Scratch Patofisiologi Sepsis
-
Upload
muhammad-aries-fitrian -
Category
Documents
-
view
75 -
download
7
description
Transcript of Scratch Patofisiologi Sepsis

BAB II
PEMBAHASAN
A. DEFINISI
Sepsis adalah respon sistem inflamasi sistemik (SIRS) dengan bukti atau dugaan
infeksi sebagai penyebabnya. Sepsis disebabkan oleh respon imun tubuh terhadap infeksi
seperti bakteri gram positif maupun gram negative, virus, jamur, atau protozoa, dan
sebagainya. Sepsis terjadi bila bakteri yang masuk ke dalam tubuh atau sirkulasi tidak
dapat dieliminasi sevara elektif oleh tubuh atau terjadi kegagalan mekanisme pertahanan
tubuh secara umum. Hal tersebut akan merangsang suatu respon inflamasi sistemik.
(Schexnayder, 1999).
B. PATOGENESIS
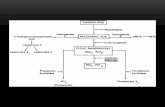
Perhatian saat ini terfokus pada kedua proses yaitu koagulasi dan fibrinolisis, yaitu
sistem pembekuan darah yang alamiah. Ada 3 tahapan mekanisme timbulnya sepsis yaitu
: (1) Tahap inflamasi, (2) Tahap koagulasi, dan (#) Tahap disfungsi bekuan darah,
kerusakan jaringan, dan kematian. Skema mekanisme timbulnya sepsis digambarkan
dalam Skema 2.1

Skema 2.1 Patogenesis terjadinya sepsis
Jejas atau infeksi
Inflamasi
Kerusakan dinding pembuluh darah
Ekspresi faktor-faktor jaringan
Pembentukan trombin
Aktivasi sistem koagulasi
Konsumsi cepat dari protein C
Defisiensi protein C aktif
Koagulasi
Penyumbatan mirovaskuler
Kerusakan jaringan
Disfungsi organ
Kematian
Peningkatan PAI-1
Supresi Fibirinolisis
TAFIa teraktivasi
Tahap 1
Tahap 2
Tahap 3

Keterangan :
Tahap 1 : Inflamasi
Proses yang dikenal dengan SIRS (Systemic Inflammatory Response Syndrom)
dimulai saat muncul cedera (jejas) pada tubuh, seperti luka bakar, trauma, infeksi,
merangsang pelepasan substansi yang dikenal sebagai imunomodulator yang
mempengaruhi lapisan dalam (endotel) dari pembuluh darah. Apabila ada infeksi, proses
kemudian diperkuat dnegan pelepasan endotoksin atau eksotoksin, tergantung dari
organisme yang ada. Proses ini dikenal sebagai sepsis. Toksin tersebut dan stimulus
toksik lainnya juga merangsang pelepasan imunomodulator memproduksi proses
inflamasi (proinflamasi) dan substansi pengaktifan bekuan, termasuk sitokin seperti TNF
dan bentuk-bentuk lainnya dari interleukin. Sitokin ini akan menginflamasi lapisan
dinding pembuluh darah dan mengaktivasi proses pembekuan darah, serta merangsang
pelepasan modulator inflamasi lainnya.
Tahap 2 (Koagulasi)
Pembekuan darah merupakan proses berantai yang kompleks dalam tubuh manusia.
Inflamasi merangsang pelepasan substansi yang disebut factor jaringan, yang
merangsang pembentukan thrombin, yaitu suatu stimulus utama agar terbentuk bekuan
darah. Thrombin mengawali koagulasi dengan membentuk fibrin, suatu protein yang
menjalin sekumpulan bekuan darah. Pada sepsis, fungsi berantai tersebut berjalan
abnormal.
Tahap 3 (Disfungsi Bekuan Darah, Kerusakan Jaringan, Kematian)
Pada umumnya, tubuh mengatur proses infalamasi dan koagulasi melalui
serangkaian alur respon balik biokimia. Hal tersebut mencegah pembentukan bekuan
darah berlebihan, dengan cara memecah fibrin dalam suatu proses yang disebut
fibrinolisis. Namun dalam siklus sepsis yang rumit, proses fibrinolisis ditekan. Hal ini
akan menyebabkan bekuan darah mikroskopis mulai terbentuk dalam organ vital,
menghambat aliran darah dan menyebabkan kerusakan jaringan. Faktor-faktor biokimia
yang berperan adalah :
- Peningkatan kadar PAI tipe 1 yang menyebabkan fibrinolisis
- Peningkatan kadar TAFIa (Thrombin Activatable Fibrinolysis Inhibitor)
- Penurunan kadar protein C (dalam bentuk endogen teraktivasi, yaitu : inhibitor utama
PAI-1)

Protein C adalah suatu imunomodulator ilmiah yang dapat menyeimbangkan proses
yang berlangsung selama sepsis, termasuk inflamasi, koagulasi, dan fibrinolisis. Protein
C endogen dalam bentuk teraktivasi, secara cepat menghambat proses pembekuan darah,
terutama dalam pembuluh darah paling kecil. Pada sepsis, kadar protein C teraktivasi
biasanya menurun. Ha ini dikarenakan kadar thrombomodulin (yang diperlukan untuk
konversi protein C menjadi protein C-teraktivasi) juga menurun. Penurunan kadar
protein C teraktivasi terkait dengan outcome buruk pada pasien sepsis. (Paterson, 2008;
Powell, 2000; Sareharto 2007)
C. TANDA DAN GEJALA KLINIS
Menurut terminologis medis, sepsis mengacu pada adanya bukti infeksi dengan
ditemukannya minimal 3 dari kriteria berikut :
a. suhu tubuh < 36⁰C atau >38⁰C
b. denyut jantung > 90x/menit
c. peningkatan frekuensi nafas (hiperventilasi) : > 20 x/menit
d. PaCO2 < 32 mmHg
e. Peningkatan jumlah lekosit > 12.000 mm3 atau penurunan jumlah leukosit < 4000
sel/mm3
f. Hitung jumlah leukosit normal, dengan > 10% bentuk sel imatur.
Gejala sepsis meliputi penurunan respon mental, bingung, tremor, menggil, demam,
mual, muntah, dan diare dengan adanya infeksi. Fokus infeksi tersering yang dapat
menyebabkan sepsis adalah paru-paru, traktus urinarius, traktus gastrointestinal, dan
pelvis. Namun, hampir 30% dari pasien tidak dapat ditentukan focus infeksinya.
Perjalanan penyakit dari sindrom sepsis tidak dapat diprediksi, beberapa pasien dapat
langsung mengalami syok sepsis, sementara pasien lainnya mengalami disfungsi organ
dalam berbagai tingkatan atau mengalami proses penyembuhan.
Pada neonatus tanda primer yang didapatkan adalah distress respirasi, apneu, distensi
abdomen, muntah dan diare, jaundice, hilangnya tonus otot, penurunan aktivitas spontan,
kurangnya respon menyedot letargi, kejang dan suhu tubuh yang abnormal (dapat
hipertermi atau hipotermi). Pada kulit bayi sering didapatkan mottling, sebagai akibat
dari penurunan perfusi, perubahan curah jantung, dan resistensi vaskuler. Kadang-
kadang dapat juga ditemukan lesi kulit spesifik, seperti ptekie atau pustule, terutama
yang disebabkan oleh kuman meningococcus dan Pseudomonas aeuruginosa.
Manifestasi sekunder merupakan kelanjutan dari proses perjalan penyakit yang
mengarah pada syok septic. Pada fase ini ditandai dengan hipotensi, sianosis, gangrene,
oliguria, anuria, jaundice dan tanda gagal jantung. Hipotensi merupakan penyebab gagal
jantung akut, gangrene perifer dan asidosis laktat. Pada fase ini rentan untuk terjadinya

acute respiratory distress syndrome atau ARDS, gagal ginjal akut, gagal hati akut,
disfungsi saraf pusat, disseminated intravascular coagulation/DIC dan disfungsi organ
multiple.
Disfungsi organ pada sepsis dapat terjadi sebagai akibat langsung, atau jarena
hipoksia atau hipoperfusi, atau karena komplikasi dari terapi terhadap penyakit yang
mendasari. Disfungsi organ bukan saja berperan sebagai petanda sepsis melainkan juga
sebagai kontributor terhadap kematian pada pasien sepsis.
- Sistem Respirasi
- Sistem Kardiovaskuler
- Sistem Urinarius
- Sistem Traktus Gastrointestinal
- Sistem Hematologi
D. DIAGNOSIS
Salah satu cara pendekatan diagnosis adalah menggunakan pendekatan
pendekatan PIRO (Presdisposition, Infection, Response, Organ Dysfunction).
Predisposisi pada anak misalnya penurunan imunitas tubuh, penggunaan alat-alat invasif
atau prosedur medik yang lama (seperti kateter intravena, kateter urin, pembedahan,
perwatan intensif, dan lain-lain). Sulit untuk membuktikan sepsis hanya berdasar kultur
darah semata, karena pasien biasanya sudah mendapatkan antibiotik sebelumnya. Bila
kultur darah postif, diagnosis menjadi lebih mudah. Ditemukan disfungsi organ akan
menguatkan diagnosis sepsis berarti sepsis telah lanjut (severe sepsis). (FK Undip, 2004)
1. Respon sistem inflamasi sistemik
SIRS (Systemik Infalammatory Response Syndrome) yaitu respons sistemik terhadap
berbagai kelainan klinik berat (misalnya infeksi, trauma dan luka bakar) yang ditandai
dengan ≥ 2 dari 4 kriteria sebagai berikut :
a. Hipertermi (> 38,5⁰C) atau hipotermi (< 36⁰C)
b. Takikardi yaitu peningkatan heart rate > 2 SD di atas normal sesuai umur dalam
keadaan tidak terdapat stimulasi eksternal, pemakaian obat-obat jangka panjang
atau rangsang nyeri, atau bradikardia: HR < 10 persentil sesuai umur tanpa
stimulus vagal eksternal, pemakaian beta blocker atau penyakit jantung bawaan.
c. Takipneu dengan RR > 2 SD di atas normal sesuai umur atau ventilator mekanik
yang akut yang tidak berhubungan dengan penyakit neuromuskuler atau
penggunaan anestesi umum.

d. Jumlah leukosit yang meningkat atau menurun (yang bukan akibat dari
kemoterapi) sesuai umur atau netrofil imatur > 10%.
2. Infeksi
Infeksi yaitu suatu kecurigaan atau bukti (dengan kultur positif, pengecatan jaringan,
atau uji PCR) infeksi disebabkan kuman pathogen atau sindrom klinis yang
berhubungan dengan kemungkinan besar infeksi. Bukti infeksi meliputi penemuan
positif pada pemeriksaan klinis, pencitraan atau test laboratorium (misalnya sel darah
putih pada cairan tubuh yang normal steril, perforasi usus, foto rongen dada yang
menunjukkan adanya pneumonia, ruam ptekiae atau purpura atau purpura fulminan).
(FK UNDIP, 2004)
Dibawah ini merupakan tabel tanda vital khusus sesuai umur dan variable
laboratorium :
Tabel 2.2 Tanda vital dan variable laboratorium (batas bawah untuk HR, jumlah leukosit, dan tekanan darah sistolik untuk persentil 5 dan bata atas untuk frekuensi jantung,laju nafas atau hitung leukosit untuk persentil 95)
Kelompok usia Heart rateTakikardi Bradikardi
Laju nafas
(x/menit)
∑leukosit (x103/mm3)
tekanan sitolik
(mmHg)0 hari-1 minggu
> 180 < 100 > 50 > 34 < 65
1 minggu – 1bulan
> 180 < 100 > 40 > 19,5 atau < 5 < 75
1 bulan – 1 tahun
> 180 < 90 > 34 > 17,5 atau < 5 < 100
2-5 tahun > 140 not applicable > 22 > 15,5 ataun < 6 < 94
6- 12 tahun > 130 not applicable > 18 > 13,5 atau < 4,5 < 105
13- < 18 tahun >110 not applicable > 14 > 11 atau < 4,5 < 117
Sumber : Kumpulan Prosedur Tetap PICU/UGD/HND-NICU, RS.Kariadi, Semarang. 2004
E. PEMERIKSAAN PENUNJANG
a. Darah rutin : Hb, Ht, Lekosit, Trombosit
b. GDS
c. CRP
d. Faktor koagulasi
e. Kultur darah berseri
f. Apusan darah tepi : lekopenia/lekositosis, granula toksik, shift to the left

g. Urinalisis
h. Foto thoraks
i. Asam laktat, BGA, LFT, elektrolit dan EKG
F. PENATALAKSANAAN
Penatalaksanaan sepsis berat dan syok septik adalah sebagai berikut
1. Early Goal Directed Therapy
EGDT meliputi resusitasi cairan agresif dengan koloid dan atau kritaloid, pemberian
obat-obatan inotropik, dan atau vasopresor dalam waktu 6 jam sesuadh diagnosis
ditegakkan di UGD sebelum masuk PICU. Resusitasi awal 20 ml/kgBB 5-10 menit,
dan dapat diulang beberapa kali sampai lebih dari 60 ml/kgBB dalam waktu 6 jam.
Pada syok septik dengan tekanan nadi sangat sempit, koloid lebih efektif daripada
kristaloid.
2. Inotropik/vasopresor/vasodilator
Vasopresor diberikan appabila terjadi refrakter terhadap resusitasi volume, dan mAP
kurang dari normal, diberikan vasopresor. Dopamine merupakan pilihan pertama.
Apabila refrakter terhadap terhdapa pemberian dopamine, maka dapat diberikan
epinefrin atau norepinefrin. Dobutamin diberikan pada keadaan curah jantung yang
rendah. Vasodilator diberikan pada keadaan tahnan pembuluh darah perifer yang
meningkat dengan MAP tinggi sesudah resusitasi volume dan pemberian inotropik.
Nitrovasodilator (nitrogliserin atau nitropusid) diberikan apabila terjadi curah jantung
rendah dan tahanan pembuluh darah sistemik meningkat disertai syok.
3. Extra corporeal membrane oxygenation (ECMO)
ECMO dilakukan pada syok septik pediatric yang refrakter terhadap terapi cairan,
inotropik, vasopresor, vasodilatasi, dan terapi hormone.
4. Suplemen oksigen
Intubasi endotrakeal dini dengan atau tanpa ventilator mekanik sangat bermanfaat
pada bayi dan anak dengan sepsis berat atau syok septik, karena kapasitas residual
fungsional yang rendah.
5. Koreksi asidosis
Terapi bikarbonat untuk memperbaiki hemodinamik atau mengurangi kebutuhan akan
vasopresor, tidak dianjurkan pada keadaan asidosis laktat dan pH > 7,15 dengan
hipoperfusi.
6. Terapi antibiotik

Pemberian antibiotik segera satu jam sesudah diagnosis sepsis ditegakkan dan
pengambilan kultur darah. Pada keadaan dimana focus infeksi tidak jelas, maka
antibiotik harus diberikan pada keadaan penderita yang mengalami perburukan, status
imunologik yang buruk, adanya kateter intravena berdasarkan kuman penyebabnya
dan tes kepekaan. Prinsip pemulihan antibiotik tergantung dari berbagai hal antara
lain dari : communityacquired disease atau pola infeksi di wilayah tersebut, pola
resistensi kuman, penyakit penyerta (misal pada penderita dengan
imunocompromised), pemberian infuse atau obat-obatan parenteral dalam kaitanya
dengan pola kuman-kuman nosokomial, dan modifikasi regimen.
Dalam panduan internasional Surviving Sepsis Campaign 2008 direkomendasikan
untuk memberikan terapi antibiotik empiris sedini mungkin, dalam waktu satu jam
setelah diagnosis syok septik (1B) dan sepsis berat tanpa syok sepsis (1D).
Antimikroba yang diberikan termasuk satu atau lebih obat yang aktif melawan semua
kemungkinan patogen (bakteri) dan dapat berpenetrasi dalam konsentrasi yang
adekuat ke organ yang dicurigai merupakan sumber infeksi. Antibiotik yang dapat
diberikan yaitu :
- Ampisilin 200 mg/kgBB/hari intravena dalam 4 dosis, dikombinasikan dengan
aminoglikosida, garamycin 5-7 mg/kgBB/hari atau amikasin 15-20
mg/kgBB/hari iv atau netilmisin 5-6 mg/kgBB/hari iv dalam 2 dosis
- Kombinasi lain adalah ampisilin dengan cefotaxime 100mg/kgBB/hari intravena
dalam 3 dosis. Kombinasi ini lebih disukai apabila terdapat gangguan fungsi
ginjal atau tidak tersedia sarana pengukuran aminoglikosida.
7. Sumber infeksi
Eradikasi sumber pinfeksi sangat penting, seperti drainase abses, debridement
jaringan nekrosis, alat-alat yang terinfeksi dilepas.
8. Terapi kortikosteroid
Pemberian hidrokortison 50 mg setiap 6 jam dan dikombinasi dengan fludorcortison
50 µg diberikan 7 hari dapat menurunkan angka kematian absolute sebanyak 15%.
Dosis kortikosteroid yang direkomendasikan untuk syok septik pediatric adalah 1-2
mg/kg berat badan sampai 50 mg/kg untuk terapi empiris syok septik diikuti dosis
yang sama diberikan dalam 24 jam.
9. Intravenous Immunoglobulin (IVIG)
Mekanisme efek IVIG pada sepsis yaitu sebagai berikut :

a. Netralisasi melalui antibody dengan meningkatkan fungsi bakterisid,
fagositosis, netralisasi endotoksin dan eksotoksin
b. Antagonis reseptor TNFα reseptor IL-1 dan reseptor IL-6.
c. Egek sinergis dengan antibiotik β laktam melalui efek antibody anti-
laktamase, transport oksigen, memperbaiki fungsi granulosit dalam melakukan
lisis bakteri, dan aktifitas opsonin, memperbaiki koagulopati dang gangguan
elektrolit.
10. Terapi Suportif
a. Profilaksis Stress Ulcer
Diberikan inhibitor reseptor H2 yaitu ranitidine.
b. Profilaksis Trombosis Vena Dalam
Dosis rendah heparin dianjurkan, kecuali pada penderita yang mempunyai
kontraindikasi nya yaitu trombositpenia berat, koagulopati berat, perdarah aktif,
riwayat perdarahan intraserebral.
c. Pencegahan Hipoglikemia pada sepsis
Balita dengan sepsis mempunyai risiko untuk menderita hipoglikemia, sehingga
perlu diberikan glukosa 4-6 mg.kg berat badan/menit atau gkujose 10% dalam
NaCl 0, 45 dan mempertahankan gula darah dalam batas normal.

DAFTAR PUSTAKA
1. Bagian Ilmu Kesehatan Anak FK UNDIP. Prosedur Tetap PICU/UGD/HND-PICU. FK UNDIP; Semarang. 2004
2. Budhiarso, Hery. Rasio Imatur/Total neutrofil pada Sediaan Apus Darah Tepi Sebagai Petanda Dini Sepsis Bakterial Pada Anak . Tesis Program Pendidikan Dokter Spesialis-1 Fakultas Kedokteran Universitas Diponegoro, Semarang. 2000.
3. Kumar A. Optimizing antimicrobial therapy in sepsis and septic shock. Crit Care Journal. 2009;25(4):733-51.
4. Levy MM, Fink MP, Marshal JC, Abraham E, Angus D, Cook D, et all. International Sepsis Definitions Confrence. Crit Care Med. 2009; 31 (4): 1250-6
5. Paterson, R. L., and Webster N. R., Sepsis and Inflamatory Respon Syndrome dalam Journal of The Royal College of Surgeoons of Edinburgh 2008;p. 178-82
6. Paul M, Leibovici L. Combination antimicrobial treatment versus monotherapy: the contribution of meta-analyses. Infect Dis Clin North Am. 2009;23(2):277-93.
7. Powell, KR. Sepsis and Shock. In: Kliegman RM, Jenson HB, Marcdante KJ, Behrman RE. editors. Nelson Textbook of Pediatrics. 16 th Ed. Philadelphia: WB Saunders Company; 2000. P.747-51
8. Schexnayder SM. Pediatric Septic Shock. Pediatrics in Review 1999; 20 (9): 303-8
9. Singhi S, Rao DS, Chakrabarti A. Candida colonization and candidemia in a pediatric intensive care unit. Pediatr Crit Care Med. 2008;9(1):91-5.