Revision linfoma extranodal NK/T, variante nasal
-
Upload
maria-monica-garcia-falcone -
Category
Health & Medicine
-
view
1.760 -
download
3
description
Transcript of Revision linfoma extranodal NK/T, variante nasal

LINFOMA ENTRANODAL DE CÉLULAS NK/T, TIPO NASALREVISIÓN BIBLIOGRÁFICA
M. MÓNICA GARCÍA FALCONE

CLASIFICACIÓN OMS

DEFINICIÓN
• Linfoma predominantemente extranodal caracterizado por DAÑO VASCULAR, DESTRUCCIÓN, NECROSIS PROMINENTE, fenómeno citóxico, y asociado con el EBV (WHO 2008).
• Se lo denomina “NK/T” porque a pesar de que la mayoría son neoplasias de células NK verdaderas, algunos casos presentan fenotipo citoxico de células T.

EPIDEMIOLOGÍA
• Adultos. Hombres. Asiáticos y pueblos originarios americanos.
• Menos de 5% de todos los linfomas (1-9/1.000.000).
• Casi siempre extranodal:
• VÍA AÉREA SUPERIOR (CAVIDAD NASAL, ORBITA, NASOFARINGE, SENOS PARANASALES, PALADAR).
• No nasal: digestivo, piel, testículos, p. blandas.• Compromiso de MO infrecuente al Dx; indica mal Px. El Dx se realiza con
IHQ CD56 y Epstein-Barr virus-encoded RNA in situ hybridization (EBER ISH).
• En USA es más frecuente en la NARIZ el LDCG-B.
LOCALIZACIÓN
LINFOMA EXTRANODAL
MÁS FRECUENTE (Asia,
Centroamérica, Sudamérica).

ETIOLOGÍA
• EBV:• EBV, subttipo A, tipo II latencIA (EBNA1+,
EBNA2-, LMP1+).• El titulo de EBV se usa para monitoreo de la
actividad enfermeda.• También post-Tx y con estados de IS.
• En Asia, se vio asociación con la profesión (granjeros) y exposición a pesticidas.

CLÍNICA
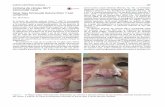
• Tumor sinonasal o de la línea medica destructivo, puede diseminarse rápido, a veces se asocia a síndromes hemofagociticos, EBV+.
• Piel: nódulos, lesiones ulceradas.
• GI: perforación intestinal.
Si tiene compromiso de MO y sangre periférica se puede superponer con leucemia de
células NK agresiva.

CARACTERÍSTICAS DE LINAJE NK

TRASTORNOS LINFOPROLIFERATIVOS NK

MICROSCOPÍA
• CÉLULAS LINFOIDES ATÍPICAS (grandes y pequeñas) con ABUNDANTE CITOPLASMA CLARO, límites nucleares irregulares, inmunoblastos, cromatina granular, en células grandes presencia de vacuolas nucleares, nucléolo insconspicuo.
• PATRÓN ANGIOCÉNTRICO Y ANGIOINVASIVO con necrosis coagulativa y apoptosis extensa.
• Infiltrados perivasculares e intravasculares DESTRUCTIVOS.
• Ulceración mucosa con distorsión arquitectural y destrucción de glándulas.
• A veces infiltrado inflamatorio prominente que puede imitar un proceso inflamatorio.

INMUNO-MARCACIÓN POSITIVAS NEGATIVAS
● CD3 (citoplasmática, no membranosa, en 56%), CD56 (67-100%), TIA1, granzyme, EBER (96%); tmb CD2, CD5, CD7, CD4 o CD8 (20%), CD30 (focal), CD43 (96%), perforina (35%), LMP-1 (48%), p53 (56%), CD45RO, CD25, CD95, HLA-DR.● Inmunofenotipo más típico: CD2+, CD56+, surface CD3-, cytoplasmic CD3ε+.● Si CD3ε+, CD56-, moléculas citotoxicas+ and EBV+: linfoma extranodal de células NK/T.● Si CD3ε+, CD56-, moléculas citotoxicas- and EBV-: linfoma de células T periférico NOS.● Si EBV- es Dx es cuestionable (EBER-ISH más confiable que EBV-LMP1 IHC).● P-glycoprotein/MDR1+ en 90% – podría explicar mala rta. Al ttr.
• CD16 (positive on histiocytes only),
• CD20, • CD57,• ALK-1, • TCRδ, • βF1, • CD16, • CD57.

GENÉTICA Y MOLECULAR
Estudios citogenéticos dificultosos por escases del material de Bx, necrosis tisular y el extenso infiltrado inflamatorio.
ABERRANCIAS CROMOSOMALES FRECUENTES EN EL CROMOSOMA 6.
• Cariotipo alterado en 77%.
• + frecuente: Deleción en el cromosoma 6q 21-25.
• Disregulación de de vías oncogénicas PDGF, JAK-STAT, AKT. Futuro target molecular.
PROVIENEN DE CÉLULAS NK ACTIVADAS CON EXPRESIÓN AUMENTADA DE GRANZIMA H, en relación a otras células NK periféricas normales.

ABERACCIONES GENETICAS

ABERRACIONES GENOMICAS

PATOGÉNESIS

PATOGÉNESIS

VARIANTES MORFOLÓGICAS
• Variante cutánea:
• Infrecuente. Expresión de EBV variable. 15 meses sobrevida media. Hombres. Edad media. Generalmente limitado a la piel. Clínica similar a MF.
• Asociado a HIV:
• Hay un reporte de caso (Arch Pathol Lab Med 2002;126:738). El paciente de 42 años tenía masas en parótida e hígado.
• Linfoma de células NK/T NOS.

DIAGNÓSTICOS DIFERENCIALES
• Infección por HSV nasofaríngeo: CD56+, pero HSV+, no angioinvasion o angiodestrucción, EBV-, policlonal.
• Infección crónica activa por EBV.
• Otras lesiones inflamatorias granulomatosas, como enfermedad de Wegener: compromiso pulmonar, ANCA-c +.
• Trastorno sistémico linfoproliferativo de células T EBV + de la infancia.
• Linfoma hidroa vacciniforme (niños, cutáneo).

TRATAMIENTO Y PRONÓSTICO
Factores de MAL Pronóstico
• Estadios avanzados (III-IV),• Infiltración de piel/hueso,• Mutaciones de p53,• LDH alto,• Histología de células grandes polimorfas inmunoblastoides,• Índice pronóstico internacional de 2 o más,• Alto título de ADN de EBV, y• Células EBV+ en MO.
• Sobrevida histórica pobre (30-40%). Mejora actual ttr combinado: Rx+QMT.
• Fuera de la cavidad nasal: muy agresivo.

BIBLIOGRAFÍA CONSULTADA (1)
1. Hmidi M, Kettani M, Elboukhari A, Touiheme N, Messary A. Sinonasal NK/T-cell lymphoma. Eur Ann Otorhinolaryngol Head Neck Dis. 2013 Jun;130(3):145-7.
2. Takahara M, Nagato T, Komabayashi Y, Yoshino K, Ueda S, Kishibe K, Harabuchi Y. Soluble ICAM-1 secretion and its functional role as an autocrine growth factor in nasal NK/T cell lymphoma cells. Exp Hematol. 2013 Apr 10.
3. Huang Y, de Leval L, Gaulard P. Molecular underpinning of extranodal NK/T-cell lymphoma. Best Pract Res Clin Haematol. 2013 Mar;26(1):57-74.
4. Avilés A, et. al.. Combined therapy in untreated patients improves outcome in Nasal NK/T lymphoma: results of a clinical trial. Med Oncol. 2013 Sep;30(3):637.

1. Hong J, et. al. . Tumor cell nuclear diameter and CD30 expression as potential prognostic parameter in patients with extranodalNK/T-cell lymphoma, nasal type. Int J Clin Exp Pathol. 2012;5(9):939-47.
2. Suzuki R. NK/T-cell lymphomas: pathobiology, prognosis and treatment paradigm. Curr Oncol Rep. 2012 Oct;14(5):395-402.
3. Liang X, Graham DK. Natural killer cell neoplasms. Cancer. 2008 Apr 1;112(7):1425-36.
4. Ritsuro Suzuki, Kengo Takeuchi, Koichi Ohshima and Shigeo Nakamura. Extranodal NK/T-cell lymphoma: diagnosis and treatment clues. Hematol Oncol 2008; 26: 66–72.
BIBLIOGRAFÍA CONSULTADA (2)