Palpacion 001
-
Upload
luis-alberto-carrera -
Category
Documents
-
view
2.895 -
download
0
Transcript of Palpacion 001

1
PALPACIÓN Y MEDICINA MANUAL
Dr. José Mª Gil Vicent (GBMOIM)
Noviembre de 2003, Palacio de Congresos de Versalles. De los numerosos
profesionales que acudimos a participar en las “Segundas Jornadas
Mundiales de Medicina Manual, Osteopatía y Quiropráctica” organizadas
por “LA MONDIALE”, estoy seguro de que ninguno podía llegar a imaginar la
oportunidad que la suerte nos iba a deparar con la presencia en tal evento del
Dr. Harry D. Friedman, D.O., miembro de la FAAO y cofundador de la “San
Francisco International Manual Medicine Society” (SFIMMS).
Si su ponencia del sábado día 22 sobre “Métodos Funcionales de Abordaje
Terapéutico Manual del Raquis” fue la única que llegó a dejar la Sala del
Palacio sin asientos libres, su Taller Práctico del día anterior de “Técnicas
Funcionales del Raquis”, que tuvo que repetirse 3 veces a lo largo de dicho día,
rayó sencillamente en lo sublime, pues todos los participantes lo evaluamos
como un auténtico “Taller Práctico Magistral”.
Años después, al coincidir algunos de los allí presentes con motivo de otras
reuniones científicas y comentar aquellas Jornadas Mundiales, todos hemos
reconocido la influencia que en el resto de nuestra trayectoria profesional
tuvieron las enseñanzas de aquel taller y sobre todas ellas, la importancia de la
palpación como medio revelador del estado doloroso del paciente.
En Medicina Manual, a la palpación se le concede una enorme importancia
como herramienta sutil de exploración. De hecho es el único medio manual de
reconocimiento anatómico fiable en la búsqueda de los puntos testigo de
sufrimiento local “en” y “bajo” la superficie corporal del paciente (puntos de
irritación local, puntos ténder y puntos trígger, puntos de dolor referido
metamérico, segmentario o extrasegmentario y también los puntos reflejos).
Pero es que tanto en Medicina Ortopédica y Manual como en Osteopatía, la
palpación, además de una herramienta de exploración, es un elemento de
diagnóstico y un medio de evaluación continua a lo largo del proceso de
tratamiento capaz de proporcionarnos, a través de los protocolos de osteopatía
tisular, toda la información necesaria que puede influir en nosotros, no sólo
para elegir acertadamente la técnica manual más idónea a cada caso y para
determinar el momento puntual más ajustado a su aplicación, sino también
para decidirnos a introducir variantes durante el proceso de tratamiento, si así
resultara conveniente para el propio paciente.

2
En toda modalidad de Medicina Manual, los estudios que permiten llegar a
un diagnóstico del paciente se basan, sobre todo, en la capacidad del médico
en leer los signos e interpretar las señales que emite el cuerpo y esta
capacidad radica sobre todo en la destreza para palpar. De hecho, la palpación
perceptiva es en Medicina Manual la herramienta clave para el estudio
diagnóstico y cuanto más perceptiva sea, menos pruebas complementarias se
precisarán para llegar a ese diagnóstico.
En efecto, la palpación como herramienta de diagnóstico, es uno de los
medios más importantes y puede que también el más “selectivo” de cuantos
entran a formar parte del conjunto en que se basa la técnica diagnóstica
osteopática conocida como la “escucha del cuerpo”, técnica con la que, en
palabras de John Upledger, se puede llegar a “palpar sintiendo la vida de los
tejidos” bajo nuestras manos.
La palpación ofrece una gran riqueza de información a nuestro sentido del
tacto. Una enorme y variada cantidad de matices es capaz de excitar las
terminaciones sensitivas de las yemas de nuestros dedos, de las palmas o del
dorso de nuestras manos e incluso del reborde de nuestras uñas. Cuando
palpamos podemos hacerlo de manera superficial o profunda. Podemos
hacerlo de manera puntual o conjunta. Mediante palpación fija en un punto
determinado o de manera móvil, a través de una zona o de una región corporal
también determinada o indeterminada.
En la palpación, por parte del explorador pueden intervenir uno o más
dedos, una sola mano o ambas manos al mismo tiempo. A su vez, cada una de
estas posibilidades multiplica su capacidad de detección en relación al grado
de presión aplicado por las manos sobre la superficie corporal. Esto que para el
clínico puede suponer una fuente inagotable de información, exige del mismo
un grado de entrenamiento previo que sólo se alcanza tras mucho tiempo de
práctica y con la ayuda de los mejores maestros en medicina manual. Y este
entrenamiento resulta de suma importancia para el médico, ya que a mayor
entrenamiento mayor sensibilidad y una sensibilidad educada y adiestrada
siempre acaba generando una mayor capacidad discriminativa de la misma.
La gama de presiones aplicables en la superficie corporal es muy grande y,
bien regulada, debe permitir desde un reconocimiento muy superficial sin
apenas depresión apreciable en la capa epidérmica, hasta la presión más
profunda que llegue a plano óseo para reconocimiento de los huesos y las
articulaciones.
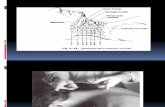
Los estudios de Mutti con el estesiómetro de Head en la década de 1950,
pusieron de manifiesto que, en la piel de la espalda, la capacidad de percibir
presiones variaba de unas zonas a otras, siendo más sensible la zona de los
canales paravertebrales de la región lumbar a nivel apicotransverso de L3
(zona que curiosamente coincide con el área de Sturniolo), necesitándose

3
apenas 6 gramos de presión para obtener una respuesta al estímulo, como
puede observarse en la figura siguiente.
Umbrales para la presión profunda, determinados con el
estesiómetro de Head en 58 puntos de la espalda, según Mutti.
Sin embargo, los estudios sobre la misma sensibilidad a nivel de los
pulpejos de los dedos muestran valores de respuesta sensitiva a partir de los 2
gramos en gente normal y de apenas 1 gramo en personas con la sensibilidad
muy entrenada, como es el caso de los invidentes. De hecho no es mucho
mayor la presión ejercida por las yemas de sus dedos en la lectura de los
caracteres del Braille, y posiblemente sea menor la que ellos mismos aplican
sobre las manecillas de sus relojes en la lectura de las horas.
En Osteopatía Craneosacral se calcula que la presión ejercida para la
palpación exploratoria oscila entre los 5 gramos como mínimo para la palpación
craneal y los 10 gramos como máximo para el resto del cuerpo.
En Medicina Manual, cuando un médico está bien entrenado en el arte de
la palpación, se admite que las sensaciones de tacto diagnóstico comienzan al
ejercer con los dedos una presión de 4 gramos. Es decir, que al palpar la zona

4
más sensible de una espalda, la sensación de tacto llega antes a las manos del
explorador que a la piel de la espalda del paciente. A partir de este valor, que
podríamos cifrar como el más superficial, la palpación puede ir aumentando
presiones y nuestra sensibilidad percibir nuevas, numerosas y variadas
sensaciones, todas ellas útiles para el reconocimiento exploratorio y para el
diagnóstico.
Veamos las distintas posibilidades:
- Entre 4 y 6 gramos de presión permiten apreciar la textura e
irregularidades de la epidermis.
- Entre 6 y 8 gramos, la temperatura de la piel (más apreciable si
aplicamos con la misma presión el dorso de la mano).
- Entre 8 y 10 gramos, las irregularidades superficiales y la resistencia del
plano cutáneo. Y si aplicamos movimiento podremos apreciar la
capacidad de desplazamiento del plano superficial sobre el plano graso
en las zonas con menor tensión epidérmica.
- Entre 10 y 20 gramos de presión, permiten apreciar deformidades
superficiales y resaltes en el plano subcutáneo (por ejemplo, presencia
de gelosas superficiales). El movimiento asociado provocará una
sensación de arrastre de la piel sobre el plano graso y al mismo tiempo,
la de freno o resistencia de éste sobre el plano de la fascia, al llegar al
final del recorrido provocado por dicho arrastre.
- A partir de los 20 gramos de presión, ya es más difícil dosificar ésta, por
lo que los rangos de medida ya son más amplios. Por ello, entre los 20 y
los 50 gramos se sitúa la palpación de los relieves musculares
superficiales y hasta los 100 gramos las manipulaciones de partes
blandas ejercidas mediante lo que se conoce en el mundo del masaje
como “presiones deslizantes superficiales”.
- Entre los 100 y los 250 gramos de presión podemos detectar
irregularidades situadas debajo de la fascia superficial y la presencia de
gelosas profundas. También zonas de resistencia muscular, contracturas
superficiales y puntos dolorosos miofasciales.
- Entre los 250 y los 500 gramos se pueden ejercer maniobras de presión
sobre las masas musculares superficiales en pacientes no obesos.
- Entre los 500 y 1.500 gramos se sitúan las maniobras de “presión
deslizante intermedia” y las de “fricción superficial”.
- De los 2.000 gramos en adelante se realizan todas las maniobras de
palpación profunda, las técnicas de “presión deslizante profunda” y las
maniobras de “fricción profunda” en sus modalidades longitudinal y
transversa. En ellas la presión deberá dosificarse según las exigencias
derivadas del reconocimiento de aquello que vamos buscando y la
tolerancia del paciente a las molestias o el posible dolor provocado por
la presión que podemos ejercer. Es aquí donde hay que tener muy

5
presente la máxima hipocrática del “Primum, non nocere” como norma
de prudencia, para no provocar lo contrario de lo que andamos
buscando.
Por otra parte, las yemas de los dedos no sólo son capaces de notar
estímulos de presión muy ligera, sino que también resultan más sensibles para
distinguir dos o más estímulos a la vez en un área muy reducida. Por ejemplo,
volviendo a lo que decíamos antes sobre las zonas más sensibles a la presión
en la piel de la espalda, mientras dos objetos punzantes en dicha zona, para
ser apreciados como tales por el paciente, necesitan separarse entre 4 a 7 cm,
a nivel de las yemas de los dedos pueden ser detectados como dos a 2 mm de
separación y en personas entrenadas, incluso a 1 mm. Esto nos permite
discernir claramente numerosas diferencias casi inapreciables de textura, de
tensión y de nivel o resalte superficial al deslizar dos o tres de nuestros dedos
por una zona del cuerpo de 6 a 7 cm de anchura, mientras el paciente tendrá
dificultades o será incapaz de apreciar siquiera si se trata de uno o más dedos
o de otra zona de la mano del explorador.
En su libro “Principios y Práctica de la Medicina Manual”, Philip E.
Greenman nos dice que la palpación sirve al clínico para:
- Apreciar la normalidad y las alteraciones tisulares de la zona palpada.
- Apreciar la simetría o las alteraciones de la misma en las estructuras
bajo la piel, aunque no se aprecien visualmente.
- Valorar las alteraciones en el movimiento activo y pasivo de los
músculos y de las articulaciones a lo largo de todo el recorrido de su
arco de movilidad.
- Ubicar la posición en el espacio del sujeto explorado y la de uno mismo
como explorador.
- Durante la exploración en posteriores visitas de control, detectar los
posibles cambios producidos con el paso del tiempo y compararlos con
los datos de que disponemos, referidos a exploraciones anteriores.
En ese sentido, son muy útiles los protocolos de exploración palpatoria
recomendados por las diferentes escuelas de Medicina Manual, sin entrar en
valoraciones de si son mejores unos que otros. Todos ellos son muy similares y
las pequeñas diferencias apreciables van relacionadas por lo general con el
enfoque o el criterio de escuela. Así, el protocolo propuesto en Osteopatía
presta más atención a las alteraciones posicionales de relación, a las
restricciones de movilidad y a las alteraciones en el papel de las fascias. En
Quiropráctica prima la detección de las alteraciones de la movilidad, las
alteraciones musculares por contracturas y presencia de bandas tensas, las
disrelaciones segmentarias y los desajustes articulares. En Espinología, las
tensiones musculares y su relación con posibles disrelaciones rotatorias en los
segmentos del raquis. En cambio, en Medicina Ortopédica y Manual, sin

6
descuidar las restricciones de movilidad, se presta más atención a las
alteraciones tisulares locales y de vecindad, a las manifestaciones dolorosas de
tipo metamérico y sobre todo a las de tipo segmentario, como son las
manifestaciones sintomáticas a distancia (el síndrome teno-celulo-miálgico), así
como a las dermalgias reflejas.
Lo importante de los protocolos, cualquiera que sea el elegido, es seguirlos
fielmente, recogiendo con ello tantos datos cuantos nos sea posible con su
aplicación en cuanto a las alteraciones de la sensibilidad, las alteraciones en la
textura de los tejidos palpados o sometidos a técnicas de palpación especiales
(como el pinzado rodado), a la detección de asimetrías posturales y
disarmonías biomecánicas y a posibles alteraciones en los rangos de
movimiento muscular y articular, de manera que todos estos hallazgos sean
mesurables y útiles no solo para el posterior diagnóstico, sino también para
poder formular la indicación del tratamiento manual más adecuado, puesto que
a la palpación protocolaria hay que recurrir siempre, tanto en la exploración
general rutinaria como, especialmente, en la exploración premanipulativa.
TIPOS DE PALPACIÓN EN MEDICINA MANUAL
Hay una palpación superficial, que tanto en las regiones del raquis como
en los miembros sirve para valorar las estructuras superficiales y los signos de
sufrimiento de proyección metamérica, que aparecen en ellas.
Hay una palpación profunda, que en el raquis va dirigida sobre todo a
buscar la lesión menor causante de las manifestaciones dolorosas y que en los
miembros permite valorar las alteraciones locales en el seno de los vientres
musculares, el estado de los tendones y sus inserciones, y a nivel de las
articulaciones permite explorar detalladamente interlíneas articulares, cápsulas
y ligamentos, así como algunas estructuras internas como son los meniscos en
el caso de las rodillas.
A su vez, tanto la palpación superficial como la profunda pueden aplicarse
de manera puntual (palpación estática) o bien en movimiento (palpación
dinámica).
Las posibles combinaciónes de estas modalidades con las maniobras de
presión dan lugar a las “técnicas de palpación especiales”, de las que la más
importante en Medicina Ortopédica y Manual es la “Técnica del Pinzado-
Rodado”.

7
1.- La Palpación Superficial
La palpación superficial, tanto si es estática como dinámica, nos permite
valorar la piel, el tejido celular subcutáneo y el relieve de la fascia superficial y
de los primeros planos musculares. Ello la hace sumamente útil para la
valoración del estado de tensión de las diferentes cadenas musculares,
especialmente cuando se practica de forma comparativa en ambos lados de la
espalda, tanto en la región cervical como en la dorsal y lumbosacra.
En Osteopatía Tisular, este tipo de palpación nos permite valorar detalles
en muchos tests de tipo kinesiológico que nos aportan datos muy útiles para la
identificación de contracturas musculares y de su posible relación con
disfunciones de localización vertebral.
Estas son técnicas muy utilizadas en los métodos de la “escucha del
cuerpo” y por tanto, aplicables a la investigación de las causas de las
desviaciones axiales de tipo postural.
También la palpación superficial nos ayuda mucho en el control de las
técnicas de tratamiento manual “no manipulativas”, como son las técnicas
suaves de posicionamiento postural pasivo (Técnica de Jones y Técnica
Reposicional Osteopática Autónoma) o incluso en el desarrollo de las
maniobras más suaves en las técnicas que asocian estiramientos pasivos o el
concurso de energía muscular (Mitchell, Rudy y Chaitow), en las que siempre
tiene que haber un control palpatorio de la tensión que presenta la superficie
del plano de las fascias en determinados puntos o zonas del cuerpo del
paciente.
2) La palpación Profunda
La palpación estática profunda en el raquis nos permite explorar la
sensibilidad de las apófisis espinosas, la depresibilidad de los tejidos blandos y
algunas estructuras óseas a la presión axial, el desplazamiento de las mismas
al presionarlas lateralmente y el estado de los músculos interespinosos e
intertransversos así como el dolor localizado en las articulares de uno y otro
lado.
La palpación estática profunda de los canales paravertebrales, a su vez,
nos permite reconocer el estado de los músculos transverso-espinosos en un
segmento determinado, pero si la convertimos en maniobra de palpación
dinámica profunda, alcanzando varios niveles segmentarios, nos permitirá
valorar por separado el estado de estos músculos con detalle, es decir
podremos distinguir entre fenestrados, multífidos, laminares y rotadores. (Esto

8
es muy importante en Espinología, porque permite determinar los puntos de
inclinación lateral o lateroflexión (side-bending) y describir las ubicaciones de
posibles “listings”, como se designan las posiciones anómalas en que quedan
las vértebras que han perdido juego articular).
Esta misma técnica exploratoria es la utilizada en Osteopatía para
identificar las posibles desviaciones en plano anterior o posterior de cada lado
de la vértebra, y la misma o muy similar a la empleada en Quiropráctica para
diagnosticar los estados de subluxación o desajuste articular.
En la exploración palpatoria del raquis y de las regiones paravertebrales, la
palpación dinámica profunda con la técnica “joint manipulation” de John
Menell (1877-1957) nos permite valorar el estado del juego articular, concepto
necesario para distinguir entre los estados articulares de simple disfunción
(articulación sin daño estructural dolorosa pero móvil) y el de restricción
(articulación sin daño estructural dolorosa con pérdida de movilidad).
En cuanto a los miembros, como en el resto de la espalda, puesto que los
músculos son elementos dinámicos de diferentes segmentos móviles, la
palpación dinámica profunda nos informará de la posible alteración de su tono,
de la presencia de bandas tensas y de puntos T y secundariamente a ello, de
las alteraciones de movilidad en más o en menos de dicho segmento.
Este tipo de palpación hay que entrenarlo muy bien y durante mucho
tiempo antes de poder a aplicarlo con seguridad, pues al explorar los músculos
de las capas más profundas hay que obviar las informaciones que nos llegan
de las capas musculares más superficiales, cuya palpación involuntaria no
podemos evitar y ello requiere un ejercicio de eliminación mental de
sensaciones táctiles al que hay que llegar casi sin pensar en ello, lo que hace
muy difícil el dominio de dicha técnica si no se aprende bien y se insiste mucho
tiempo en su práctica.
La falta de entrenamiento en estas técnicas traería consigo una notable
dificultad por parte del explorador para poder valorar con acierto los hallazgos
encontrados como resultado de su aplicación en cualquiera de los protocolos
de Escuela a que nos referimos anteriormente.
En Medicina Ortopédica y Manual, el Prof. Robert Maigne ha logrado
compaginar todas estas modalidades de palpación en un protocolo de
exploración destinado a buscar la localización del llamado Desarreglo Doloroso
Intervertebral Menor (DDIM), entidad clínica descrita por dicho autor como
lesión responsable del Síndrome Teno-Celulo-Miálgico y toda su cohorte de
síntomas acompañantes, puesto que se trata en realidad de una lesión menor
de localización vertebral, no demostrable por medio de exploraciones y pruebas
clínicas complementarias, cuyos resultados son siempre negativos, siendo por
ello tan importante la palpación para el diagnóstico de este proceso, cuya

9
sintomatología se basa, sobre todo en manifestaciones clínicas de carácter
doloroso locales, regionales (por distribución radicular sensitiva dependiente
de la raíz posterior), metaméricas, segmentarias y a distancia (algunas de ellas
atípicas y de difícil justificación en relación a la situación de la lesión DDIM
encontrada).
Este Protocolo exploratorio se desarrolla de acuerdo a los siguientes pasos:
1) Presión axial sucesiva de las apófisis espinosas hasta localizar las más
dolorosas.
2) Presión lateral sucesiva de las apófisis espinosas buscando el
desplazamiento de las mismas en ambos sentidos y valorando el dolor
provocado.
3) Presión contrariada de las espinosas de las vértebras dolorosas con la de la
vértebra limitante superior y la inferior. La prueba se realiza en ambos sentidos,
hasta encontrar el nivel con respuesta más dolorosa a dicha maniobra.

10
4) Presión-fricción sobre los relieves articulares de ambos lados en el nivel del
segmento identificado como más doloroso y elección de la articular del lado
más doloroso como responsable de la localización del DDIM.
5) Presión sobre el ligamento interespinoso, para lo que se puede utilizar un
objeto romo no agresivo (el relieve del asa de una llave antigua, el reborde de
un reloj de pulsera, el borde de un anillo o alianza de boda, el borde de un
pequeño plato, etc.) para confirmar que el segmento indicado es
verdaderamente el más doloroso.
6) Palpación dinámica profunda de la musculatura de los canales
paravertebrales, que debe confirmarnos como más doloroso aquél en el que
hemos situado el DDIM.
7) Investigación de posibles áreas de celulagia en zonas de la piel inervada por
fibras cutáneas de la raíz posterior vertebral, proximas al área paravertebral o
muy distantes de la misma, de acuerdo a la distribución segmentaria de las
mismas según el nivel del DIM. Esto se consigue con la maniobra del
“pinzado-rodado”, que de ser positivo nos dará como respuestas dolor
exagerado a la presión y tensión de la piel de la zona, sensación táctil de
espesoramiento de la misma que impide o dificulta el desarrollo de la maniobra

11
y dermografismo o enrojecimiento rápido de la zona pellizcada, por reacción
vegetativa local.
8) Investigación de síntomas atípicos a distancia, pero presentes de forma
repetida en muchos de estos casos, como pueden ser el dolor trocantéreo, la
presencia de cordones musculares en músculos glúteos y la celulalgia
periumbilical unilateral en casos de síndrome de la charnela dorsolumbar, todos
ellos diagnosticables por palpación dinámica profunda o también la presencia
de un “tenderness inguinal” detectable por palpación superficial en el mismo
síndrome.
9) Finalmente, hay que proceder a la investigación de posibles síntomas de
origen visceral, como podría ser el caso de la presencia de meteorismo en
pacientes afectas del mismo síndrome de la charnela dorsolumbar, aunque
éstos ya no se dan con tanta frecuencia. Aquí ya no interviene la palpación,
pero su hallazgo puede resultarnos de gran utilidad de cara al diagnóstico.
Este mismo protocolo, se puede repetir tras la manipulación, lo que nos
permitirá valorar los efectos de la misma, de acuerdo a los signos sintomáticos
desaparecidos en esta segunda exploración.

12
Conclusiones
La Palpación Manual es un arte y dice Karel Lewit en su libro de Terapia
Manual, que es muy difícil incluso describirla como tal arte, pero que en
médicos y en terapeutas entrenados, es el método de exploración que más nos
acerca al paciente y nos comunica con él.
El gran W.G. Suterland, desde el mundo de la Osteopatía nos animaba a
“desarrollar dedos con neuronas en sus yemas que fueran capaces de pensar y
de ver” y que a esos dedos, “una vez entrenados a ver, sentir y pensar, había
que dejarles tocar”.
El aprendizaje de la palpación no es tarea fácil. Quien quiera aprender a
palpar bien en Medicina Ortopédica debe basar su aprendizaje en tres
aspectos:
1.- Aprender a tocar, es decir, conocer bien los aspectos técnicos de dicha
exploración, para lo cual, además de que puede ser útil todo lo dicho hasta
ahora, se precisa practicar, practicar y practicar hasta dominarla.
2.- Aprender a buscar, para lo cual son necesarios conocimientos anatómicos y
fisiológicos suficientes y bien fundados que nos permitan, no sólo reconocer
aquello que estamos tocando, sino saber cómo y donde buscar aquello que
queremos tocar.
3.- Aprender a encontrar. Esto es lo más difícil, puesto que para ello son
además necesarios buenos conocimientos de semiología y de patología, que
nos permitan dirigir nuestras observaciones hacia el diagnóstico.
Pero, aún bien entrenados para ello, la palpación siempre nos aportará
vivencias nuevas capaces de sorprendernos, ya que la vida impregna todos los
tejidos vivientes y esos tejidos son los que tocamos y con los que nos
comunicamos al palpar. Y esa vida que palpamos, muchas veces puede ser
una vida en dificultad.
Ésa es la maravilla en la que se basa la “escucha del cuerpo”, como decía
Harry D. Friedman en el Congreso de Versalles.
Por ello, viene a nuestra mente aquella frase de Viola Frymann, cuando
decía que “La palpación no se puede aprender leyendo o escuchando;
sólo se puede aprender palpando”.

13
REFERENCIAS BIBLIOGRÁFICAS
CHAITOW, Leon: “Palpation and Assessment Skills”. Churchill-Livingstone-
Elsevier. London, 2003.
CHAITOW, Leon: “The Essence of Palpation: How Do You Feel?”. Massage
Today. Vol. 08, Issue 06. (June, 2008)
COMEAUX, Zachary: “Zen awareness in the teaching of palpation: An
osteopathic perspective”. Journal of Body Work and Movement Therapies.
Volume 9, Issue 4, Pages 318 – 326. (October 2005)
ESPUÑA RIPOLL, Encarnación: “ESPINOLOGÍA: Terapia Manual del
Raquis”. Mandala Ediciones. Madrid, 2008.
FIELD, Derek: “Anatomía: Palpación y Localización Superficial”. Paidotribo.
Barcelona, 2004.
FRIEDMAN, Harry D. : “Techniques Fonctionnelles du Raquis”. Atelier
practique dans les Deuxièmes Journées Mondiales de Médecine Manuelle
Ostéopathique et Chiropráctique. Versailles, Novembre 2003. (Cahier des
Journées)
FRYMANN, V. : “Palpation – Its Study in the Workshop”. Academy of Applied
Osteopathy Yearbook. Pages 16 - 30. Newark, Ohio. 1963.
GREENMANN, Philip E. : “Principios y Práctica de la Medicina Manual” (3ª
Edición). Edit. Médica Panamericana. Madrid, 2005.
GREGORY, Phil et Als.: “Correlating Motion Palpation with Functional X-Ray
Findings in Patients with Low Back Pain”. Australian Chiropractic and
Osteopathy. PMC2050639. Vol. 7, Issue 1, Pages 15 – 19. (March 1998)
HERNÁNDEZ CONESA, Salvador: “Exploración Clínica del Aparato
Locomotor en Medicina ortopédica”. Ed. Científico Médica. Barcelona, 1980.
HUGUENIN, Fredy: “Vademecum de la Palpación”. On Line:
www.gbmoim.com Apartado “Artículos”. Sección “FORMACIÓN”. 2009.
LESAGE, Y. Henri & LOVATI, Luigi & LOVATI, Luca : “Medicina Manuale
Applicata”. SIEMAP. Grafiche Friulane. Udine, 2001.
LOEW, Jean-Philippe: “Modèle Expérimental de Validation de Palpation Inter-
juge”. Collège d´Études Ostéopathiques de Montréal. June, 2006.

14
MAIGNE, Robert : “Douleurs d´Origine Vertébrale” (Comprendre,
Diagnostiquer et Traiter). Elsevier. Issy-les-Moulineaux cedex, 2006.
MARTIN, Eric: “La Morpho-palpation: Les bases de l´examen clinique”. Broché.
París, 2005.
SCHAFER, R.C.: “Motion Palpation and Chiropractic Technique”. Motion
Palpation Institute Yearbook. Jaksonville,1990.
SEFFINGER, Michael et Als.: “Reliability of Spinal Palpation for Diagnosis of
Back and Neck Pain: A Systematic Review of the Literature”. Spine. 1 October
2004 - Volume 29 – Issue 19 – pp E413 – E425.
TIXA, Serge: “Anatomía Palpatoria” (Tomos I y II). Mason. Barcelona 1999 y
2000.
TRICOT, Pierre : “La Palpation Tissulaire Profonde”. Aproche Tissulaire de
l´Ostéopathie (On line). 18/06/2008.
WARD, Robert C. : “La Palpation et la Résolution des Problèmes Cliniques”.
Ponence des Premières Journées Mondiales de Médecine Manuelle
Ostéopathique. Tolousse. Septembre, 2002. (Cahier des Journées).



![Palpacion de Vias Biliares [Autoguardado]](https://static.fdocument.pub/doc/165x107/55cf96b0550346d0338d2221/palpacion-de-vias-biliares-autoguardado.jpg)



![risultati PAS A050 - ScienzeSociali.Unina · asse13 - SVd 11 PIOdVN . o 0 0 0 o o 001 001 001 001 001 001 001 001 001 001 aseq ns Bleu!] Of nsFd OE aseq ns p e 1 OL ns7) OL VJV](https://static.fdocument.pub/doc/165x107/5c5f1ee109d3f2e26a8cedd0/risultati-pas-a050-asse13-svd-11-piodvn-o-0-0-0-o-o-001-001-001-001-001.jpg)