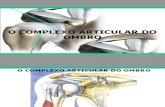
Ombro Renata Nóbrega Perdigão. Ombro 3 diartroses 3 sistemas osteotenomio- ligamentares 3 sistemas...
Transcript of Ombro Renata Nóbrega Perdigão. Ombro 3 diartroses 3 sistemas osteotenomio- ligamentares 3 sistemas...

Ombro
Renata Nóbrega Perdigão

Ombro
3 diartroses
3 sistemas osteotenomio-ligamentares
14 ligamentos
19 músculos
↑ mobilidade
Equilíbrio e propulsão do
corpo
Movimento tridimensional
das mãos
↑ vulnerabilidade
Estabilização da cabeça do úmero
na glenóide

Anatomia
Proximidade das estruturas – difícil diagnóstico e localização exata das lesões

Anatomia

Patologias
• Patologia subacromial (lesão do manguito rotador)• Atropatia do manguito rotador• Crepitação escapulotorácica• Discinesia escapular• Capsulite adesiva do ombro ou “ombro congelado”• Tendinite calcária

Patologia subacromial (lesão do manguito rotador –LMR)
• Funções: estabilidade, mobilidade e nutrição da articulação glenoumeral
• Bíceps: estabilização anterior e depressão da cabeça do úmero
• LMR:
“Arco acromial”
Manguito rotador
Cabeça longa do bíceps
Bolsa subacromial
Tubérculo maior

LMR - Etiopatogenia
Trauma
• Queda sobre o ombro, luxação, estiramento
• Minoria dos casos
• Lado direito
Hipovascularização
• Área crítica de Codman
• ↓ na porção articular
• Degeneração com a idade
Impacto
• Movimentos de flexão e elevação sem abdução
• Atrito -> degeneração
• Tipos de acrômio
A zona de impacto está centrada na
área crítica!

LMR - Etiopatogenia

Evolução da LMR
Fase I •Edema e hemorragia reversíveis•Jovens, excesso de uso do MS•Tto conservador e AFASTAR A CAUSA DA LESÃO
Fase II •Fibrose e tendinite do MR•Crônica e intermitente, 25-45 anos•Tto conservador no ínicio, acromioplastia (“cirurgia profilática”)
Fase III •Ruptura completa do MR com alterações ósseas•Pacientes acima de 50 anos•Tto cirúrgico (acromioplastia + reconstrução)

Evolução da LMRLesão
progressiva do tendão do supra
Lesão atinge o infra-espinhal
Migração ant. e sup. da cabeça
umeral
Bíceps estabiliza: tendão espessado
e alargado
LCA tensionado: esporão
subacromial
Acometimento do
subescapular
Luxação medial da porção longa
do bíceps
Instabilidade e degeneração
articular
RUPTURA

Evolução da LMR
• Grau zero: músculo sem presença de gordura• Grau I: pequenas estrias de gordura entre as fibras musculares• Grau II: proporção menor de gordura em relação ao músculo• Grau III: proporção equivalente de gordura em relação ao
músculo• Grau IV: proporção maior de gordura em relação ao músculo
LipossubstituiçãoRuptura
Associada a PIOR PROGNÓSTICO!

LMR - Classificações
• Crônica x aguda• Total x parcial• Traumática x degenerativa

Classificações
•Rotura de menos de ¼ do tendão•Profundidade menor que 3mmTipo I
•Rotura menor do que ½ do tendão•Profundidade entre 3 e 6mmTipo II
•Rotura maior do que ½ do tendão•Profundidade maior que 6mmTipo III
Lesões parciais:

Classificações
Lesões totais:• Quanto ao tamanho:
– PEQUENAS: até 1 cm– MÉDIAS: entre 1 e 3 cm– GRANDES: entre 3 e 5 cm– MACIÇAS: acima de 5 cm
• Quanto à forma:– Em crescente, em “T”, triangular, linear e
transversa

LMR – Quadro clínico
• DOR:– Grau de inflamação– Piora a noite (estiramento), melhor de dia: posição antálgica e tração– Pode ser espontânea e aumentar com os movimentos– Maior no músculo íntegro ou parcialmente rompido– Ao redor do ombro, pode irradiar-se para região escapular e cotovelo
• Crepitação: ruptura da bolsa subacromial (fase II e III de Neer)
• Força muscular: dor e ↓ das forças de abdução e rotação externa
• Contratura (capsulite adesiva): 14%. Inflamação + imobilidade
• Tendinite ou ruptura da cabeça longa do bíceps

LMR - Diagnóstico
• História adequada• Exame clínico• Teste de xilocaína (de Neer)• RX, ecografia, RMN

LMR - Tratamento• Conservador:
Fase I e início da fase II3 a 6 meses
Alívio da dor
•AINES•Repouso•Gelo e calor•Infiltração de corticoide e xilocaína*
Estiramento capsular
•Fisioterapia•Evitar capsulite
Reforço muscular
•Ombro indolor•Alivia compressão

LMR - TratamentoCirúrgico:• Acromioplastia (lig. coracoacromial e bursectomia)
– Descompressão do impacto– Exposição adequada p/ reparação do manguito– Só acrômio antero-inferior: origem do deltoide
preservada• Abordagens
– Aberta (miniincisão)– Artroscópica – método de escolha

LMR - TratamentoCirúrgico:• Lesão maciça:
– Não se faz acromioplastia ou desinserção do lig coracoacromial
– Debridamento dos restos de tendão– Bursectomia– Tuberosoplastia– Tenodese ou tenotomia da cabeça longa do bíceps

Artropatia do manguito rotador
• Etiologia não definida adequadamente• “ombro de Milwaukee”, “artropatia destrutiva rápida
do ombro”, “ombro hemorrágico senil”
• 4% dos pctes com ruptura maciça do MR
Ruptura maciça e irreparável do MR
Artrite degenerativa grave da art glenoumeral

AMR - EtiologiaTEORIA DA ARTRITE INDUZIDA
POR CRISTAIS
Degeneração do MR
Degeneração da art glenoumeral
Artrite reacional
Deposições de fosfato de Ca na
sinóvia
Ruptura e rápida reabsorção

AMR - Etiologia• A lesão maciça do MR
causa a artropatiaHIPÓTESE PATOMECÂNICA
Extravasamento de líq sinovial e instabilidade da
cabeça do úmeroInatividade e desuso do ombro
Ruptura maciça do MR
Atrofia da cartilagem articular
glenoumeral
Osteoporose subcondral da cabeça umeral
Instabilidade com subluxação sup
Instabilidade AP e atrito com acrômio, glenoide e art
acromioclavicular

AMR - Diagnóstico
• Mulheres, acima de 60 anos• Algias no ombro de longa data, vários tratamentos
prévios, melhora parcial dos sintomas• Infiltrações no ombro afetado• Lado dominante• 60% bilateralidade• 1 ou mais procedimentos cirúrgicos de reparação do
MR

AMR – Achados clínicos
• Dor– Leve a moderada– Interfere no sono, piora com atividades diárias
• Perda progressiva da mobilidade• Edema (espaço subacromial e art glenoumeral)
• Cisto na articulação acromioclavicular (comunicação com art glenoumeral)
• Hemartrose• Hipotrofia das fossas supra e infra espinhais• Ruptura da cabeça longa do bíceps

AMR – Diagnóstico por imagem• RX:
Neo-articulando-se com a região inf do acrômio
Migração superior da
cabeça umeral
Diminuição do espaço da art glenoumeral
Pequenos osteófitos
Calcificação periarticular de
partes moles
Arredondamento do tubérculo
maior
Colapso da porção superior
da superfície articular do
úmero proximal
Erosão da região inferior do acrômio e da art acromio-
clavicular
Achado obrigatório no dx!

AMR – Diagnóstico por imagem
RMN:• Hemartrose sub-deltóidea • Ruptura ou luxação da cabeça longa do bíceps e do MR,
com retração e atrofia, degeneração gordurosa grau IV• Coleção líquida anômala na art acromioclavicular e cisto• Reabsorção do úmero proximal com degeneração da
cartilagem articular da cabeça do úmero e da glenoide

AMR – Diagnóstico diferencial
• Artrose primária• Artrite reumatóide• Artrite infecciosa• Necrose asséptica• Siringomielia• Sinovite vilonodular• Doenças metabólicas
• O manguito não está rompido!

AMR – Tratamento
• Prevenção: evitar o desenvolvimento de lesão irreparável– Diagnóstico preciso, conduta adequada– Fisioterapia– Reparo cirúrgico precoce do MR
• Tratamento da AMR:– Conservador: analgésicos e fisioterapia– Cirúrgico: falha no conservador

AMR – Tratamento
Tratamento cirúrgico• Artroscopia p/ lavagem da articulação
– retirada dos depósitos de cristais, sem acromioplastia e debridamento tendíneo
– Alívio transitório dos sintomas• Artrodese: procedimento de salvação
– Indicações: deltoide insuficiente– Contraindicações: idade muito avançada, bilateralidade
• Artroplastia– Tto de escolha nos casos mais graves– Protese total é contra-indicada!

Crepitação escapulotorácica (snapping scapula)
• Fricção de proeminência óssea ou alteração postural da escápula (discinesia) que produz “choque” no gradil costal
• Caixa torácica -> caixa de ressonância: amplifica o som
• Som pode ser transmitido pela espinha até o acrômio -> falsa impressão de que a crepitação é ali
Alteração do equilíbrio da musculatura
escapular
Alterações da mobilidade e da função escapular
Dor e crepitação escapulotorácica

Snapping scapula - Etiologia
• Fratura de escápula• Fratura de costela• Escápula côncava• Anomalia de costela• Discinesia escapular• Osteocondroma• Alterações congênitas da escápula

Snapping scapula - Patologia
• Maioria no ângulo súpero-medial• Doença profissional x involuntária• Reação inflamatória na bolsa periescapular ou na musculatura
Rotação alterada da escápula na caixa torácica
Musculatura periescapular
fraca
Incongruência entre a superfície anterior da escápula e a parede
torácica
Etiologia

Snapping scapula – Quadro Clínico
• Dor e desconforto na cintura escapular• Ressalto palpável, às vezes audível• Dificuldade para realizar atividades comuns e
esforços• Exames de imagem negativos: anatomia normal• TC ou RMN: descartar osteocondroma!

Snapping scapula – Tratamento
• Conservador:– Repouso– AINES– Infiltração supero-medial: melhora transitória– Reabilitação: calor + reforço muscular -> reestabelecer eq.
• Cirúrgico: falha do tto conservador– Ressecção da bolsa e do canto supero-medial– Aberta – Artroscópica -> melhor cosmese, lesões nervosas

Discinesia escapular
• Definição: alteração visível na posição da escápula ou da mobilidade escapular durante os movimentos conjugados escapuloumerais
• Etiologia:– Postura de cifose torácica excessiva– Encurtamento ou angulação da clavícula (fraturas)– Instabilidade e artrose acromioclavicular– Lesão neurológica (n. torácico longo e n. acessório)– Alteração da função muscular
Alterações da mobilidade e da função escapular

Discinesia escapular
• Alteração da função muscular: causa MAIS FREQUENTE
• Principais músculos estabilizadores: – Trapézio, serrátil anterior e rombóides
• Fatores que alteram suas funções:– Lesão primária por trauma direto– Lesões por microtraumas -> fadiga muscular– Fadiga por movimentos com tensão repetitiva– Inibição por patologias dolorosas do ombro

Discinesia escapular
• Presente em até 70% dos pctes com patologia do MR• Em 100% dos pctes com instabilidade glenoumeral
Dor e fadiga muscular
Alteram a resposta proprioceptiva dos tendões e músculos
Discinesia

Discinesia escapular - Classificação
1. Avalia-se a posição da escápula com o braço em repouso ao lado do corpo
2. Avalia-se o movimento da escápula a medida que o braço faz elevação e retorna
Tipo I•Proeminência da borda medial inferior•Rotação anormal sobre o eixo da escápula
Tipo II•Proeminência de toda a borda medial•Rotação do eixo vertical
Tipo III•Translação superior de toda a escápula e proeminência de toda a borda súpero-medial

Discinesia escapular - Tratamento
• Reabilitação fisioterapêutica– Alívio dos sintomas– Fortalecimento muscular
• Tratamento cirúrgico– Casos de patologias intrínsecas (instabilidade glenoumeral,
lesões do MR e do lábio)

Capsulite adesiva do ombro ou “ombro congelado”
• Doença idiopática• Dor + diminuição de mobilidade articular• Definição ASES: “uma condição de etiologia incerta
caracterizada por significante restrição da mobilidade ativa e passiva do ombro que ocorre na ausência de alterações intrínsecas do ombro”
• Processo inflamatório da cápsula + aderências

CAO - Fisiopatologia
• Etiologia indefinida e fisiopatologia não totalmente conhecida
• Alterações genéticasProgressiva limitação de mobilidade
Hiperplasia fibroblástica
Excessiva secreção de
colágeno tipo III
Contratura da cápsula e estruturas
adjacentes

CAO - Fisiopatologia
• Teoria da hipovascularização dos tecidos
Deposição de colágeno e GAG
Hipo-vascularização
Liberação de radicais livres
Hiperplasia fibroblástica

CAO - Fisiopatologia
• Dor: alterações distróficas do sistema simpático reflexo
Nociceptores
Lesão
Processo inflamatório
Liberação de neuromediadores
DOR
ativa os
ativa os
Sensibil.

CAO – Quadro clínico
• 40 a 60 anos• Mulheres• Lado não-dominante• 16%: bilateralidade• Diabéticos: 40% maior• Doenças neurológicas, em uso de anticonvulsivantes,
AVC, dislipidemias, tireoideopatias e doenças intratorácicas

CAO – Quadro clínico
• Dor– mal localizada– início espontâneo– muito intensa, mesmo em repouso e à noite. Intensidade
diminui em algumas semanas– Contínua– piora aos movimentos
• Mobilidade progressivamente limitada -> bloqueio das rotações externa e interna

CAO – Quadro clínico
• Evolução lenta• 4 a 6 meses para o diagnóstico• Vários diagnósticos e tratamentos
Diagnóstico precoce e preciso
Início do tratamento
correto
Fase inicial
Dor intensa + pequena
limitação de mobilidade
Fase tardiaDor menor +
intensa restrição de mobilidade

CAO – Diagnóstico diferencial
• Rupturas maciças do MR• Tendinite calcária• Luxações glenoumerais não diagnosticadas• TU primários ou metastáticos• Trauma
Em concomitância ou logo após às
dças acima
Sem causa determinada
Secundária
Primária
CAO

CAO – Exame radiográfico
• RX:– Diminuição do espaço articular entre cabeça do úmero e
glenoide– Osteoporose pelo desuso
• Artrografia:– Diminuição da capacidade de volume articular
• RMN e ecografia: normais

CAO – Tratamento
• Prevenção!– Diagnóstico precoce correto– Mobilização passiva imediata após trauma ou cirurgia do
MS
• Tratamento: 3 a 6 meses– Alívio da dor (bloqueio supra-escapular, analgésicos
potentes, duas doses de corticoide de depósito, antidepressivos ou ansiolíticos)
– Ganho de mobilidade
• Liberação artroscópica da cápsula e lig coracoumeral

Tendinite calcária
• Depósito de sais de cálcio nos músculos do MR, que são reabsorvidos ao longo do tempo e os músculos cicatrizam
• Etiologia desconhecida• Ausência de dor x dor aguda durante períodos de
reabsorção

Tendinite calcária - Etiologia
• Etiologia?
• Não há correlação entre trauma, atividades repetitivas ou processos degenerativos
Alterações bioquímicas por
hipovascularização
Compressão mecânica
Degeneração do MR Depósitos de Ca ?
Zona hipovascularizada
Processo irregular de
depósito de Ca

Tendinite calcária - Fisiopatologia
• 3 fases– Fase de pré-calcificação– Fase de calcificação– Fase de pós-calcificação
• Fase de pré-calcificação:– Transformação dos tenócitos em condrócitos– Metacromasia: síntese de glicogênio

Tendinite calcária - FisiopatologiaFase de calcificação: 3 etapas• Período de formação:
– Condrócitos produzem vesículas intracel com cristais de Ca (carbonatos apatita), coalescem, formam grandes áreas de depósito
– Circundados por septos fibrocartilaginosos, se afilam a medida que crescem os depósitos
– Fim do período: desaparecimento dos condrócitos -> substituição dos septos fibrocartilaginosos por septos fibrocolagenosos
Consistência de giz

Tendinite calcária - FisiopatologiaFase de calcificação: 3 etapas• Período de repouso:
– Paralisação nos processos de formação e reabsorção– Cristais de Ca podem persistir por tempo indefinido

Tendinite calcária - FisiopatologiaFase de calcificação: 3 etapas• Período de reabsorção:
– Surgimento de vasos circundando os depósitos– Macrófagos e céls gigantes -> corpo de psamoma para
reabsorção dos cristais– Desintegração dos conglomerados e reabsorção
Consistência pastosa

Tendinite calcária - Fisiopatologia
• Fase de pós-calcificação:– Tecido de granulação– Remodelação– Retorno à configuração normal do tendão

Tendinite calcária - Demografia
• Baixa incidência – 2,7 a 7,5%• Supra-espinhal 51 a 74%• Mulheres 75%• 30 e 40 anos• 57% lado direito• 13 a 24% bilateralidade

Tendinite calcária – Quadro clínico
Fase Crônica
•Correspondente ao período de formação•Dores de leve intensidade•RX: depósito de Ca
Fase Aguda
•Início do período de reabsorção•Dor de forte intensidade e limitação funcional pela infl local

Tendinite calcária – Quadro clínico
• Dor– Inexistente. Leve, desconforto aos movimentos– Intensa, pulsátil, excruciante, impede qualquer
movimento
• Dor à palpação e durante movimentação– Referida na área de inserção do deltóide, na face lateral do
braço e no cotovelo
• Mobilidades ativa e passiva diminuídas
Predispõe à CAO!

Tendinite calcária – Quadro clínico
• Dor– Inexistente. Leve, desconforto aos movimentos– Intensa, pulsátil, excruciante, impede qualquer
movimento
• Dor à palpação e durante movimentação– Referida na área de inserção do deltóide, na face lateral do
braço e no cotovelo
• Mobilidades ativa e passiva diminuídas
Predispõe à CAO!RX AP com rotação interna:
- Depósitos de cálcio no interior dos tendões do manguito rotador

Tendinite calcária – Diagnóstico diferencial
• LMR com calcificações distróficas• Osteoartrite
• Na tendinite calcária, as calcificações são intratendão, sem proximidade óssea
Calcificações próximas à inserção óssea tendínea

Tendinite calcária – TratamentoConservador:• Fase crônica
– Analgesia– Fisioterapia -> calor local, obtenção de mobilidade
articular completa, reforço muscular
• Fase aguda– Aliviar a dor (analgésicos potentes, corticosteroides)– Repouso– Calor local– Fisioterapia: mobilidade passiva e melhora da dor
• Ondas de choque: 60 a 70% desaparecimento parcial

Tendinite calcária – TratamentoCirúrgico:• Indicações
– Aumento progressivo dos sintomas– Interferência na vida diária, durante a noite ou no lazer– Ausência de melhora dos sintomas com o tratamento
conservador
• Ressecção artroscópica parcial dos depósitos de Ca• Acromioplastia é feita quando há sinal de impacto
evidente

Obrigada!