Linfadenectomia Pélvica Estendida em Câncer de Próstata
-
Upload
guilherme-behrend-silva-ribeiro -
Category
Health & Medicine
-
view
533 -
download
1
Transcript of Linfadenectomia Pélvica Estendida em Câncer de Próstata

Linfadenectomia em Câncer de Próstata
Guilherme Behrend Silva RibeiroMestrando do PPG Medicina - Ciências Cirúrgicas
eProf. Brasil Silva Neto
Chefe do Serviço de Urologia do HCPA
Março/2016

1. Epidemiologia do CaP
2. O que dizem as Diretrizes
3. Por que fazer linfadenectomia estendida?
4. Limites da dissecção
5. Morbidade e prevenção de complicações
6. Considerações finais
Roteiro

1. Epidemiologia
Pulmão,14,6
Próstata,13,73
Estômago,9,16
Esôfago,6,26
Fígado,4,89
Colorreto,6,44
Pâncreas,4,06
Bexiga,2,39
Rim,1,65
Outrosenãoespecificados,
36,8
Distribuiçãoproporcionaldototaldemortesportodasasneoplasias,segundolocalizaçãoprimáriadotumor,em
homens,noBrasil,de2009-2013(porcentagem)
INCA, 2016

Incidência estimada do CaP no Brasil em 2016
1. Epidemiologia
INCA, 2015

NCCN Risk GroupsRisk Group Definition Incidência
Very Low / Low T1c or T2a and
PSA < 10 ng/mL and Gleason score 6
40-60%
IntermediateT2b-T2c or
PSA 10-20 ng/mL or Gleason score 7
22-28%
High / Very High
T3a or PSA ≥ 20 ng/mL or
Gleason ≥ 87-11%
Metastatic
N1 1-3%
M1 2-7%
Boevee, Eur J Cancer. 2010Schröder, Lancet. 2014
Patrikidou, Prostate Cancer Prostatic Dis. 2014
≃55% das
≃3% das
≃12% das
1. Epidemiologia
≃30% das

1. Epidemiologia
Huland and Graefen, Eur Urol 2015
Diminuição das PR para CaP de baixo risco

2. Diretrizes
• NCCN - sempre! Exceto se <2% risco de mtx LFN
• EAU - sempre! Exceto se <5% risco de mtx LFN
• AUA - “Pelvic lymphadenectomy can be performed concurrently with radical prostatectomy and is generally reserved for patients with higher risk of nodal involvement.”
Mohler, NCCN 2015Mottet, EAU 2016
Thompson, AUA 2007 (Rev 2011)
Linfadenectomia estendida em CaP de médio e alto risco?

0.05
Nomograma para EAU2. Diretrizes
Ex. de probab. <5%:
T1c, G7(3+4), 20% frag. +, PSA 5
Briganti, Eur Urol 2012

3. Por que?
• Exames de imagem têm péssima acurácia
• TC, RNM e PET-CT com colina têm sensibilidade e acurácia comparáveis1
• Não identificam 2/3 dos LNF+ dos pacientes submetidos a PR + Linfadenectomia Pélvica Estendida (LPE)1
• VPN em CaP de alto risco ⇒ 8-16%2
• LPE é o melhor método de estadiamento linfonodal, define prognóstico e determina necessidade de tratamentos adjuvantes3
Estadiamento (N) adequado
1Heck, Eur J Nucl Med Mol Imaging. 2014 2Budiharto, European Urology Supplements. 2011
3Wagner, J Urol 2008

3. Por que?
• 315 pN1 pctes com CaP tratados com PR + LPE
• Sobrevida câncer-específica em 10 anos foi 74.7% , 85.9%, 92.4%, 96.0%, e 97.9% para pctes com 8, 17, 26, 36, e 45 linfonodos ressecados, respectivamente.
Melhor sobrevida

3. Por que?
• Dados do SEER (1988-1991) de todos 13.020 pctes submetidos a PR (com ou sem linfadenectomia)
• >10 linfonodos removidos associa-se a ⬇ risco de morte por cancer de próstata,
mesmo após restringir a análise aos pacientes com linfonodos negativos (pN0)
Melhor sobrevida, mesmo se pN0

3. Por que?
• 5,038 pctes consecutivos submetidos a PR de1983 e 2003
• Em pctes com linfonodos negativos (pN0), um maior número de linfonodos removidos correlaciona-se com sobrevida livre de recorrência bioquímica (p=0.01).
Melhor sobrevida, mesmo se pN0

3. Por que?
• 88 pctes com doença pN1 submetidos a PR + LPE (mediana 21 LFNs) entre 1989 e 1999
• Seguimento médio de 15,6 anos
Chance de cura

3. Por que?
Bloqueio hormonal: 43% 80%
Chance de cura

3. Por que?
• Conclusão:
• Pctes com 1 LFN+ tem uma boa sobrevida câncer-específica (75%)e
• uma chance de 20% de permanecer livre de recorrência bioquímica mesmo sem bloqueio hormonal
Chance de cura

3. Por que?
• 231 pctes com PSA mediano = 6,7 ng/ml
• 25% dos pctes com Gleason ≥ 7 tinham LFN+,
• 3% doc pctes com Gleason ≤ 6 tenham LFN+
Mesmo se PSA<10 ?

Necessidade de Padronização
• Parece que:
(1) cada escola de cirurgiões tem diferentes métodos de realizar a linfadenectomia, mas o mesmo método para realização da prostatectomia radical;
(2) os cirurgiões prestam mais atenção a prostatectomia radical e não dão a devida importância a linfadenectomia; e
(3) urologistas em treinamento com diferentes tutores aprendem a operar a próstata de forma padronizada, mas aplicam métodos individualizados para realização da linfadenectomia
4. Limites
Osmonov, Urology 2011

4. Limites
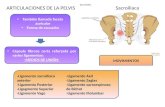
• Definição das zonas linfonodais a serem ressecadas:• Obturadores• Ilíacos externos• Ilíacos internos• Ilíacos comuns• Pré-isquiáticos (fossa de Marcille)• Sacrais
• Integração dos conhecimentos atuais para padronizar a técnica e reduzir a morbidade
Revisão da literatura

4. Limites
Modelo padrão sugerido
Mattei, Studer, Eur Urol 2008

4. Limites
Modelo padrão sugerido
Thurairaja, Studer, The Oncologist 2009.

Adapted from Joniau, Eur Urol Suppl 2013
• Ilíacos externos + obturadores • Ilíacos comuns
• Ilíacos internos • Fossa de Marcille
Modelo padrão sugerido

4. Limites
Linfonodos ilíacos internos
• Correspondem a 25% dos linfonodos sentinelas1
• Entre os pacientes com metástases linfonodais (N1),
• LFN ilíacos internos envolvidos em até 48% dos casos2
• Maior densidade linfonodal (LFN positivos/LFN totais) = 11% (2x qualquer outra zona)3
1Mattei, Studer, Eur Urol 20082Heck, Eur Urol 2013
3Joniau, Eur Urol Suppl 2013

4. Limites
Linfonodos ilíacos internos
• Estadiamento correto
• Sem os LFN Ilíacos internos (apenas ext. e obturadores) ⇒ 76% dos casos1 (ou seja, 24% dos casos seriam considerados N0, quando verdadeiramente N1)
• Com os LFN Ilíacos internos ⇒ 94% dos casos1
• Ainda assim, sobram 13% dos LFN+1
• Riscos maiores:• Lesão vascular (ramos da art. e veia ilíaca interna)• Lesão neurológica (plexo hipogástrico inferior)
1Joniau, Eur Urol Suppl 2013

Anatomia do PHI
Baader and Herrmann, Clin Anat 2003.
• O plexo hipogástrico inferior (PHI) fica medial aos vasos sanguíneos • Portanto, para chegar aos órgãos pélvicos, algumas artérias penetram o PHI
• A artéria vesical inferior em 33% das hemipelves• A artéria vesical superior em 6% das hemipelves
4. Limites
Adapted from Baader, Clin Anat 2003

Anatomia do PHI
Burkhard, Studer, Nat Clin Pract Urol 2005
4. Limites

4. Limites
Linfonodos ilíacos comuns
• Correspondem a 16% dos linfonodos sentinelas1
• Entre os pacientes com metástases linfonodais (N1)
• LFN ilíacos comuns envolvidos em até 37% dos casos2
• LFN ilíacos comuns isoladamente em até 11% dos casos2
• Risco maior : lesão da veia ilíaca comum esquerda (não dissecar!)
1Mattei, Studer, Eur Urol 20082Heck, Eur Urol 2013

Veia ilíaca comum esquerda
Mauroy and Abbou, Surg Radiol Anat 2003.
4. Limites
Adapted from Mauroy, Surg Radiol Anat 2003

4. Limites
Linfonodos da fossa de Marcille
• Correspondem a até 18% dos linfonodos sentinelas1
• Riscos maiores:• Lesão das veias ilíacas internas• Lesão do nervo obturador
1Nguyen, Thalmann, Eur Urol 2016

4. Limites
Linfonodos sacrais
• Correspondem a 7% dos linfonodos sentinelas1
• Entre os pacientes com metástases linfonodais (N1),
• LFN sacrais envolvidos em 12% dos casos1
• Risco maior : lesão do plexo hipogástrico superior
• Considerando risco x benefício, optamos por não incluí-los
1Joniau, Eur Urol Suppl 20132Heck, Eur Urol 2013

Anatomia da Inervação
Mauroy and Abbou, Surg Radiol Anat 2003.
4. Limites
Adapted from Mauroy, Surg Radiol Anat 2003

5. Morbidade
Complicações
• 963 pctes - Linfadenec. estendida (n=767) vs Linfadenec. limitada (n=196)
• Maior taxa geral de complicações - 19.8% vs 8.2% (p<0,001)
• Maior taxa de linfocele - 10.3% vs 4.6% (p=0.01)
• Maior tempo de internação - 9.9 vs 8.2 d (p<0,001)
• Taxa de trombose venosa profunda similar - 0,8% vs 0,5% (p=0,6)

5. Morbidade
Complicações
• Revisão da literatura• 75% das complicações derivadas das LPE podem ser devido a dissecção excessiva do
tecido linfático lateralmente à artéria ilíaca externa • uma área onde nunca foi demonstrado haver LFN+ pelos estudos de mapeamento • e que drena primordialmente a linfa dos membros inferiores
• Em séries recentes, a frequência e gravidade das complicações intra- e peri-operatórias não diferiram significativamente

5. Morbidade
Disfunção erétil ?
• A LPE não é associada a DE após PR com preservação nervosa bilateral
• Entretanto, fatores como idade à época da PR e potência pré-op representam preditores maiores de DE pós-PR

5. Morbidade
Linfocele
• 100 pctes submetidos a PR laparoscópica extraperitoneal + LPE
• Grupo A (n = 50): Fenestração peritoneal
• Grupo B (n = 50): Sem fenestração
• Linfocele em 3 (6%) do Grupo A vs 16 (32%) do Grupo B
• Linfocele sintomática em 0 (0%) do Grupo A vs 7 (14%) do Grupo B

MENSAGENS FINAIS• A LPE é formalmente recomendada para casos de médio (com
pouquíssimas exceções) e alto risco pela EAU e NCCN
• A LPE é o melhor método de estadiamento
• A sobrevida dos pacientes N0 e N1 submetidos a linfadenectomia estendida é maior
• A padronização dos limites e pacotes é fundamental para reprodutibilidade da técnica, resultados consistentes e morbidade aceitável

Adapted from Joniau, Eur Urol Suppl 2013
• Ilíacos externos + obturadores • Ilíacos internos
• Ilíacos comuns • Fossa de Marcille