Superando la Diabetes. Diabetes Mellitus ¿Cuántas personas tienen diabetes? 150 millones.
Diabetes mellitus.docx
-
Upload
nur-islamia -
Category
Documents
-
view
8 -
download
2
description
Transcript of Diabetes mellitus.docx
BAB I
PENDAHULUAN
Diabetes Mellitus ( DM ) merupakan suatu penyakit menahun yang ditandai
oleh kadar gula lebih tinggi dari batas normal ()
Penyakit DM merupakan penyakit yang membutuhkan terapi jangka panjang
dan seumur hidup Setiap tahun jumlah penderita diabetes kian meningkat
Berdasarkan data Organisasi Kesehatan Dunia (WHO) Indonesia kini menempati
urutan ke-4 terbesar dalam jumlah penderita diabetes melitus di dunia
Pada tahun 2006 jumlah penyandang diabetes di Indonesia mencapai 14
juta orang Dari jumlah itu baru 50 penderita yang sadar mengidap dan sekitar
30 diantaranya melakukan pengobatan secara teratur ()
Telah terbukti bahwa komplikasi kronis pada DM umumnya terjadi akibat
gangguan pembuluh darah ( angiopati ) dan kelainan pada saraf ( neuropati )
Sampai saat ini penyebab kematian dan komplikasi penyakit DM terbanyak di
Indonesia adalah penyakit kardiovaskuler Sedangkan neuropati merupakan
komponen penyebab luka pada kaki DM yang paling sering dimana gt 82
penderita kaki DM didapatkan gejala neuropati kaki diabetes menyebabkan
seseorang kehilangan kakinya akibat amputasi dan ini merupakan salah satu
komplikasi kronis diabetes yang paling ditakuti oleh pasien diabetes()
B Rumusan masalah
1 Komplikasi apa saja yang muncul pada penderita DM
2 Bagaimana farmakoterapi dari DM Tipe I dan Tipe II
3 Bagaimana cara penggunaan insulin
C Tujuan penelitian
1 Untuk mengetahui komplikasi apa saja yang muncul pada penderita DM
2 Untuk mengetahui bagaimana farmakoterapi dari DM Tipe I dan Tipe II
3 Untuk mengetahui bagaimana cara penggunaan insulin
1
BAB II
ISI
Pengertian Diabetes Mellitus
Diabetes mellitus (DM) didefinisikan sebagai suatu penyakit atau gangguan
metabolisme kronis dengan multi etiologi yang ditandai dengan tingginya kadar gula
darah disertai dengan gangguan metabolisme karbohidrat lipid dan protein sebagai
akibat insufisiensi fungsi insulin Insufisiensi fungsi insulin dapat disebabkan oleh
gangguan atau defisiensi produksi insulin oleh
sel-sel beta Langerhans kelenjar pankreas atau disebabkan oleh kurang
responsifnya sel-sel tubuh terhadap insulin (WHO 1999)
Insulin merupakan hormone peptide yang disekresikan oleh sel β dari
Langerhans pancreas Fungsi insulin adalah untuk mengatur kadar normal glukosa
darah Insulin bekerja melalui memperantarai uptake glukosa seluler regulasi
metabolism karbohidrat lemak dan protein serta mendorong pemisahan dan
pertumbuhan sel melalui efek motigenik pada insulin (Wilcox 2005)
Sintesis dan Pelepasan Insulin
Insulin dikode oleh lengan pendek kromosom 117 dan disintesa oleh sel β
dari islet pancreas Langerhans sebagai proinsulin Proinsulin disintesa di ribosom-
Retikulum Endoplasma kasar dari mRNA sebagai pre-proinsulin Pre-proinsulin
dibentuk melalui sintesa signal peptide Pelepasan signa peptida akan membentuk
proinsulin di Retikulum Endoplasma Vesikel sekretori akan mengirim proinsulin dari
reticulum endoplasma ke badan golgi Di badan golgi proinsulin akan diberikan
tambahan zink dan kalsium yang akan menyebabkan bentukan heksamer proinsulin
yang tidak larut air Enzim di luar badan golgi akan merubah proinsulin menjadi
insulin dan C-peptide (Wilcox 2005)
Peningkatan kadar glukosa menginduksi ldquofase pertamardquo dalam glucose-
mediated insulin secretion yakni dengan pelepasan insulin yang baru saja disintesa
dan penyimpanan dalam granula sekretorik sel β Masuknya glukosa ke dalam sel β
dideteksi oleh glukokinase sehingga glukosa tadi difosforilasi menjadi glukosa-6-
fosfat (G6P) Proses ini membutuhkan ATP Penutupan kanal K+-ATP-dependent
2
mengakibatkan depolarisasi membrane plasma dan aktivasi kanal kalsium yang
voltage-dependent yang menyebabkan peningkatan konsentrasi kalsium intraseluler
Peningkatan kadar kalsium inilah yang menyebabkan sekresi insulin Mediator lain
yang berperan dalam pelepasan insulin adalah aktivasi fosfolipase dan protein
kinase C (sebagai contoh oleh asetilkolin) serta rangsangan dari aktivitas adenil-
siklase dan protein kinase-A sel β Mekanisme induksi sekresi insulin juga
melibatkan aktivitas hormone seperti vasoactive intestinal peptide (VIP) PACAP
GLP-1 dan GIP Factor-faktor ini memegang peranan penting dalam ldquofase keduardquo
sekresi insulin yakni pelepasan insulin baik yang baru saja disintesa maupun yang
disimpan dalam granula sekretorik (Wilcox 2005)
Glukosa Transporter
Membrane sel yang berstruktur bilayer lipid akan menyebabkan sifat
impermeable pada molekul karbohidrat Oleh karena itu dibutuhkan system
transport untuk mengangkut
glukosa Glukosa dapat masuk
ke dalam sel melalui facilitated
diffusion yang membutuhkan
ATP yakni melalui Glukosa
Transporter (GLUT) Terdapat 5
subtipe dari GLUT berdasarkan
spesifisitas terhadap substrat
profil kinetk dan distribusinya
pada jaringan Sebagai contoh
sel otak memiliki GLUT 1
sehingga sel tersebut mapu
memasukkan glukosa ke dalam
sel dalam konsentrasi yang
rendah di darah tanpa
membutuhkan insulin Sementara itu GLUT 4 pada sel adipose dan sel otot
membutuhkan insulin dan konsentrasi glukosa yang tinggi PI 3-kinase merupakan
3
protein yang penting dalam translokasi GLUT 4 ke membrane sel pada sel otot dan
adipose dan menginduksi enzim-enzim yang bekerja pada downstream (Wilcox
2005)
Mekanisme Seluler pada Kondisi Resistensi Insulin
Diperkirakan bahwa pada tahun 2020 akan ada sekitar 250 juta orang yang
terkena diabetes mellitus tipe 2 di seluruh dunia Bukti untuk ini berasal dari (a)
adanya resistensi insulin 10-20 tahun sebelum timbulnya penyakit (b) penelitian
lintas seksi yang menunjukkan bahwa resistensi insulin adalah penemuan yang
konsisten pada pasien dengan diabetes tipe 2 dan (c) studi prospektif menunjukkan
bahwa resistensi insulin adalah prediktor terbaik dari apakah seorang individu
nantinya akan menjadi diabetes (Shulman 2000)
Secara fisiologis di seluruh tubuh kerja insulin dipengaruhi oleh peran
hormone lain Insulin bersama growth-hormone (GH) dan IGF-1 mendorong proses
metabolic pada saat makan GH disekresi sebagai respons terhadap peningkatan
insulin ehingga tidak terjadi hipoglikemia akibat insulin Hormone kontraregulator
insulin seperti glucagon glukokortikoid dan katekolamin mendorong proses
metabolic pada saat puasa Glukagon menyebabkan proses glikogenolisis
glukoneogenesis dan ketogenesis Rasio insulin-glukagon memperlihatkan derajat
fosforilasi atau defosforilasi dari enzim-enzim yang berperan dalam sekresiaktivasi
insulin Katekolamin menyebabkan lipolisis dan glikogenolisis Sementara
glukokortikoid menyebabkan katabolisme otot glukoneogenesis dan lipolisis
Sekresi yag berlebihan dari hormone-hormon kontra-insulin akan berakibat
resistensi insulin pada beberapa tempat Resistensi insulin pada kebanyakan tempat
dipercaya sebagai manifestasi tingkat seluler dari defek sinyal insulin post-reseptor
Mekanisme yang mungkin sebagai penyebab resistensi insulin antara lain
mekanisme down-regulasi defisiensi atau polimorfisme genetic dari fosforilasi
tyrosine reseptor insulin protein IRS atau PIP-3 kinase atau abnormalitas fungsi
GLUT 4 yang disebabkan berbagai hal (Wilcox 2005)
Peningkatan konsentrasi plasma bebas asam lemak biasanya terkait dengan
banyak insulin resisten negara bagian termasuk obesitas dan diabetes melitus tipe
2 (Kahn et al 2000 Shulman 2000)
4
Dalam sebuah penelitian cross-sectional dari muda keturunan berat badan
normal dari pasien diabetes tipe 2 kami menemukan hubungan terbalik antara
konsentrasi plasma puasa asam lemak dan sensitivitas insulin konsisten dengan
hipotesis bahwa metabolisme asam lemak diubah kontribusi untuk resistensi insulin
pada pasien dengan diabetes tipe 2 (Shulman 2000 Garvey et al 1998)
Selanjutnya studi terbaru ukuran konten trigliserida intramuskular oleh otot biopsi
atau konten trigliserida intramyocellular dengan 1H NMR (Shulman 2000) telah
menunjukkan hubungan yang lebih kuat antara akumulasi trigliserida
intramyocellular dan resistensi insulin Dalam serangkaian studi klasik Randle dkk
menunjukkan bahwa asam lemak bersaing dengan glukosa untuk oksidasi substrat
dalam hati tikus terisolasi otot dan otot diafragma tikus Mereka berspekulasi bahwa
oksidasi lemak menyebabkan peningkatan resistensi insulin berhubungan dengan
obesitas (Kahn et al 2000 Shulman 2000)
Mekanisme asam lemak
yang berakibat resistensi insulin
pada otot rangka seperti yang
diusulkan oleh Randle dkk
Peningkatan lemak konsentrasi
asam mengakibatkan ketinggian
asetil KoA yang
intramitochondrialCoA dan
NADHNAD+ rasio dengan
inaktivasi berikutnya dari piruvat
dehidrogenase Hal ini pada
gilirannya menyebabkan
konsentrasi sitrat untuk
meningkat menyebabkan
penghambatan
fosfofruktokinase Setelah
kenaikan intraseluler glukosa-6-
fosfat konsentrasi akan menghambat aktivitas heksokinase II yang akan
5
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
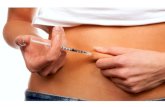
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
BAB II
ISI
Pengertian Diabetes Mellitus
Diabetes mellitus (DM) didefinisikan sebagai suatu penyakit atau gangguan
metabolisme kronis dengan multi etiologi yang ditandai dengan tingginya kadar gula
darah disertai dengan gangguan metabolisme karbohidrat lipid dan protein sebagai
akibat insufisiensi fungsi insulin Insufisiensi fungsi insulin dapat disebabkan oleh
gangguan atau defisiensi produksi insulin oleh
sel-sel beta Langerhans kelenjar pankreas atau disebabkan oleh kurang
responsifnya sel-sel tubuh terhadap insulin (WHO 1999)
Insulin merupakan hormone peptide yang disekresikan oleh sel β dari
Langerhans pancreas Fungsi insulin adalah untuk mengatur kadar normal glukosa
darah Insulin bekerja melalui memperantarai uptake glukosa seluler regulasi
metabolism karbohidrat lemak dan protein serta mendorong pemisahan dan
pertumbuhan sel melalui efek motigenik pada insulin (Wilcox 2005)
Sintesis dan Pelepasan Insulin
Insulin dikode oleh lengan pendek kromosom 117 dan disintesa oleh sel β
dari islet pancreas Langerhans sebagai proinsulin Proinsulin disintesa di ribosom-
Retikulum Endoplasma kasar dari mRNA sebagai pre-proinsulin Pre-proinsulin
dibentuk melalui sintesa signal peptide Pelepasan signa peptida akan membentuk
proinsulin di Retikulum Endoplasma Vesikel sekretori akan mengirim proinsulin dari
reticulum endoplasma ke badan golgi Di badan golgi proinsulin akan diberikan
tambahan zink dan kalsium yang akan menyebabkan bentukan heksamer proinsulin
yang tidak larut air Enzim di luar badan golgi akan merubah proinsulin menjadi
insulin dan C-peptide (Wilcox 2005)
Peningkatan kadar glukosa menginduksi ldquofase pertamardquo dalam glucose-
mediated insulin secretion yakni dengan pelepasan insulin yang baru saja disintesa
dan penyimpanan dalam granula sekretorik sel β Masuknya glukosa ke dalam sel β
dideteksi oleh glukokinase sehingga glukosa tadi difosforilasi menjadi glukosa-6-
fosfat (G6P) Proses ini membutuhkan ATP Penutupan kanal K+-ATP-dependent
2
mengakibatkan depolarisasi membrane plasma dan aktivasi kanal kalsium yang
voltage-dependent yang menyebabkan peningkatan konsentrasi kalsium intraseluler
Peningkatan kadar kalsium inilah yang menyebabkan sekresi insulin Mediator lain
yang berperan dalam pelepasan insulin adalah aktivasi fosfolipase dan protein
kinase C (sebagai contoh oleh asetilkolin) serta rangsangan dari aktivitas adenil-
siklase dan protein kinase-A sel β Mekanisme induksi sekresi insulin juga
melibatkan aktivitas hormone seperti vasoactive intestinal peptide (VIP) PACAP
GLP-1 dan GIP Factor-faktor ini memegang peranan penting dalam ldquofase keduardquo
sekresi insulin yakni pelepasan insulin baik yang baru saja disintesa maupun yang
disimpan dalam granula sekretorik (Wilcox 2005)
Glukosa Transporter
Membrane sel yang berstruktur bilayer lipid akan menyebabkan sifat
impermeable pada molekul karbohidrat Oleh karena itu dibutuhkan system
transport untuk mengangkut
glukosa Glukosa dapat masuk
ke dalam sel melalui facilitated
diffusion yang membutuhkan
ATP yakni melalui Glukosa
Transporter (GLUT) Terdapat 5
subtipe dari GLUT berdasarkan
spesifisitas terhadap substrat
profil kinetk dan distribusinya
pada jaringan Sebagai contoh
sel otak memiliki GLUT 1
sehingga sel tersebut mapu
memasukkan glukosa ke dalam
sel dalam konsentrasi yang
rendah di darah tanpa
membutuhkan insulin Sementara itu GLUT 4 pada sel adipose dan sel otot
membutuhkan insulin dan konsentrasi glukosa yang tinggi PI 3-kinase merupakan
3
protein yang penting dalam translokasi GLUT 4 ke membrane sel pada sel otot dan
adipose dan menginduksi enzim-enzim yang bekerja pada downstream (Wilcox
2005)
Mekanisme Seluler pada Kondisi Resistensi Insulin
Diperkirakan bahwa pada tahun 2020 akan ada sekitar 250 juta orang yang
terkena diabetes mellitus tipe 2 di seluruh dunia Bukti untuk ini berasal dari (a)
adanya resistensi insulin 10-20 tahun sebelum timbulnya penyakit (b) penelitian
lintas seksi yang menunjukkan bahwa resistensi insulin adalah penemuan yang
konsisten pada pasien dengan diabetes tipe 2 dan (c) studi prospektif menunjukkan
bahwa resistensi insulin adalah prediktor terbaik dari apakah seorang individu
nantinya akan menjadi diabetes (Shulman 2000)
Secara fisiologis di seluruh tubuh kerja insulin dipengaruhi oleh peran
hormone lain Insulin bersama growth-hormone (GH) dan IGF-1 mendorong proses
metabolic pada saat makan GH disekresi sebagai respons terhadap peningkatan
insulin ehingga tidak terjadi hipoglikemia akibat insulin Hormone kontraregulator
insulin seperti glucagon glukokortikoid dan katekolamin mendorong proses
metabolic pada saat puasa Glukagon menyebabkan proses glikogenolisis
glukoneogenesis dan ketogenesis Rasio insulin-glukagon memperlihatkan derajat
fosforilasi atau defosforilasi dari enzim-enzim yang berperan dalam sekresiaktivasi
insulin Katekolamin menyebabkan lipolisis dan glikogenolisis Sementara
glukokortikoid menyebabkan katabolisme otot glukoneogenesis dan lipolisis
Sekresi yag berlebihan dari hormone-hormon kontra-insulin akan berakibat
resistensi insulin pada beberapa tempat Resistensi insulin pada kebanyakan tempat
dipercaya sebagai manifestasi tingkat seluler dari defek sinyal insulin post-reseptor
Mekanisme yang mungkin sebagai penyebab resistensi insulin antara lain
mekanisme down-regulasi defisiensi atau polimorfisme genetic dari fosforilasi
tyrosine reseptor insulin protein IRS atau PIP-3 kinase atau abnormalitas fungsi
GLUT 4 yang disebabkan berbagai hal (Wilcox 2005)
Peningkatan konsentrasi plasma bebas asam lemak biasanya terkait dengan
banyak insulin resisten negara bagian termasuk obesitas dan diabetes melitus tipe
2 (Kahn et al 2000 Shulman 2000)
4
Dalam sebuah penelitian cross-sectional dari muda keturunan berat badan
normal dari pasien diabetes tipe 2 kami menemukan hubungan terbalik antara
konsentrasi plasma puasa asam lemak dan sensitivitas insulin konsisten dengan
hipotesis bahwa metabolisme asam lemak diubah kontribusi untuk resistensi insulin
pada pasien dengan diabetes tipe 2 (Shulman 2000 Garvey et al 1998)
Selanjutnya studi terbaru ukuran konten trigliserida intramuskular oleh otot biopsi
atau konten trigliserida intramyocellular dengan 1H NMR (Shulman 2000) telah
menunjukkan hubungan yang lebih kuat antara akumulasi trigliserida
intramyocellular dan resistensi insulin Dalam serangkaian studi klasik Randle dkk
menunjukkan bahwa asam lemak bersaing dengan glukosa untuk oksidasi substrat
dalam hati tikus terisolasi otot dan otot diafragma tikus Mereka berspekulasi bahwa
oksidasi lemak menyebabkan peningkatan resistensi insulin berhubungan dengan
obesitas (Kahn et al 2000 Shulman 2000)
Mekanisme asam lemak
yang berakibat resistensi insulin
pada otot rangka seperti yang
diusulkan oleh Randle dkk
Peningkatan lemak konsentrasi
asam mengakibatkan ketinggian
asetil KoA yang
intramitochondrialCoA dan
NADHNAD+ rasio dengan
inaktivasi berikutnya dari piruvat
dehidrogenase Hal ini pada
gilirannya menyebabkan
konsentrasi sitrat untuk
meningkat menyebabkan
penghambatan
fosfofruktokinase Setelah
kenaikan intraseluler glukosa-6-
fosfat konsentrasi akan menghambat aktivitas heksokinase II yang akan
5
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
mengakibatkan depolarisasi membrane plasma dan aktivasi kanal kalsium yang
voltage-dependent yang menyebabkan peningkatan konsentrasi kalsium intraseluler
Peningkatan kadar kalsium inilah yang menyebabkan sekresi insulin Mediator lain
yang berperan dalam pelepasan insulin adalah aktivasi fosfolipase dan protein
kinase C (sebagai contoh oleh asetilkolin) serta rangsangan dari aktivitas adenil-
siklase dan protein kinase-A sel β Mekanisme induksi sekresi insulin juga
melibatkan aktivitas hormone seperti vasoactive intestinal peptide (VIP) PACAP
GLP-1 dan GIP Factor-faktor ini memegang peranan penting dalam ldquofase keduardquo
sekresi insulin yakni pelepasan insulin baik yang baru saja disintesa maupun yang
disimpan dalam granula sekretorik (Wilcox 2005)
Glukosa Transporter
Membrane sel yang berstruktur bilayer lipid akan menyebabkan sifat
impermeable pada molekul karbohidrat Oleh karena itu dibutuhkan system
transport untuk mengangkut
glukosa Glukosa dapat masuk
ke dalam sel melalui facilitated
diffusion yang membutuhkan
ATP yakni melalui Glukosa
Transporter (GLUT) Terdapat 5
subtipe dari GLUT berdasarkan
spesifisitas terhadap substrat
profil kinetk dan distribusinya
pada jaringan Sebagai contoh
sel otak memiliki GLUT 1
sehingga sel tersebut mapu
memasukkan glukosa ke dalam
sel dalam konsentrasi yang
rendah di darah tanpa
membutuhkan insulin Sementara itu GLUT 4 pada sel adipose dan sel otot
membutuhkan insulin dan konsentrasi glukosa yang tinggi PI 3-kinase merupakan
3
protein yang penting dalam translokasi GLUT 4 ke membrane sel pada sel otot dan
adipose dan menginduksi enzim-enzim yang bekerja pada downstream (Wilcox
2005)
Mekanisme Seluler pada Kondisi Resistensi Insulin
Diperkirakan bahwa pada tahun 2020 akan ada sekitar 250 juta orang yang
terkena diabetes mellitus tipe 2 di seluruh dunia Bukti untuk ini berasal dari (a)
adanya resistensi insulin 10-20 tahun sebelum timbulnya penyakit (b) penelitian
lintas seksi yang menunjukkan bahwa resistensi insulin adalah penemuan yang
konsisten pada pasien dengan diabetes tipe 2 dan (c) studi prospektif menunjukkan
bahwa resistensi insulin adalah prediktor terbaik dari apakah seorang individu
nantinya akan menjadi diabetes (Shulman 2000)
Secara fisiologis di seluruh tubuh kerja insulin dipengaruhi oleh peran
hormone lain Insulin bersama growth-hormone (GH) dan IGF-1 mendorong proses
metabolic pada saat makan GH disekresi sebagai respons terhadap peningkatan
insulin ehingga tidak terjadi hipoglikemia akibat insulin Hormone kontraregulator
insulin seperti glucagon glukokortikoid dan katekolamin mendorong proses
metabolic pada saat puasa Glukagon menyebabkan proses glikogenolisis
glukoneogenesis dan ketogenesis Rasio insulin-glukagon memperlihatkan derajat
fosforilasi atau defosforilasi dari enzim-enzim yang berperan dalam sekresiaktivasi
insulin Katekolamin menyebabkan lipolisis dan glikogenolisis Sementara
glukokortikoid menyebabkan katabolisme otot glukoneogenesis dan lipolisis
Sekresi yag berlebihan dari hormone-hormon kontra-insulin akan berakibat
resistensi insulin pada beberapa tempat Resistensi insulin pada kebanyakan tempat
dipercaya sebagai manifestasi tingkat seluler dari defek sinyal insulin post-reseptor
Mekanisme yang mungkin sebagai penyebab resistensi insulin antara lain
mekanisme down-regulasi defisiensi atau polimorfisme genetic dari fosforilasi
tyrosine reseptor insulin protein IRS atau PIP-3 kinase atau abnormalitas fungsi
GLUT 4 yang disebabkan berbagai hal (Wilcox 2005)
Peningkatan konsentrasi plasma bebas asam lemak biasanya terkait dengan
banyak insulin resisten negara bagian termasuk obesitas dan diabetes melitus tipe
2 (Kahn et al 2000 Shulman 2000)
4
Dalam sebuah penelitian cross-sectional dari muda keturunan berat badan
normal dari pasien diabetes tipe 2 kami menemukan hubungan terbalik antara
konsentrasi plasma puasa asam lemak dan sensitivitas insulin konsisten dengan
hipotesis bahwa metabolisme asam lemak diubah kontribusi untuk resistensi insulin
pada pasien dengan diabetes tipe 2 (Shulman 2000 Garvey et al 1998)
Selanjutnya studi terbaru ukuran konten trigliserida intramuskular oleh otot biopsi
atau konten trigliserida intramyocellular dengan 1H NMR (Shulman 2000) telah
menunjukkan hubungan yang lebih kuat antara akumulasi trigliserida
intramyocellular dan resistensi insulin Dalam serangkaian studi klasik Randle dkk
menunjukkan bahwa asam lemak bersaing dengan glukosa untuk oksidasi substrat
dalam hati tikus terisolasi otot dan otot diafragma tikus Mereka berspekulasi bahwa
oksidasi lemak menyebabkan peningkatan resistensi insulin berhubungan dengan
obesitas (Kahn et al 2000 Shulman 2000)
Mekanisme asam lemak
yang berakibat resistensi insulin
pada otot rangka seperti yang
diusulkan oleh Randle dkk
Peningkatan lemak konsentrasi
asam mengakibatkan ketinggian
asetil KoA yang
intramitochondrialCoA dan
NADHNAD+ rasio dengan
inaktivasi berikutnya dari piruvat
dehidrogenase Hal ini pada
gilirannya menyebabkan
konsentrasi sitrat untuk
meningkat menyebabkan
penghambatan
fosfofruktokinase Setelah
kenaikan intraseluler glukosa-6-
fosfat konsentrasi akan menghambat aktivitas heksokinase II yang akan
5
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
protein yang penting dalam translokasi GLUT 4 ke membrane sel pada sel otot dan
adipose dan menginduksi enzim-enzim yang bekerja pada downstream (Wilcox
2005)
Mekanisme Seluler pada Kondisi Resistensi Insulin
Diperkirakan bahwa pada tahun 2020 akan ada sekitar 250 juta orang yang
terkena diabetes mellitus tipe 2 di seluruh dunia Bukti untuk ini berasal dari (a)
adanya resistensi insulin 10-20 tahun sebelum timbulnya penyakit (b) penelitian
lintas seksi yang menunjukkan bahwa resistensi insulin adalah penemuan yang
konsisten pada pasien dengan diabetes tipe 2 dan (c) studi prospektif menunjukkan
bahwa resistensi insulin adalah prediktor terbaik dari apakah seorang individu
nantinya akan menjadi diabetes (Shulman 2000)
Secara fisiologis di seluruh tubuh kerja insulin dipengaruhi oleh peran
hormone lain Insulin bersama growth-hormone (GH) dan IGF-1 mendorong proses
metabolic pada saat makan GH disekresi sebagai respons terhadap peningkatan
insulin ehingga tidak terjadi hipoglikemia akibat insulin Hormone kontraregulator
insulin seperti glucagon glukokortikoid dan katekolamin mendorong proses
metabolic pada saat puasa Glukagon menyebabkan proses glikogenolisis
glukoneogenesis dan ketogenesis Rasio insulin-glukagon memperlihatkan derajat
fosforilasi atau defosforilasi dari enzim-enzim yang berperan dalam sekresiaktivasi
insulin Katekolamin menyebabkan lipolisis dan glikogenolisis Sementara
glukokortikoid menyebabkan katabolisme otot glukoneogenesis dan lipolisis
Sekresi yag berlebihan dari hormone-hormon kontra-insulin akan berakibat
resistensi insulin pada beberapa tempat Resistensi insulin pada kebanyakan tempat
dipercaya sebagai manifestasi tingkat seluler dari defek sinyal insulin post-reseptor
Mekanisme yang mungkin sebagai penyebab resistensi insulin antara lain
mekanisme down-regulasi defisiensi atau polimorfisme genetic dari fosforilasi
tyrosine reseptor insulin protein IRS atau PIP-3 kinase atau abnormalitas fungsi
GLUT 4 yang disebabkan berbagai hal (Wilcox 2005)
Peningkatan konsentrasi plasma bebas asam lemak biasanya terkait dengan
banyak insulin resisten negara bagian termasuk obesitas dan diabetes melitus tipe
2 (Kahn et al 2000 Shulman 2000)
4
Dalam sebuah penelitian cross-sectional dari muda keturunan berat badan
normal dari pasien diabetes tipe 2 kami menemukan hubungan terbalik antara
konsentrasi plasma puasa asam lemak dan sensitivitas insulin konsisten dengan
hipotesis bahwa metabolisme asam lemak diubah kontribusi untuk resistensi insulin
pada pasien dengan diabetes tipe 2 (Shulman 2000 Garvey et al 1998)
Selanjutnya studi terbaru ukuran konten trigliserida intramuskular oleh otot biopsi
atau konten trigliserida intramyocellular dengan 1H NMR (Shulman 2000) telah
menunjukkan hubungan yang lebih kuat antara akumulasi trigliserida
intramyocellular dan resistensi insulin Dalam serangkaian studi klasik Randle dkk
menunjukkan bahwa asam lemak bersaing dengan glukosa untuk oksidasi substrat
dalam hati tikus terisolasi otot dan otot diafragma tikus Mereka berspekulasi bahwa
oksidasi lemak menyebabkan peningkatan resistensi insulin berhubungan dengan
obesitas (Kahn et al 2000 Shulman 2000)
Mekanisme asam lemak
yang berakibat resistensi insulin
pada otot rangka seperti yang
diusulkan oleh Randle dkk
Peningkatan lemak konsentrasi
asam mengakibatkan ketinggian
asetil KoA yang
intramitochondrialCoA dan
NADHNAD+ rasio dengan
inaktivasi berikutnya dari piruvat
dehidrogenase Hal ini pada
gilirannya menyebabkan
konsentrasi sitrat untuk
meningkat menyebabkan
penghambatan
fosfofruktokinase Setelah
kenaikan intraseluler glukosa-6-
fosfat konsentrasi akan menghambat aktivitas heksokinase II yang akan
5
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Dalam sebuah penelitian cross-sectional dari muda keturunan berat badan
normal dari pasien diabetes tipe 2 kami menemukan hubungan terbalik antara
konsentrasi plasma puasa asam lemak dan sensitivitas insulin konsisten dengan
hipotesis bahwa metabolisme asam lemak diubah kontribusi untuk resistensi insulin
pada pasien dengan diabetes tipe 2 (Shulman 2000 Garvey et al 1998)
Selanjutnya studi terbaru ukuran konten trigliserida intramuskular oleh otot biopsi
atau konten trigliserida intramyocellular dengan 1H NMR (Shulman 2000) telah
menunjukkan hubungan yang lebih kuat antara akumulasi trigliserida
intramyocellular dan resistensi insulin Dalam serangkaian studi klasik Randle dkk
menunjukkan bahwa asam lemak bersaing dengan glukosa untuk oksidasi substrat
dalam hati tikus terisolasi otot dan otot diafragma tikus Mereka berspekulasi bahwa
oksidasi lemak menyebabkan peningkatan resistensi insulin berhubungan dengan
obesitas (Kahn et al 2000 Shulman 2000)
Mekanisme asam lemak
yang berakibat resistensi insulin
pada otot rangka seperti yang
diusulkan oleh Randle dkk
Peningkatan lemak konsentrasi
asam mengakibatkan ketinggian
asetil KoA yang
intramitochondrialCoA dan
NADHNAD+ rasio dengan
inaktivasi berikutnya dari piruvat
dehidrogenase Hal ini pada
gilirannya menyebabkan
konsentrasi sitrat untuk
meningkat menyebabkan
penghambatan
fosfofruktokinase Setelah
kenaikan intraseluler glukosa-6-
fosfat konsentrasi akan menghambat aktivitas heksokinase II yang akan
5
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
mengakibatkan peningkatan intraseluler konsentrasi glukosa dan penurunan otot
pengambilan glukosa Bawah Usulan alternatif mekanisme untuk asam lemak yang
diinduksi resistensi insulin pada otot rangka manusia Peningkatan pengiriman dari
asam lemak ke otot atau penurunan metabolisme intraseluler asam lemak
menyebabkan peningkatan intraseluler metabolit asam lemak seperti diasilgliserol
lemak asil KoA dan ceramides Metabolit ini mengaktifkan serintreonin kinase
cascade (mungkin diprakarsai oleh protein kinase Cq) menyebabkan fosforilasi
serintreonin situs pada substrat reseptor insulin (IRS-1 dan IRS-2) yang pada
gilirannya mengurangi kemampuan substrat insulin reseptor untuk mengaktifkan PI
3-kinase Sebagai akibatnya glukosa transportasi kegiatan dan lainnya peristiwa hilir
reseptor insulin signaling berkurang (Garvey 1998 Shulman 2000 Pessin 2000)
Klasifikasi Diabetes Mellitus
Klasifikasi diabetes melitus mengalami perkembangan dan perubahan dari
waktu ke waktu Dahulu diabetes diklasifikasikan berdasarkan waktu munculnya
(time of onset) Diabetes yang muncul sejak masa kanak-kanak disebut ldquojuvenile
diabetesrdquo sedangkan yang baru muncul setelah seseorang berumur di atas 45
tahun disebut sebagai ldquoadult diabetesrdquo Namun klasifikasi ini sudah tidak layak
dipertahankan lagi sebab banyak sekali kasus-kasus diabetes yang muncul pada
usia 20-39 tahun yang menimbulkan kebingungan untuk mengklasifikasikannya
Pada tahun 1968 ADA (American Diabetes Association) mengajukan rekomendasi
mengenai standarisasi uji toleransi glukosa dan mengajukan istilah-istilah Pre-
diabetes Suspected Diabetes Chemical atau Latent Diabetes dan Overt Diabetes
untuk pengklasifikasiannya British Diabetes Association (BDA) mengajukan istilah
yang berbeda yaitu Potential Diabetes Latent Diabetes Asymptomatic atau Sub-
clinical Diabetes dan Clinical Diabetes WHO pun telah beberapa kali mengajukan
klasifikasi diabetes melitus Pada tahun 1965 WHO mengajukan beberapa istilah
dalam pengklasifikasian diabetes antara lain Childhood Diabetics Young Diabetics
Adult Diabetics dan Elderly Diabetics
Pada tahun 1980 WHO mengemukakan klasifikasi baru diabetes melitus
memperkuat rekomendasi National Diabetes Data Group pada tahun 1979 yang
6
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
mengajukan 2 tipe utama diabetes melitus yaitu Insulin- Dependent Diabetes
Mellitus (IDDM) disebut juga Diabetes Melitus Tipe 1 dan Non-Insulin-Dependent
Diabetes Mellitus (NIDDM) yang disebut juga Diabetes Melitus Tipe 2
Pada tahun 1985 WHO mengajukan revisi klasifikasi dan tidak lagi
menggunakan terminologi DM Tipe 1 dan 2 namun tetap mempertahankan istilah
Insulin-Dependent Diabetes Mellitus (IDDM) dan Non-Insulin-Dependent Diabetes
Mellitus (NIDDM) walaupun ternyata dalam publikasi-publikasi WHO selanjutnya
istilah DM Tipe 1 dan 2 tetap muncul Disamping dua tipe utama diabetes melitus
tersebut pada klasifikasi tahun 1980 dan 1985 ini WHO juga menyebutkan 3
kelompok diabetes lain yaitu Diabetes Tipe Lain Toleransi Glukosa Terganggu atau
Impaired Glucose Tolerance (IGT) dan Diabetes Melitus Gestasional atau
Gestational Diabetes Melitus (GDM)
Pada revisi klasifikasi tahun 1985 WHO juga mengintroduksikan satu tipe
diabetes yang disebut Diabetes Melitus terkait Malnutrisi atau Malnutrition-related
Diabetes Mellitus (MRDM Klasifkasi ini akhirnya juga dianggap kurang tepat dan
membingungkan sebab banyak kasus NIDDM (Non-Insulin-Dependent Diabetes
Mellitus) yang ternyata juga memerlukan terapi insulin Saat ini terdapat
kecenderungan untuk melakukan pengklasifikasian lebih berdasarkan etiologi
penyakitnya
Klasifikasi
1 Dependent diabetes insulinmellitus (IDDM)
Tingkat rendah atau tidak ada sirkulasi insulin endogen dan tergantung pada
insulin disuntikkan untuk mencegahketosis dan mempertahankan hidup Onset
terutama di masa muda tetapi dapat terjadi pada semua usia Terkait dengan HLA
tertentu dan antigen GAD Abnormal kekebalan respon dan sel islet antibodi sering
hadir pada diagnosis Etiologi mungkin hanya sebagian genetik karena hanya ~
35 dari kembar monozigot yang sesuai untuk IDDM
2 Non-insulin-dependent diabetes mellitus (NIDDM)
Kadar insulin mungkin normal meningkat atau depresi hiperinsulinemia dan
resistensi insulin Ciri kebanyakan pasien insulinopenia dapat berkembang sebagai
penyakit berkembang Ketosis rawan dalam keadaan normal namun dapat
7
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
menggunakan insulin untuk pengobatan hiperglikemia Onset terutama setelah usia
40 tahun tetapi dapat terjadi pada semua usia Sekitar 50 pria dan 70 wanita
mengalami obesitas Etiologi mungkin sangat genetik 60 -90 dari kembar
monozigot yang sesuai untuk NIDDM
3 Gestational diabetes (GDM)
Intoleransi glukosa yang memiliki onset atau pengakuan selama kehamilan
Terkait dengan usia yang lebih tua obesitas riwayat keluarga diabetes
Menyampaikan peningkatan risiko untuk wanita untuk kemajuan setelah NIDDM
Wlth terkait peningkatan risiko makrosomia
4 Jenis lain dari diabetes termasuk diabetes sekunder atau berhubungan dengan
penyakit pancreas penyakit hormonal kelainan reseptor insulin sindrom genetik
tertentu obat atau bahan kimia eksposur
Selain kehadiran kondisi tertentu hiperglikemia pada tingkat diagnostik diabetes
juga hadir Penyebab hiperglikemia dikenal untuk beberapa kondisi misalnya
penyakit pankreas dalam kasus lain hubungan etiologi antara diabetes dan kondisi
lainnya diduga
Komplikasi Gejala dan Diagnosis Diabetes Melitus
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi
akut dan kronis Menurut PERKENI komplikasi DM dapat dibagi menjadi dua
kategori yaitu
a Komplikasi akut
i Hipoglikemia adalah kadar glukosa darah seseorang di bawah nilai normal (lt 50
mgdl) Gejala umum hipoglikemia adalah lapar gemetar mengeluarkan keringat
berdebar-debar pusing pandangan menjadi gelap gelisah serta bisa koma Apabila
tidak segera ditolong akan terjadi kerusakan otak dan akhirnya kematian Kadar gula
darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi
sehingga tidak berfungsi bahkan dapat mengalami kerusakan Hipoglikemia lebih
sering terjadi pada penderita DM tipe 1 yang dapat dialami 1-2 kali per minggu
survei yang dilakukan di Inggris diperkirakan 2-4 kematian pada penderita DM tipe
1 disebabkan oleh serangan hipoglikemia
8
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
ii Hiperglikemia hiperglikemia adalah apabila kadar gula darah meningkat secara
tiba-tiba Gejala hiperglikemia adalah poliuria polidipsia polifagia kelelahan yang
parah dan pandangan kabur Hiperglikemia yang berlangsung lama dapat
berkembang menjadi keadaan metabolisme yang berbahaya antara lain
ketoasidosis diabetik Koma Hiperosmoler Non Ketotik (KHNK) dan kemolakto
asidosis Ketoasidosis diabetic diartikan tubuh sangat kekurangan insulin dan
sifatnya mendadak Akibatnya metabolisme tubuh pun berubah Kebutuhan tubuh
terpenuhi setelah sel lemak pecah dan membentuk senyawa keton keton akan
terbawa dalam urin dan dapat dicium baunya saat bernafas Akibat akhir adalah
darah menjadi asam jaringan tubuh rusak tak sadarkan diri dan mengalami koma
Komplikasi KHNK adalah terjadi dehidrasi berat hipertensi dan syok Komplikasi ini
diartikan suatu keadaan tubuh tanpa penimbunan lemak sehingga penderita tidak
menunjukkan pernafasan yang cepat dan dalam sedangkan kemolakto asidosis
diartikan sebagai suatu keadaan tubuh dengan asam laktat tidak berubah menjadi
karbohidrat Akibatnya kadar asam laktat dalam darah meningkat (hiperlaktatemia)
dan akhirnya menimbulkan koma
b Komplikasi kronis
i Komplikasi makrovaskuler komplikasi makrovaskuler yang umum berkembang
pada penderita DM adalah trombosit otak (pembekuan darah pada sebagian otak)
mengalami penyakit jantung koroner (PJK) gagal jantung kongetif dan stroke
ii Komplikasi mikrovaskuler komplikasi mikrovaskuler terutama terjadi pada
penderita DM tipe 1 Hiperglikemia yang persisten dan pembentukan protein yang
terglikasi (termasuk HbA1c) menyebabkan dinding pembuluh darah semakin lemah
dan
menyebabkan penyumbatan pada pembuluh darah kecil seperti nefropati diabetik
retinopati (kebutaan) neuropati dan amputasi (Anonim 2006)
Diagnosis
Diagnosis klinis DM umumnya akan dipikirkan apabila ada keluhan khas DM
berupa poliuria polidipsia polifagia dan penurunan berat badan yang tidak dapat
dijelaskan penyebabnya Keluhan lain yang mungkin disampaikan penderita antara
lain badan terasa lemah sering kesemutan gatal-gatal mata kabur disfungsi ereksi
9
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
pada pria dan pruritus vulvae pada wanita Apabila ada keluhan khas hasil
pemeriksaan kadar glukosa darah sewaktu gt 200 mgdl sudah cukup untuk
menegakkan diagnosis DM Hasil pemeriksaan kadar glukosa darah puasa gt 126
mgdl juga dapat digunakan
sebagai patokan diagnosis DM Untuk lebih jelasnya dapat dilihat pada tabel
berikut ini
Glukosa Plasma Puasa Glukosa Plasma 2 Jam
Setelah Mkan
Normal lt 100 mgdL lt 140 mgdL
Pra Diabetes
IFG atau IGT
100-125 mgdL
-
-
140-190 mgdL
Diabetes ge 126 mgdL ge 200 mgdL
Untuk kelompok tanpa keluhan khas hasil pemeriksaan kadar glukosa darah
abnormal tinggi (hiperglikemia) satu kali saja tidak cukup kuat untuk menegakkan
diagnosis DM Diperlukan konfirmasi atau pemastian lebih lanjut dengan
mendapatkan paling tidak satu kali lagi kadar gula darah sewaktu yang abnormal
tinggi (gt200 mgdL) pada hari lain kadar glukosa darah puasa yang abnormal tinggi
(gt126 mgdL) atau dari hasil uji toleransi glukosa oral didapatkan kadar glukosa
darah paska pembebanan gt200 mgdL Secara umum langkah-langkah penegakan
diagnosis DM digambarkan oleh Soegondo (2004) Untuk menegakkan diagnosis
DM Tipe 1 perlu dilakukan konfirmasi dengan hasil uji toleransi glukosa oral Kurva
toleransi glukosa penderita DM Tipe 1 menunjukkan pola yang berbeda dengan
orang normal sebagaimana yang ditunjukkan dalam gambar 2
10
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Penatalaksanaan Diabetes Mellitus
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan
morbiditas dan mortalitas DM yang secara spesifik ditujukan untuk mencapai 2
target utama yaitu
1 Menjaga agar kadar glukosa plasma berada dalam kisaran normal
2 Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
The American Diabetes Association (ADA) merekomendasikan beberapa
parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan
diabetes yaitu
Kadar Glukosa Darah Puasa 80ndash120mgdl
Kadar Glukosa Plasma Puasa 90ndash130mgdl
Kadar Glukosa Darah Saat Tidur (Bedtime blood glucose) 100ndash140mgdl
Kadar Glukosa Plasma Saat Tidur (Bedtime plasma glucose) 110ndash150mgdl
Kadar Insulin lt7
Kadar HbA1c lt7mgdl
Kadar Kolesterol HDL gt45mgdl (pria)
Kadar Kolesterol HDL gt55mgdl (wanita)
Kadar Trigliserida lt200mgdl
Tekanan Darah lt13080mmHg
11
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Terapi Pengobatan
1 Terapi tanpa obat
A Pengaturan Diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes
Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal
karbohidrat protein dan lemak sesuai dengan kecukupan gizi baik sebagai berikut
bull Karbohidrat 60-70
bull Protein 10-15
bull Lemak 20-25
Jumlah kalori disesuaikan dengan pertumbuhan status gizi umur stres akut
dan kegiatan fisik yang pada dasarnya ditujukan untuk mencapai dan
mempertahankan berat badan ideal Penurunan berat badan telah dibuktikan dapat
mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus
glukosa Dalam salah satu penelitian dilaporkan bahwa penurunan 5 berat badan
dapat mengurangi kadar HbA1c sebanyak 06 (HbA1c adalah salah satu
parameter status DM) dan setiap kilogram penurunan berat badan dihubungkan
dengan 3-4 bulan tambahan waktu harapan hidup
B Olah Raga
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous
Rhytmical Interval Progressive Endurance Training) Sedapat mungkin mencapai
zona sasaran 75-85 denyut nadi maksimal (220-umur) disesuaikan dengan
kemampuan dan kondisi penderita Beberapa contoh olah raga yang disarankan
antara lain jalan atau lari pagi bersepeda berenang dan lain sebagainya Olahraga
aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan
pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit Olah raga akan
memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan
juga meningkatkan penggunaan glukosa
2 Terapi obat
A Terapi insulin
Terapi insulin merupakan satu keharusan bagi penderita DM Tipe 1 Pada
DM Tipe I sel-sel β Langerhans kelenjar pankreas penderita rusak sehingga tidak
12
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
lagi dapat memproduksi insulin Sebagai penggantinya maka penderita DM Tipe I
harus mendapat insulin eksogen untuk membantu agar metabolism karbohidrat di
dalam tubuhnya dapat berjalan normal Walaupun sebagian besar penderita DM
Tipe 2 tidak memerlukan terapi insulin namun hampir 30 ternyata memerlukan
terapi insulin disamping terapi hipoglikemik oral
Pengendalian sekresi insulin
Pada prinsipnya sekresi insulin dikendalikan oleh tubuh untuk menstabilkan
kadar gula darah Apabila kadar gula di dalam darah tinggi sekresi insulin akan
meningkat Sebaliknya apabila kadar gula darah rendah maka sekresi insulin juga
akan menurun Dalam keadaan normal kadar gula darah di bawah 80 mgdl akan
menyebabkan sekresi insulin menjadi sangat rendah
Stimulasi sekresi insulin oleh peningkatan kadar glukosa darah berlangsung
secara bifasik Fase 1 akan mencapai puncak setelah 2-4 menit dan masa kerja
pendek sedangkan mula kerja (onset) fase 2 berlangsung lebih lambat namun
dengan lama kerja (durasi) yang lebih lama pula Gambar 3 berikut ini menunjukkan
pengaruh pemberian infus glukosa terhadap kadar insulin darah Infus glukosa
diberikan untuk mempertahankan kadar gula darah tetap tinggi (lebih kurang 2
sampai 3 kali kadar gula puasa selama 1 jam) Segera setelah infus diberikan kadar
insulin darah mulai meningkat secara dramatis dan mencapai puncak setelah 2-4
menit Peningkatan kadar insulin fase 1 ini berasal dari sekresi insulin yang sudah
tersedia di dalam granula sekretori Peningkatan kadar insulin fase 2 berlangsung
lebih lambat namun mampu bertahan lama Peningkatan fase 2 ini merefleksikan
sekresi insulin yang baru disintesis dan segera disekresikan oleh sel-sel b kelenjar
pankreas Jadi jelas bahwa stimulus glukosa tidak hanya menstimulasi sekresi
insulin tetapi juga menstimulasi ekspresi gen insulin Disamping kadar gula darah
dan hormon-hormon saluran cerna ada beberapa faktor lain yang juga dapat
menjadi pemicu sekresi insulin antara lain kadar asam lemak benda keton dan
asam amino di dalam darah kadar
hormon-hormon kelenjar pankreas lainnya serta neurotransmiter otonom
Kadar asam lemak benda keton dan asam amino yang tinggi di dalam darah
13
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
akan meningkatkan sekresi insulin
Cara Pemberian
Sediaan insulin saat ini tersedia dalam bentuk obat suntik yang umumnya
dikemas dalam bentuk vial Kecuali dinyatakan lain penyuntikan dilakukan subkutan
(di bawah kulit) Lokasi penyuntikan yang disarankan ditunjukan pada gambar
disamping ini Penyerapan
insulin dipengaruhi oleh
beberapa hal Penyerapan paling
cepat terjadi di daerah abdomen
diikuti oleh daerah lengan paha
bagian atas dan bokong Bila
disuntikkan secara intramuskular
dalam maka penyerapan akan
terjadi lebih cepat dan
masa`kerjanya menjadi lebih
singkat Kegiatan fisik yang
dilakukan segera setelah
penyuntikan akan mempercepat
waktu mula kerja (onset) dan
14
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
juga mempersingkat masa kerja Selain dalam
bentuk obat suntik saat ini juga tersedia insulin
dalam bentuk pompa (insulin pump) atau jet
injector sebuah alat yang akan menyemprotkan
larutan insulin ke dalam kulit
Penggolongan Sediaan Insulin
Untuk terapi ada berbagai jenis sediaan insulin yang tersedia yang terutama
berbeda dalam hal mula kerja (onset) dan masa kerjanya (duration) Sediaan insulin
untuk terapi dapat digolongkan menjadi 4 kelompok yaitu
1 Insulin masa kerja singkat (Short-actingInsulin) disebut juga insulin reguler
2 Insulin masa kerja sedang (Intermediate-acting)
3 Insulin masa kerja sedang dengan mula kerja cepat
4 Insulin masa kerja panjang (Long-acting insulin)
15
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
16
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Respon individual terhadap terapi insulin cukup beragam oleh sebab itu jenis
sediaan insulin mana yang diberikan kepada seorang penderita dan
berapa frekuensi penyuntikannya ditentukan secara individual bahkan seringkali
memerlukan penyesuaian dosis terlebih dahulu Umumnya pada
tahap awal diberikan sediaan insulin dengan kerja sedang kemudian ditambahkan
insulin dengan kerja singkat untuk mengatasi hiperglikemia setelah makan Insulin
kerja singkat diberikan sebelum makan sedangkan Insulin kerja sedang umumnya
diberikan satu atau dua kali sehari dalam bentuk suntikan subkutan Namun karena
tidak mudah bagi penderita untuk mencampurnya sendiri maka tersedia sediaan
campuran tetap dari kedua jenis insulin regular (R) dan insulin kerja sedang (NPH)
Waktu paruh insulin pada orang normal sekitar 5-6 menit tetapi memanjang pada
penderita diabetes yang membentuk antibodi terhadap insulin Insulin dimetabolisme
terutama di hati ginjal dan otot Gangguan fungsi ginjal yang berat akan
mempengaruhi kadar insulin di dalam darah (IONI 2000)
B Obat Hipoglikemik Oral (Dipiro)
a Sulfunilurea
Obat hipoglikemik oral golongan sulfonilurea merupakan obat pilihan (drug of
choice) untuk penderita diabetes dewasa baru dengan berat badan normal dan
kurang serta tidak pernah mengalami ketoasidosis sebelumnya Senyawa-senyawa
sulfonylurea sebaiknya tidak diberikan pada penderita gangguan hati ginjal dan
tiroid
Obat-obat kelompok ini bekerja merangsang sekresi insulin di kelenjar
pancreas oleh sebab itu hanya efektif apabila sel-sel β Langerhans pankreas
masih dapat berproduksi Absorpsi senyawa-senyawa sulfonilurea melalui usus
cukup baik sehingga dapat diberikan per oral Setelah diabsorpsi obat ini tersebar
ke seluruh cairan ekstrasel Dalam plasma sebagian terikat pada protein plasma
terutama albumin (70-90)
17
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Glyburide glipizide dan sulfonilurea lainnya memberikan aksi hipoglisemia dengan
merangsang sekresi insulin pada pankreas Semua sulfonilurea sama efektifnya
untuk menurunkan gula darah ketika diberikan dalam dosis yang setara Umumnya
HbA1C akan turun 15-20 (Dipiro)
Efek samping paling umum adalah hipoglisemia yang lebih menjadi masalah
dengan obat yang bekerja lama (sepertichlorpropamide) Individu dengan resiko
tinggi termasuk lansia mereka dengan gangguan fungsi ginjal atau penyakit liver
stadium lanjut dan mereka yang tidak makan melakukan olahraga berlebihan atau
kehilangan berat badan dalam jumlah besar Berat bertambah umum terjadi efek
samping yang kurang umum termasuk kulit kemerahananemia hemolitik gangguan
saluran cerna dan cholestasis Hiponatremia paling umum terjadi dengan
chlorpropamide tapi juga telah dilaporkan dengan tolbutamide (Dipiro)
Dosis awal yang dianjurkan sebaiknya dikurangi pada pasien lansia yang sudah
mengalami kompromi fungsi renal dan liver Dosis bisa dititrasi tiap 1-2 minggu
(interval lebih panjang untuk chlorpropamide) untuk mendapatkan target glisemi
(Dipiro)
Interaksi Obat (Handoko dan Suharto 1995 IONI 2000) Banyak obat yang
dapat berinteraksi dengan obat-obat sulfonilurea sehingga risiko terjadinya
hipoglikemia harus diwaspadai Obat atau senyawasenyawa yang dapat
meningkatkan risiko hipoglikemia sewaktu pemberian obat-obat hipoglikemik
sulfonilurea antara lain alkohol insulin fenformin sulfonamida salisilat dosis besar
fenilbutazon oksifenbutazon probenezida dikumarol kloramfenikol penghambat
MAO (Mono Amin Oksigenase) guanetidin steroida anabolik fenfluramin dan
klofibrat
Meglitinide
Serupa dengan sulfonilurea meglitinide menurunkan glukosa dengan
merangsang sekresi insulin pankreas tapi pelepasan insulin adalah tergantung
glukosa dan akan hilang pada konsentrasi glukosa darah rendah Ini bisa
mengurangi potensi untuk hipoglisemi parah Agen in menghasilkan pelepasan
insulin fisiologis lebih banyak dan lebih hebat menurunkan glukosa post-prandial
dibandingkan dengan sulfonilurea durasi panjang Rerata pengurangan
18
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
HbA1C adalah 06-1 Obat-obat ini sebaiknya diberikan sebelum makan Jika ada
waktu makan yang dilewatkan maka obat ini juga tidak diminum Saat ini tidak ada
penyesuaian dosis yang diperlukan untuk lansia
Repaglinide (Prandin) dimulai pada 05-2 mg dengan dosis maksimum 4 mg tiap
makan (sampai 4 makan per ahri atau 16 mghari)
Nateglinide (Starlix) diberikan 120 mg tiga kali sehari sebelum makan Dosis bisa
diturunkan sampai 60 mg tiap makan pada pasien yang HbA1Cmendekati target
terapi ketika terapi dimulai
b Biguanide
Metformin
Adalah satu-satunya biguanida yang tersedia Metformin mengurangi produksi
glukosa dan meningkatkan penggunaan glukosa di perifer Metformin juga bisa
menyebabkan anoreksia ringan yang membantu kontrol glisemi dengan
memperkecil bertambahnya berat atau merangsang pengurangan berat Insulin
harus ada agar metformin bisa bekerja Metformin sama efektifnya dengan
sulfonilurea dalam mengontrol glukosa darah Metformin umumnya lebih
19
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
mempengaruhi lipid mengurangi trigliserida puasa sekitar 16 dan low density
lipoprotein cholesterol (LDL-C) sekitar 8 dan meningkatkan HDL-C sekitar 2
Metformin tidak menyebabkan hipoglisemia ketika digunakan sendirian
Efek samping paling umum adalah mual muntah diare anoreksia dan rasa
logam Efek ini bisa dikurangi dengan mentitrasi dosisnya perlahan dan
menggunakannya bersama makanan Sediaan lepas lambat (Glucophage XR)
mengurangi efek samping saluran cerna dan bisa digunakan sekali sehari tapi
mempunyai efek yang berbahaya pada lipid dan bisa tidak mempunyai aktivitas
glisemik yang setara dengan sediaan metformin konvensional
Metformin aksi cepat (Glucophage) diberikan 500 mg dua kali sehari dengan
makanan (atau 850 mg sekali sehari) dan ditingkatkan 500 mg tiap minggu (atau
850 mg tiap 2 minggu) sampai dicapai total 2000 mghari Dosis harian
maksimum yang dianjurkan adalah 2550 mghari
Metformin lepas lambat (Glucophage XR) bisa dimulai dengan 500 mg dengan
makanan sore hari dan ditingkatkan 500 mg tiap minggu sampai total 2000
mghari Jika kontrol suboptimal bisa didapat dengan dosis sekali sehari pada
dosis maksimum bisa diberikan dosis 100 mg dua kali sehari
20
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
c Thiazolidinediones (Glitazone)
Agen-agen ini mengaktifkan PPARγ suatu faktor transkripsi nuklear yang
penting pada diferensiasi sel lemak dan metabolisme asam lemak Agonis
PPARγ mengurangi resistensi insulin pada perifer (membuat otot dan lemak
sensitif terhadap insulin) dan kemungkinan di liver Insulin harus ada dalam
jumlah yang signifikan sehingga aksi ini bisa terjadi Agen-agen ini umumnya
menurunkan trigliserida dan meningkatkan HDL-C tapi LDL-C juga meningkat
Pioglitazone (Actos) dimulai 15-30 mg sekali sehari Dosis maksimum adalah 45
mghari
Rosiglitazone (Avandia) dimulai 2-4 mg sekali sehari Dosis maksimum adalah
8 mghari Respon yang sedikit lebih besar bisa muncul ketika dosis 4-8 mghari
diberikan dalam dua dosis terbagi
Bisa butuh 3-4 bulan untuk melihat efek antihiperglisemi sepenuhnya
Monoterapi seringkali tidak efektif kecuali obat diberikan di awal perjalanan
penyakit ketika jumlah sel β masih cukup dan terjadi hiperinsulinemia
Edema dan bertambah berat bisa menjadi masalah substantial bagi pasien yang
menggunakan glitazone dengan atau tanpa insulin secretagogu Retensi cairan
bisa merangsang atau memperburuk gagal jantung kongestif pada pasien
dengan kompromi pada fungsi ventrikel kiri Rosiglitazone dan pioglitazone
tampaknya tidak memberikan masalah toksisitas liver yang menyebabkan
troglitazone ditarik dari pasar Tetapi uji kerusakan liver (AST ALT) sebaiknya
diperoleh ketika memulai terapi selama tiap bulan pada tahun pertama dan
secara periodik setelahnya Kedua obat tidak boleh diberikan jika baseline AST
atau ALT melebihi 25 kali batas atas normal Pemberiannya harus dihentikan
jika hasil uji melebihi tiga kali batas atas normal atau ada tanda atau simtom
kerusakan liver
21
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
d Inhibitor α Glukonidase
Agen-agen ini mencegah pemecahan sukrosa dan karbohidrat kompleks di
intestinal kecil sehingga memperlama absorpsi karbohidrat Ini berefek
langsung pada berkurangnya konsentrasi glukosa post prandial sementara
glukosa puasa relatif tidak berubah Efek pada kontrol glisemi cukup moderat
dengan rerata pengurangan HbA1C 03-1
Acarbose (Precose) dan miglitol (Glyset) didosiskan serupa Terapi dimulai
dengan dosis rendah (25-50 mg dengan satu kali makan sehari) dan ditingkatkan
bertahap (selama sebulan) sampai maksimum 50 mg tiga kali sehari untuk
pasien lt60 kg atau 100 mg tiga kali sehari untuk pasien gt60 kg
Efek samping paling umum adalah perut kembung diare dan kejang
abdominal yang bisa dikurangi dengan memperlambat titrasi dosis Jika
hipoglisemia terjadi ketika digunakan bersama dengan agen hipoglisemi
(sulfonilurea atau insulin) produk glukosa oral atau parenteral (dextrosa) atau
glukagon harus diberikan karena obat akan menginhibit pemecahan dan absrpsi
molekul gula yang lebih komplek (seperti sukrosa)
Obat Hipoglikemik Oral Keterangan
22
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
AcarboseContoh Sediaan
1048707 Glucobay (Bayer)1048707 Precose
Acarbose dapat diberikan dalam terapi
kombinasi dengan sulfonilurea
metformin atau insulin
Miglitol
Contoh Sediaan
1048707 Glycet
Miglitol biasanya diberikan dalam terapi
kombinasi dengan obat-obat antidiabetik
oral golongan sulfonilurea
e Penghambat dipeptidyl peptidase-4 (DPP-4)
Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang
dihasilkan oleh sel L di mukosa usus Peptida ini disekresi bila ada makanan
yang masuk GLP-1 merupakan perangsang kuat bagi insulin dan penghambat
glukagon Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif
oleh enzim DPP-4 Penghambat DPP-4 dapat meningkatkan penglepasan insulin
dan menghambat penglepasan glukagon
FARMAKOTERAPI DM TIPE I
23
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Semua pasien DM tipe I membutuhkan insulin tapi tipe dan cara pemberiannya
berbeda antar individu dan klinisi
Strategi terapi sebaiknya dilakukan untuk mencocokkan asupan karbohidrat
dengan proses penurunan glukosa (biasanya insulin) dan latihan fisik Dilakukan
modifikasi diet sehingga pasien tetap bisa menjalankan aktivitasnya secara
normal
Waktu onset insulin puncak dan durasi efek harus memenuhi pola makan dan
jadwal latihan untuk mendapatkan konsentrasi glukosa darah mendekati normal
untuk sepanjang hari
Regimen dua injeksi harian yang bisa dengan kasar memperkirakan sekresi
insulin fisiologis adalah campuran injeksi dosis pagi insulin NPH dan insulin
konvensional sebelum sarapan dan sekali lagi sebelum makan petang Ini
dengan asumsi bahwa insulin NPH pagi memberikan basal insulin basal
sepanjang hari dan menutupi kebutuhan untuk makanan tengah hari insulin pagi
hari untuk menutupi sarapan insulin NPH petang untuk basal insulin untuk sisa
hari dan insulin petang untuk makan petang Pasien bsa memulai dengan 06
unitkg per hari dimana dua per tiga diberikan pagi hari dan sisanya untuk dosis
petang Insulin aksi cepat (seperti NPH) sebaiknya terdiri dari dua per tiga dosis
pagi dan satu setengah dosis petang Tetapi kebanyakan pasien sulit untuk
dikontrol asupan glukosa dari makanan dengan pendekatan ini Jika glukosa
puasa di pagi hari terlalu tinggi dosis NPH petang bisa dipindahkan ke sebelum
tidur (hingga total tiga injeksi per hari) Ini bisa memberikan intensifikasi terapi
yang cukup untuk beberapa pasien
Konsep injeksi basal-bolus mencoba untuk meniru fisiologi insulin normal
dengan memberikan insulin kerja intermediet atau kerja panjang sebagai
komponen basal dan insulin kerja singkat sebagai bagian bolus Terapi intensif
menggunakan pendekatan ini dianjurkan untuk semua dewasa sewaktu
diagnosa untuk memperkuat pentingnya kontrol glisemi dari awal terapi Karena
anak-anak dan remaja menjelang pubertas relatif terlindungi dari komplikasi
mikrovaskular dan harus ditangani dengan regimen yang praktis
24
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
penggunaannya terapi yang kurang intensif (dua injeksi per hari insulin
campuran) bisa diberikan sampai mereka mencapai pubertas
Komponen basal insulin bisa disediakan oleh insulin NPH Lente atau
Ultralente sekali atau (yang lebih umum) dua kali sehari atau
insulinglargine sekali sehari Insulin glargine adalah suplemen insulin basal
yang praktis untuk kebanyakan pasien karena tidak mempunyai puncak efek
yang harus dipertimbangkan dalam perencanaan makanan dan aktivitas dengan
insulin kerja panjang lainnya
Komponen insulin bolus diberikan sebelum makan dengan insulin biasa
insulin lispro atau insulin aspart Onset yang cepat dan durasi singkat dari
insulin lispro dan insulin aspart lebih dekat meniru fisiologis normal daripada
insuln biasa sehingga pasien bisa menggunakan variasi jumlah yang berbeda
berdasarkan pada level SMBG preprandial level aktivitas yang akan dilakukan
dan asupan karbohidrat yang akan diambil Kebanyakan pasien mempunyai
dosis insulin preprandial yang bisa mereka variasikan berdasar algoritma (aturan
pemberian) insulin Hitung karbohidrat adalah alat yang efektif untuk
menentukan jumlah insulin yang akan diinjeksikan preprandial
25
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Sebagai contoh pasien bisa mulai dengan sekitar 06 unitkg per hari insulin
dengan insulin basal 45 dari total dosis dan insulin prandial 25 dari tortal
dosis sebelum sarapan 15 sebelum makan siang dan 15 sebelum makan
malam Kebanyakan pasien membutuhkan dosis total harian antara 05-1 unitkg
per hari
Continous subcutaneous insulin infusion CSII (infusi insulin subkutan
berkelanjutan) adalah bentuk terbaik untuk pengiriman insulin basal-bolus (lihat
Gambar 17-1 no 5) Dosis insulin basal bisa bervariasi konsisten dengan
perubahan kebutuhan insulin sepanjang hari Pada pasien terpilih CSII bisa
memberikan kontrol glisemi lebih baik Tetapi metode ini membutuhan perhatian
lebih besar untuk detail dan frekuensi SBMG jika dibandingkan dengan empat
injeksi tiap hari
FARMAKOTERAPI DM TIPE II
Pasien simtomatik bisa awalnya membutuhkan insulin utnuk mengurangi
toksisitas glukosa (yang bisa mengurangi sekresi insulin sel β dan memperburuk
resistensi insulin)
Pasien dengan HbA1C lt7 biasanya dirawat dengan ukuran terapi gaya hidup
Mereka dengan HbA1C gt7 tapi lt8 awalnya dirawat dengan agen oral tunggal
Kebanyakan pasien dengan nilai HbA1C lebih tinggi dari 9-10 membutuhkan
dua agen atau lebih untuk mencapai target glisemi
Pasien obese (gt120 berat badan ideal) sebaiknya memulai dengan metformin
dititrasi sampai paling tidak 2000 mghari jika tidak ada kontraindikasi Suatu
thiazolidinedione (rosiglitazone pioglitazone) bisa digunakan pada pasien
dengan intoleransi atau dikontraindikasikan terhadap metformin
26
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Pasien dengan berat badan mendekati normal bisa dirawat dengan insulin
secretagogu
Inhibitor α glukosidase bisa digunakan pada pasien yang beresiko untuk
hipoglisemi pada pasien dengan manifestasi terutama hiperglisemi postprandial
dan dalam kombinasi dengan hampir semua obat lain
27
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29
Jika terapi awal gagal sebaiknya digunakan obat kedua sebagai tambahan
Penggantian obat dari kelas lain sebaiknya disimpan untuk kasus intoleransi
obat
Terapi kombinasi awal baik untuk pasien dengan HbA1C gt9 -10 Produk
kombinasi oral yang mengandung glyburideb dan metformin (Glucovance)
telah disetujui sebagai terapi pilihan pertama
Setelah pasien gagal dengan dua obat bisa ditambahkan kelas ketiga
(biasanya rosiglitazone atau pioglitazone) meski terapi seperti ini saat ini
belum disetujui FDA Suatu alternatif adalah menambah insulin sewaktu tidur
menggunakan insulin kerja intermediet atau kerja panjang
Hampir semua pasien pada ahirnya menjadi insulinopeni dan membutuhkan
terapi insulin Pasien seringkali berpindah ke insulin dengan menggunakan
injeksi insulin kerja intermediat atau kerja panjang sebelum tidur dengan agen
oral yang digunakan terutama untuk kontrol glisemia sepanjang hari Ini
menyebabkan lebih kurang hiperinsulinemia sepanjang hari dan berat yang
bertambah lebih sedikit daripada menggunakan strategi pemakaian insulin
tradisional Insulin sensitizers umum digunakan dengan insulin karena
kebanyakan pasien resisten insulin
Ketika kombinasi insulin sebelum tidur dan medikasi oral untuk sepanjang hari
gagal regimen insulin multiple dose dengan atau tanpa insulin sensitizer bisa
digunakan
Karena variasi pada resistensi insulin dosis insulin bisa berkisar dari 07-25
unitkg per hari atau lebih
Pasien lansia yang baru saja didiagnosa DM tipe II sebaiknya target glisemi-nya
lebih longgar karena peningkatan resiko untuk hipoglisemi dan kemungkinan
resiko jangka panjang terjadinya komplikasi mikrovaskular Pasien yang lebih
kurus bisa dirawat dengan menggunakan insulin secretagogue yang kerjanya
lebih singkat Metformin bisa menjadi masalah di usia tua karena resiko
ketoasidosis meningkat dengan bertambahnya usia Regime insulin sederhana
biasa menjadi pendekatan yang diinginkan untuk pasien lansia yang baru
didiagnosa DM
28
29