Askep Gastritis
Transcript of Askep Gastritis

LAPORAN ASUHAN KEPERAWATAN
Tn. A DI BANGSAL E DENGAN
GASTRITIS
Di susun oleh :
Nama : Robert antharuri
NIM : 712001S07104
SEKOLAH TINGGI ILMU KESEHATAN SUAKA INSAN
PROGRAM PENDIDIKAN DIPLOMA III KEPERAWATAN
BANJARMASIN
2009
1

LEMBAR PERSETUJUAN
Laporan Asuhan Keperawatan Tn. J dengan BPH (Benign Prostat Hipertropi) di bangsal F
telah diterima dan disetujui oleh pembimbing klinik Sekolah Tinggi Ilmu Kesehatan Suaka Insan
Program Pendidikan Diploma III Keperawatan Banjarmasin pada hari tanggal bulan
tahun Dua Ribu Sembilan.
Pembimbing Klinik,
Meike Angelia,AMK
2

A. THEORITICAL BACKGROUND
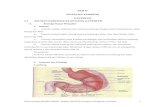
1. ANATOMI DAN FISIOLOGI SISTEM PERNCERNAAN
3

Saluran pencernaan
Saluran pencernaan merupakan saluran yang menerima makanan dari luar dan
mempersiapkannya untuk diserap oleh tubuh dengan jalan proses pencernaan.
( Pengunyahan, penelanan dan pencampuran ). Dengan enzim dan zat cair yang
terbentang dari mulut sampai anus.
A. Susunan saluran pencernaan terdiri dari :
1. Oris ( mulut ).
2. Faring ( tekak ).
3. Esofagus ( kerongkongan )
4. Ventrikulus ( lambung ).
5. Intestinum minor ( usus halus ).
Duodenum ( usus 12 jari ).
Jejenum.
Ileum.
6. Intestinum mayor ( usus besar ).
Sekum.
Colon assendens.
Colon transversum.
Colon desendens.
Colon sigmoid.
7. Rectum.
8. Anus.
B. Struktur Pencernaan
1. Mulut.
Mulut atau oris adalah permulaan saluran pencernaan yang terdiri atas 2 bagian :
1. Bagian luar yang sempit atau vestibula yaitu ruang diantara gusi, gigi, bibir dan
pipi.
2. Bagian rongga mulut bagian dalam, yaitu rongga mulut yang dibatasi sisinya
oleh tulang maksilaris, platum dan mandibularis, disebelah belakang
bersambung dengan faring.
4

Selaput lendir mulut ditutupi epitelium yang berlapis-lapis, dibawahnya terletak
kelenjar-kelenjar halus yang mengeluarkan lendir. Selaput ini kaya akan pembuluh darah
juga memuat banyak ujung akhir saraf sensorik.
2. Faring
Merupakan organ yang menghubungkan rongga mulut dan esofagus. Didalam
faring terdapat tonsil yaitu kumpulan kelenjar limfe yang banyak mengandung limfosit
dan merupakan pertahanan terhadap infeksi. Disini terletak penyimpangan antara jalan
nafas dan jalan makanan, letaknya dibelakang rongga mulut dan rongga hidung didepan
ruas tulang belakang. Terdiri atas :
Bagian superior ( Nasofaring ) = Bagian yang sama tinggi dengan hidung.
Bagian media ( Orofaring ) = Bagian yang sama tinggi dengan mulut.
Bagian Inferior ( Laringofaring ) = Bagian yang sama tinggi dengan laring.
3. Esofagus
Merupakan saluran yang menghubungkan tekak dengan lambung. Pnajangnya ±
25 cm, mulai dari faring sampai pintu masuk kardiak dibawah lambung.
Lapisan selaput lendir ( mukosa ).
Lapisan submukosa.
Lapisan otot sirkular dan
Lapisan otot memanjanglongitudinal.
4. Lambung
Merupakan bagian dari saluran yang dapat mengembang paling banyak terutama
di daerah epigaster. Terdiri bagian atas fundus uteri berhubungan dengan esofagus
melalui orifisium pilorik terletak dibawah diafragma didepan pankreas dan limpa,
menempel disebelah kiri fundus uteri.
Bagian lambung terdiri dari :
a. Fundus ventrikuli.
b. Korpus ventrikuli.
c. Antrum pilorus.
5

d. Kurvatura minor.
e. Kurvatura mayor.
f. Osteum kardiak.
5. Usus halus
Usus halus atau intestinum minor adalah bagian dari sistem pencernaan makanan
yang berpangkal pada pilorus dan berakhir pada sekum, panjangnya ± 6 m, merupakan
saluran paling panjang tempat proses pencernaan dan absorpsi hasil pencernaan.
Duodenum
Disebut juga usus 12 jari, panjangnya ± 25 cm. Berbentuk sepatu kuda melengkung ke
kiri.
Jejenum dan Ileum
Mempunyai panjang ± 6 m, 2/5 bagian atas adalah jejenum dengan panjangnya ± 2-3 m,
ileum dengan panjang ± 4-5 m.
Fungsi usus halus :
a. Menerima zat-zat makanan yang sudah di cerna untuk diserap melalui kapiler-
kapiler darah dan saluran limfe.
b. Menyerap protein dalam bentuk asam amino.
c. Karbohidrat diserap dalam bentuk monosakarida.
6. Usus Besar
Usus besar atau intestinum mayor panjangnya ± 1 ½ m, lebarnya 5-6 cm, Fungsi
usus besar adalah menyerap air dari makanan, tempat tinggal bakteri coli, tempat
feses.
Sekum
Dibawah sekum terdapat apendiks vesimformis yang berbentuk seperti cacing
sehingga disebut juga umbai cacing, panjangnya 6 cm.
Colon assendens
Panjangnya 13 cm terletak dibawah abdomen sebelah kanan, membujur keatas
dari ileum ke bawah hati. Dibawah hati melengkung kekiri, lengkungan ini disebut
fleksura hepatika.
6

Colon transversum
Panjangnya kira-kira ± 38 cm, membujur dari colon assendens sampai ke colon
desendens berada dibawah abdomen, sebelah kanan terdapat fleksura hepatika dan
sebelah kiri terdapat fleksura lienalis.
Colon desendens
Panjangnya 25 cm, terletak dibawah abdomen bagian kiri, membujur dari atas
kebawah dan fleksura lienalis sampai kedepan ileum kiri, bersambung dengan colon
sigmoid.
Colon Sigmoid
Merupakan lanjutan dari colon desendens terletak miring dalam rongga pelvis
kiri, bentuknya menyerupai huruf S, ujung bawahnya berhubungan dengan rektum.
7. Rektum
Rektum terletak dibawah colon sigmoid yang menghubungkan intestinum mayor
dengan anus, terletak didalam rongga pelvis didepan os. Sakrum dan os.
Koksigis.
8. Anus
Adalah bagian dari saluran pencernaan yang menghubungkan rektum dengan
dunia luar ( udara luar ). Terletak didasar pelvis, dindingnya diperkuat oleh 3
spingter :
Spingter ani infernus ( sebelah atas ), bekerja tidak menurut kehendak
Spingter lavitor ani, bekerja juga tidak menurut kehendak.
Spingter ani eksternus, Bekerja menurut kehendak.
( Syaifuddin. 1997 : 75 )
7

2. DEFINISI
Gastritis adalah peradangan lambung, gastritis akut umumnya disebabkan zat
perangsang seperti keracunan makanan, infeksi seperti pada influenza dan pemakaian
alkohol berlebihan, sedangkan gastritis kronis istilah yang digunakan untuk
melukiskan gangguan pencernaan atau dispepsia yang berada pada orang setengah
umur dan lebih tua.
( Evelyn C. Pearce. 1988 : 185 )
Gastritis adalah peradangan pada mukosa gaster.
( Phipps Mary Baradero. 2006 : 29 )
Gastritis adalah inflamasi dari mukosa usus.
( Arif Mansjoer. 1999 : 492 )
Gastritis adalah suatu peradangan mukosa yang dapat bersifat akut, kronik, difus atau
lokal.
( Sylvia A. Price. 1995 : 376 )
3. ETIOLOGY
Penyebab penyakit ini antara lain :
- Obat-obatan seperti Aspirin, obat anti inflamasi nonsteroid ( NSAID )
- Alkohol
- Gangguan mikrosirkulasi mukosa lambung seperti adanya trauma, luka bakar sepsis.
Secara makroskopik terdapat lesi erosi mukosa dengan lokasi berbeda. Jika ditemukan
pada korpus dan fundus, biasanya disebabkan oleh stress. Jika disebabkan karena obat-
obatan NSAID, terutama ditemukan di daerah antrum, namun dapat juga menyeluruh.
Sedangkan secara mikroskopik, terdapat erosi dengan regenerasi epitel, dan ditemukan
reaksi sel inflamasi neutrofil yang minimal.
8

4. EPIDEMIOLOGY
Gastritis merupakan salah satu peradangan di lambung yang banyak ditemukan di
dunia. Sering ditemukan penderita mengeluh nyeri ulu hati, penyakit lambung yang
banyak ditemukan di Indonesia hanya di beberapa daerah-daerah misalnya di Sumatra
Utara dan Sulawesi Utara. Kejadiannya lebih banyak daripada daerah lain. Kemungkinan
dipengaruhi oleh kebiasaan hidup masyarakat setempat.
5. NARASI PATHOFISIOLOGY DAN SKEMA
Faktor-faktor endogen dan eksogen menyebabkan rusaknya mukosa gaster. Sehingga
gaster kekurangan pelindungnya ( Barrier ) terhadap asam dan pepsin karena
meningkatnya produksi asam lambung sebagai akibat dari pengeluaran histamin dan
gastrin yang meningkat dirangsang oleh Nervus Vagus.
Karena pelindung gaster ( Barrier ) hilang maka asam dan pepsin bisa mengadakan
difusi ke dalam jaringan-jaringan gaster sehingga terjadi iritasi muosa gaster dan
mengakibatkan peradangan, apabila iritasi berlangsung terus dan menyangkut pembuluh
–pembuluh darah dari inflamasi tersebut juga mengakibatkan nekrosis jaringan-jaringan
gaster bisa mengakibatkan perdarahan, perforasi, dan peritonitis.
9

Skema :
Faktor-faktor penyebab
( Endogen dan Eksogen )
Dirangsng N. Vagus → Pengeluaran Histamin dan Gastrin meningkat
Produksi asam lambung meningkat
Pelindung mukosa lambung ( Barrier ) hilang
Pertahanan asam dan pepsin tidak ada
Difusi asam dan pepsin ke dalam jaringan-jaringan gaster
Iritasi mukosa lambung
Peradangan/ inflamasi
Iritasi berlangsung terus dan menyangkut
Tahap lanjut ← Pembuluh-pembuluh darah serta terjadi nekrosis jaringan gaster
Perdarahan, perforasi dan peritonitis
10

6. COLLABORATIVE CARE MANAGEMENT
a. Diagnostic Test
1) Pemeriksaan Kontras Ganda
Untuk mengetahui adanya lesi-lesi pada gaster.
2) Sinar X Barrium
Untuk mengetahui visualisasi superfisial gaster dengan menambah bayangan hitam
barrium.
3) Gastroskopi Fiberoptik Fleksibel
- Foto OMD
- Biopsy
Untuk mengetahui adanya malignancy
- Endoskopi
Untuk visualisasi secara langsung bagian-bagian GI sistem, untuk inspeksi lumen
traktus GI, mengangkat polip, batu atau menghentikan perdarahan.
b. Surgery
Bila terjadi komplikasi maka sebaiknya dilakukan :
1) Trinikal Vagotomy dan Pyloroplasty
yaitu pemotongan pada saraf Vagus ( cabangnya ) yang menuju ke lambung,
dengan pemotongan ini dapat mengurangi stimulasi pada parietal cell dan produksi
HCl bisa turun sampai 70 %.
2) Proximal Gastrio Vagotomy
yaitu bagian saraf Vagus yang dipotong hanya yang mempersarafi parietal cell.
3) Trinikal Vagotomy dan Aotrectomy
yaitu pengangkatan 50 % dari gaster bagian bawah termasuk antrum, sekum dan
lambung disambung pada duodenum atau bagian samping dari yeyunum.
c.Medication
11

Obat-obatan ditujukan untuk mengatur sekresi asam lambung berupa Amagenis
reseptor H2, Anhibitor pompa proton, anti kolinergik dan antasid juga ditujukan sebagai
sitoprofektor, berupa sukralfat dan prostaglandin.
d. Treatment
1) Penderita dianjurkan mengatasi atau menghindari penyebab dari gangguan lambung
2) Dianjurkan menghindari makanan-makanan tertentu yang mengiritasi seperti cuka,
merica.
3) Hindari pemakaian alkohol, kafein, rokok yang berlebihan.
4) Monitor keseimbangan cairan dan elektrolit apabila terjadi mual-mual dan muntah,
selama ada muntah-muntah pasien tidak diberi makanan.
5) Anjurkan klien menghindari pemakaian alkohol bersama Aspirin karena
menimbulkan efek samping.
6) Jika nafsu makan kurang karena sakit atau mual berikan obat penghilang sakit dan
anti mual.
e. Diet
Fungsi utama dari diet adalah menghilangkan etiologi atau penyebabnya, jadi diet yang
harus dilakukan yaitu :
- Hindari makanan pedas, asam dan bumbu-bumbu yang merangsang seperti cabe, cuka,
merica dan makanan yang menyebabkan gangguan lambung.
- Hindari pemakaian alkohol, kafein dan rokok.
- Makan makanan cair sup ( tanpa bumbu ), acar, puding.
- Makan makanan yang lunak atau makanan glasa ( tanpa lemak dan bumbu ).
f. Activity
Hindari aktivitas berlebihan/ aktivitas yang mempercepat kelelahan dan mencegah
tegangan abdomen ( daerah epigastrik ) yang menimbulkan ketidaknyamanan dan nyeri.
Adanya pembatasan aktivitas yang keras diselingi waktu istirahat dengan interval yang
sesuai dengan proses penyakit.
g. Health Education
12

Fokus dari keperawatan adalah health teaching. Perawat perlu menjelaskan kepada
pasien kaitan makanan-makanan tertentu, rokok, alkohol, dan sebagainya terhadap
gastritis. Termasuk dalam health teaching adalah beberapa tindakan yang bisa mencegah
kontaminasi makanan :
- Cuci tangan dengan baik ( pakai sabun ) sebelum memegang makanan. Bakteri
Staphylococcus aureus, Salmonella, E. Coli dapat mengkontaminasi makanan yang
kurang bersih.
- Simpan daging dan ikan mentah di freezer.
- Simpan air susu, mayonniase, makanan yang sudah masak, tetapi belum mau dimakan
ke dalam lemari es.
- Masak air susu segar dengan cara pasteur karena bisa membunuh bakteri termasuk
Salmonella.
( Marilynn E. Doenges. 2000 )
13

14

7. KONSEP LANSIA
A. PENGERTIAN LANJUT USIA
Sudah sejak dulu manusia berusaha agar dapat mencapai umur panjang (lanjut
usia ). Berbagai obat macam pernah dipikirkan untuk memperpanjang umur dan banyak
orang mencarinya. Tetapi pada usia berapa atau kapankah orang itu disebut lanjut usia.
Menurut Undang-Undang Nomor 9 ahun 1960 tentang-pokok-pokok Kesehatan pasal 8
Ayat 2 berbunyi : Dalam istilah sakit termasuk cacat, kelemahan dan lanjut usia.
Berdasarkan pernyataan ini lanjut usia dianggap sebagai semacam penyakit. Hal
ini tidak benar. Gerontologi berpendapat lain, sebab lanjut usia bukan merupakan
penyakit, melainkan suatu masa atau tahap hidup manusia : bayi, kanak-kanak dewasa,
tua, usia lanjut. Orang mati tidak karena lanjut usia, tetapi karena sesuatu penyakit, atau
suatu kecelakaan, atau menurut orang beragama sebagai, contoh dikatakan, dicabut
nyawa seseorang oleh malaikat Izrail atas kehendak Allah.
B. BATASAN-BATASAN LANJUT USIA
Mengenai kapankah orang disebut lanjut nusia , sulit unutk dijawab secara memuaskan.
Dibawah ini dikemukakan beberapa pendapat mengenai batasan-batasan umur.
Menurut Organisasi Kesehatan Dunia ( WHO )
Lanjut usia meliputi :
a. Usia pertengahan ( Middle Age ), ialah kelompok usia 45-59 tahun.
b. Usia lanjut ( Elderly ) = antara 60-70 tahun.
c. Usia lanjut tua ( Old ) = antara 75-90 tahun.
d. Usia setengah tua ( Very Old ) diatas 90 tahun
Menurut Prof. DR. NY. Sumiati Ahmad Mohamad
0-1 Tahun = Masa bayi
1-6 Tahun = Masa prasekolah
15

6-10 Tahun = Masa sekolah
10-20 Tahun = Masa pubertas
20-40 Tahun = Masa dewasa
40-65 Tahun = Masa setengah umur ( presenium )
65 Tahun keatas = masa lanjut usia ( senium )
Menurut DRA. NY. Jos Masdani ( Psikolog dari U.I )
Lanjut usia merupakan kelanjutan dari usia dewasa. Kedewasaan ini dapat dibagi
menjadi 4 bagian. Pertama = faseiuventus, natara 25-40 tahun. Kedua = fase
verilitasanatar 40-50 tahun. Ketiga fase presenium, antara 55 - 65 tahun. Keempat fase
senium, antara 65 tahun hingga tutup usia.
Menurut Prof DR. Koesemato Setyonegoro
Usia dewasa muda ( elderly adulhood ) : 18/20-25 tahun. Usia dewasa penuh
( Middle years ) atau maturitas : 25-60/65 tahun. Lanjut usia ( Geriatri Age ) lebih dari
65/70. Terbagi untuk umur 70-75 tahun ( Young Old ). 75-80 Tahun ( Old ) dan lenih
dari 80 Tahun ( Very Old ).
Menurut Undang-Undang Nomor 4 Tahun 1965
Lanjut usia adalah merupakan prose salami yang tidak dapat ditentukan oleh
Tuhan Yang Maha Esa. Dimana pada masa ini seseorang mengalami kemunduran fisik,
mental dan social sedikit- demi sedikit sampai tidak ada melakukan tugasnya sehari-hari
lagi.
Menurut Birren dan Jenner ( 1977 )
Usia biologis : yang menunjuk kepada jangka waktu seseorang sejak lahirnya berada
dalam keadaan hidup tidak mati.
Usia Psikologis : yang menunjukkan kepada kemampuan seseorang untuk mengadakan
penyesuaiaan kepada situasi yang dihadapinya.
Usia Sosial : peran-peran yang diharapkan / diberikan masyarakat kepada seseorang
sehubungan dengan usianya.
16

C. PERUBAHAN-PERUBAHAN YANG TERJADI PADA LANJUT USIA
1. Perubahan-Perubahan Fisik
Sel
1. Lebih sedikit jumlahnya
2. Lebih besar ukurannya
3. Berkurangnya jumlah cairan tubuh dan berkurangnya cairan intra cellular.
Sistem persyarafan
1. Cepatnya menurun hubungan persyarafan.
2. Lambat dalam respon dan waktu bereaksi, khususnya dengan stress.
3. Mengecilnya saraf panca indera.
Sistem pendengaran
1. Prebiakusis ( gangguan pada pendengaran )
2. Membran timpani menjadi atropi menyebabkan otosklerosis.
3. Terjadinya penggumpalan cerumen. Dapat mengeras karena meningkatnya keratin.
Sistem penglihatan
1. Sfingter pupil timbul sklerosis dan hilangnya respon terhadap sinar.
2. Kornea lebih berbentuk sferis.
3. Lensa lebih suram.
4. Meningkatnya ambang pengamatan sinar.
5. Hilangnya daya akomodasi.
6. Menurunnya lapang pandang.
7. Menurunnya daya membedakan warna biru atau hijau pada skala.
Sistem kardiovaskuler
1. Katup jantung menebal dan menjadi kaku
2. Kemampuan darah memompa jantung menurun 1 % setiap tahun sesudah berumur 20
tahun.
17

3. Kehilangan elastisitas pembuluh darah.
4. Tekanan darah meninggi. Akibat oleh resistensi dari pembuluh darah perifer.
Sistem respirasi
1. Otot-otot pernafasan kehilangan kekuatan dan menjadi kaku.
2. Menurunnya aktivitas dari sillia.
3. Paru-paru kehilangan elastisitas.
4. Alveoli ukurannya melebar dan jumlahnya berkurang.
5. O2 pada arteri menurun hingga 75mmHg.
6. CO2 pada arteri tidak brganti.
7. Kemampuan untuk batuk berkurang.
Sistem gastrointestinal
1. Kehilangan gigi.
Penyebab utamanya adanya periodontal disease yang terjadi setelah berumur 30 tahun,
penyebab lain meliputi kesehatan gigi yang buruk dan gizi yang buruk.
2. Indera pengecap menurun.
3. Esofagus melebar.
4. Lambung
Rasa lapar menurun, asam lambung menurun, waktu mengosongkan menurun.
5. Peristaltik melemah biasanya timbul konstipasi.
6. Fungsi absorpsi melemah.
7. Liver ( hati )
Makin mengecil dan menurunnya tempat penyimpanan, berkurangnya aliran darah.
Sistem genito urinaria
1. Ginjal
Mengecil dan nefron menjadi atropi, aliran darah keginjal menurun hingga 50 %,
fungsi tubulus berkurang akibat mengurangnya mengkonsentrasi urine, nilai mbang ginjal
terhadap glukos meningkat.
2. Vesika urinaria
18

Otot-otot menjadi lemah, kapasitasnya menurun mancapai 200 ml atau menyebabkan
frekuensi buang air kecil meningkat.
3. Pembesaran prostat 75 %, dialami oleh pria usia diatas 65 tahun.
4. Atrofi vulva
5. Vagina
Selaput lendir vagina menjadi kering dan elastisitas menurun.
6. Daya seksual
Orang-orang makin menua masih juga membutuhkannya, tidak ada batasan tertentu
tentang dimana fungsi seksual seseorang berhenti.
Sistem endokrin
1. Produksi dari hampir semua hormon menurun.
2. Fungsi paratyroid dan sekresinya tidak berubah
3. Pituitary
Berkurangnya produksi ACTH, TSH, FSH dan LH.
4. Menurunnya aktivitas tyroid.
5. Menurunnya produksi aldosteron
6. Menurunnya sekresi hormon kelamin.
Sistem Kulit
1. Kulit mengkerut dan keriput akibat kehilangan jaringan lemak.
2. Kulit kepala dan rambut menjadi tipis dan berwarna kelabu.
3. Rambut dalam hidung dan telinga menjadi tebal.
4. Berkurangnya elastisitas akibat dari menurunnya cairan dan vaskularisasi.
5. Persediaan membesar dan menjadi kaku.
6. Kuku kaki tumbuh secara berlebihan dan seperti tanduk.
7. Kelenjar keringan berkurang jumlahnya dan fungsinya.
Sistem muskuloskeletal
1. Tulang kehilangan density.
2. Kifosis
19

3. Pinggang, lutut dan jari-jari pergelngan terbatas.
4. Discursintervertebralis menipis dan menjadi pendek.
5. Persendian menjadi membesar dan menjadi kaku.
6. Tendon mengkerut dan menjadi sklerosis
7. Atropi selaput otot
2. Perubahan-Perubahan Mental
Faktor-faktor yang mempengaruhi perubahan mental.
1. Pertama-tama perubahan fisik
2. Kesehatan umum.
3. Tingkat pendidikan.
4. Keturunan ( hereditas )
5. Lingkungan.
Perubahan kepribadian yang drastis, keadaan ini jarang terjadi, sering berupa ungkapan
yang tulus dari perasaan seseorang. Kekakuan mungkin oleh karena factor lain seperti
penyakit.
Kenangan
Kenangan lama tidak berubah
1. Kenangan jangka panjang :
Berjam-jam sampai berhari-hari yang lalu, mencakup beberapa perubahan.
2, Kenangan jangka pendek atau seketika.
0-10 menit, kenangan buruk.
I.Q ( Intergentia Quation )
1. Tidak berubah tentang informasi matematika dan perkataan verbal.
2. Berkurangnya penampilan, persepsi dan keterampilan psikomotor
3. Perubahan-Perubahan Psikososial.
20

1. Pensiun.
2. Merasakan atau sadar akan kematian.
3. Perubahan dalam cara hidup.
4. Ekonomi akibat dari pemberhentian dari jabatan.
5. Penyakit kronis dan ketidak mampuan.
6. Kesepian akibat pengasingan dari lingkungn sosial.
7. Gangguan syaraf panca indera, timbul kebutaan dan ketulian.
8. Gangguan gizi akibat kehilangan jabatan.
9. Rangkaian dari kehilangan, yaitu hubungan dengan teman-teman dan family.
10. Hilangnya kekuatan dan ketegangan fisik
Perubahan terhadap gambaran diri, perubahan konsep diri.
( Wahyudi Nugroho. 1995 : 12 )
21

B. Nursing Care Plan
1. Anecdotal Record
Klien Ny. D berumur 70 tahun, beragama Kristen Protestan, pekerjaan ibu rumah
tangga, berkebangsaan Indonesia, status kawin, beralamat di Jl. S RT. xx no.xx
Banjarmasin, Kal-Sel, dengan nomor register 118xxx.
Pada tangal 12 Desember 2008 pukul 02.30 Pm, klien datang ke UGD RS xx
diantar oleh keluarga dengan keluhan ”sejak ± 2 jam yang lalu ada nyeri ulu hati, ada
mual, ada muntah 2 kali berupa makanan dan minuman, badan tidak panas, ada buang air
besar 1 kali tadi pagi, konsistensi feces lunak seperti biasa, tidak berlendir dan tidak
terdapat darah, buang air kecil normal dan lancar seperti biasa, buang air kecil terakhir 1
jam yang lalu, kepala pusing rasa berputar-putar, ada nyeri kepala, kadang-kadang batuk
tapi tidak ada pilek.” : Temperatur = 36,5 0C/ axila, Pulse = 93x/ menit, Respirasi = 23x/
menit, Bp = 120/ 80 mmHg. Kesadaran composmetis, GCS : 4,5,6. Di UGD klien
diperiksa oleh dokter EI dengan hasil pemeriksaan yaitu :
- Keadaan umum tampak lemah, gelisah, mual-mual, muntah ( makanan )
- Kulit : lembab, tidak ada ikterik, tidak ada petekie, turgor cepat kembali, keringat dingin
- Kepala : mata = conjungtiva pink, pupil isokor, sklera tidak ikterik
hidung = tidak ada sekret, tidak ada epistaxis
mulut = tidak ada cianosis, mukosa bibir lembab
leher = kelenjar getah bening tidak membesar, JVP ( Jugularis Vena Pressure )
tidak meningkat
- Thorax : tidak ada retraksi
- Cor : S1S2 tunggal, regular
- Pulmo : vesikuler, tidak ada wheezing, tidak ada rhonci
22

- Abdomen : suepel H/L/M tidak teraba, terdapat nyeri tekan epigastrium, tidak ada nyeri
lepas tekan, hypertimpani, bising usus normal
- Ekstremitas : akral teraba dingin, tidak ada parase, tidak ada edema
Pemeriksaan penunjang medik yaitu EKG Auto, GDS 174 mg/ dl. Kemudian dokter EI
mendiagnosa Ny. D yaitu Gastritis. Terapi yang diberikan dokter EI yaitu MRS, infus RL
20 tetes/ menit pada vena radialis sinistra, injeksi Acran 1 ampul intravena now sebagai
antacida, injeksi Tomit 1 ampul intravena now sebagai antiemesis, Buscopan 1 ampul
intravena now untuk gangguan kejang gastrointestinum. Kemudian klien diantar oleh
petugas UGD dengan tandu ke bangsal M, kamar xx dan di rawat oleh dokter AS.
Pada tanggal 12 Desember 2008 pukul 05:00 Pm dilakukan pengkajian dengan
hasil klien mengatakan “kepala terasa pusing, saat menarik nafas terasa sesak, 3 jam yang
lalu saya muntah-muntah makanan dan minuman sebanyak dua kali, perut terasa mual
dan kembung, ada rasa sakit di ulu hati seperti ditusuk-tusuk, kadang-kadang batuk dan
sedikit berdahak, tubuh rasa gemetar dan berkeringat dingin, saat ini saya tidak nafsu
makan karena perut saya masih terasa mual, saya sudah sering dirawat di rumah sakit
ini”. Kemudian dilakukan pemeriksaan fisik dengan hasil keadaan umum tampak lemah,
kesadaran composmetis, GCS 4,5,6. Tanda-tanda vital : Temperatur = 360 C/ axila, Pulse
= 80 x/ menit, Respirasi = 20 x/ menit, BP = 120/ 80 mmHg, Urine = 2x, Feces = tidak
ada. Pupil isokor, conjungtiva anemis, mukosa bibir lembab, turgor kulit baik bila dicubit
kembali kurang dari 2 detik, ekstremitas superior dan inferior tak tampak edema dan
tidak ada kelainan. Pemeriksaan dada inspeksi terlihat simetris, palpasi tidak ada nyeri
tekan, perkusi resonance, auskultasi paru vesikuler, ronchi tidak ada , wheezing tidak ada.
Pemeriksaan abdomen inspeksi terlihat simetris, auskultasi peristaltik usus 22 x/ menit
( normal 5-35 x/ menit ), perkusi hipertimpani, palpasi ada nyeri tekan pada daerah
epigastrium ( ulu hati ).P = peningkatan HCl di lambung, Q = seperti ditusuk-tusuk, R =
ulu hati, S = 2 ( 0-4 ), T = saat terlambat makan. Terpasang infus RL 20 tetes/ menit pada
vena radialis sinistra tidak ada tanda-tanda phlebitis pada area pemasangan infus, klien
termasuk kategori I ( mandiri ), klien hanya memakan 2 sendok makan makanan yang
telah disediakan oleh rumah sakit.
Selama masa perawatan obat-obatan yang diberikan adalah Acran 1 ampul
sebagai antacida, Tomit 1 ampul sebagai antiemesis, Buscopan 1 ampul untuk gangguan
23

kejang gastrointestinum, Narfoz 8 mg 1 x 1 tablet untuk mual muntah, Sanmag 2 x 1
tablet sebagai antacida, Strocain 3 x 1 tablet sebagai antacida , Bisolvon syrup 3 x 1 c
sebagai antitusif, Nislev 2 x 1 tablet sebagai antibiotik, Nutriflam 2 x 1 tablet.
Hasil pemeriksaan laboratorium pada tanggal 13 Desember 2008 :
* Hb : 12,1 gms nilai normal 12-14 gms
* Leukosit : 7.100/ cu.mm nilai normal 5.000-10.000/ cu.mm
* Neutrophiles: 74 %
* Lymphocytes: 22 %
* Monocytes : 4 %
* Reticulocytes: 0,5 %
* Hematokrit : 36,0 vol % nilai normal 38,0 vol %
* Trombosit : 200.000/ cu.mm nilai normal 150.000-450.000/ cu.mm
* Sedimentation Rate ( Westergren ) : 55,0 mm/ hour
* Blood urea : 28,0 mg/ dl nilai normal 15,0-39,0 mg/dl
* Serum creatinin : 1,4 mg/dl nilai normal 0,9-1,3 mg/dl.
* SGOT : 19,0 U/L (37oC) nilai normal up to 37,0 U/L (37oC)
* SGPT : 17,0 U/L (37oC) nilai normal up to 40,0 U/L (37oC)
* Uric Acid : 5,0 mg/dl nilai normal 3,5-7,0 mg/dl
* Serum Total Cholesterol : 186,0 mg/dl nilai normal < 200,0 mg/dl
* LDH : 363,0 U/L (37°C) nilai normal up to 480,0 U/L (37oC)
* Serum Bilirubin direct : 0,24 mg/dl nilai normal ≤ 0,20 mg/dl
* Serum Bilirubin indirect : 0,20 mg/dl
* Serum Bilirubin Total : 0,44 mg/dl nilai normal 0,10-1,20 mg/dl
* Alkaline Phosphatase : 81,0 U/L (37oC) nilai normal up to 105,0 U/L (37oC)
* Gama gt : 12,0 U/L (37oC) nilai normal up to 38,0 U/L (37oC)
* Blood sugar fasting : 98,0 mg/dl nilai normal 70-150,0 mg/dl
24

2. Assesment
Data Subjektif : “kepala terasa pusing, saat menarik nafas terasa sesak, 3 jam yang lalu
saya muntah-muntah makanan dan minuman sebanyak dua kali, perut
terasa mual dan kembung, ada rasa sakit di ulu hati seperti ditusuk-
tusuk, kadang-kadang batuk dan sedikit berdahak, tubuh rasa gemetar
dan berkeringat dingin, saat ini saya tidak nafsu makan karena perut
saya masih terasa mual, saya sudah sering dirawat di rumah sakit ini”.
Data Objektif : : - Keadaan umum tampak lemah
- Pupil isokor, conjungtiva anemis
- Pemeriksaan Abdomen : perkusi hypertimpani
palpasi ada nyeri tekan pada daerah
epigastrium ( ulu hati )
P = peningkatan HCl di lambung
Q = seperti ditusuk-tusuk
R = ulu hati
S = 2 ( 0-4 )
T = saat terlambat makan
- Terpasang infus RL 20 tetes/ menit pada vena radialis sinistra tidak ada
tanda-tanda phlebitis pada area pemasangan infus.
- Klien hanya memakan 2 sendok makan makanan yang telah disediakan
oleh rumah sakit.
- Tanda-tanda vital : Temperatur = 360C/ axila
Pols = 80 x/ menit,
25

Respirasi = 20 x/menit
BP = 120/ 80 mmHg
U = 2 x
F = -
- Hasil pemeriksaan laboratorium pada tanggal 13 Desember 2008 :
* Hematokrit : 36,0 vol % nilai normal 38,0 vol %
* Serum creatinin : 1,4 mg/dl nilai normal 0,9-1,3 mg/dl.
* Serum Bilirubin direct : 0,24 mg/dl nilai normal ≤ 0,20 mg/dl
26

RENCANA ASUHAN KEPERAWATAN
Nama/ Umur : Ny. D umur 70 tahun
Kamar : VIP 33
Hari/ Tanggal : Jumat, 12 Desember 2008
Diagnosa I : Nyeri akut berhubungan dengan peningkatan HCl di lambung ditandai
dengan klien mengatakan “perut terasa mual dan kembung, ada rasa sakit di ulu hati
seperti ditusuk-tusuk”, P = peningkatan HCl di lambung, Q = seperti ditusuk-tusuk, R =
ulu hati, S = 2 ( 0-4 ), T = saat terlambat makan.
Patient Outcomes Ng. Intervention Rationale Ng. Implementation Evaluation
± 1-2 jam setelah
diberikan tindakan
keperawatan rasa
nyeri hilang atau
berkurang dengan
kriteria :
- Vital sign dalam
batas normal
T = 36-37°C/ axila
P = 60-80 x/ menit
R = 16-24 x/ menit
BP = 120/80
mmHg
- Klien
1. Observasi vital sign
2. Beri posisi yang
nyaman
3. Anjurkan klien
tekhnik relaksasi dan
distraksi
4. Beri suasana yang
1. Untuk mengetahui
intervensi
selanjutnya
2. Membantu klien
untuk rileks
3. Meningkatkan
kemampuan
coping
4. Suasana gaduh
bisa
1. Mengobservasi vital
sign
2. Memberi posisi
yang nyaman
3. Menganjurkan klien
tekhnik relaksasi
( seperti menarik
nafas dalam ) dan
distraksi ( seperti
menonton TV )
4. Memberi suasana
yang nyaman dan
- Vital sign klien
dalam batas
normal :
T= 36°C/axila
P = 80x/menit
R = 20x/menit
BP=120/80mmHg
- Setelah
diberikan
tindakan
keperawatan,
klien
mengatakan
27

mengatakan nyeri
berkurang atau
hilang
- Skala nyeri 0
(0-4)
nyaman dan tenang
5. Anjurkan klien
makan tepat waktu
6. Beri obat antacida
dan antiemesis sesuai
order dokter
membangkitkan
nyeri secara
psikologis
5. Memenuhi nutrisi
yang adekuat
6. Menghilangkan
rasa nyeri
tenang
5. Menganjurkan klien
makan tepat waktu
agar perut tidak
kosong
6. Memberi obat
antacida (seperti
Acran 1 ampul,
Sanmag 2 x 1 tablet,
Strocain 3 x 1
tablet) dan
antiemesis (seperti
Tomit 1 ampul)
sesuai order dokter.
( jam 06.00 Pm )
“nyeri telah
berkurang
dengan skala 1
( 0-4 )”
( jam 06.30 Pm )
28

RENCANA ASUHAN KEPERAWATAN
Nama/ Umur : Ny. D umur 70 tahun
Kamar : VIP 33
Hari/ Tanggal : Jumat, 12 Desember 2008
Diagnosa II : Resiko perubahan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan intake nutrisi yang tidak adekuat
Patient Outcomes Ng. Intervention Rationale Ng. Implementation Evaluation
Selama 3 hari
perawatan resiko
nutrisi kurang dari
kebutuhan tubuh
tidak terjadi dengan
kriteria :
- Berat badan dalam
batas normal
- Nafsu makan baik
- Klien dapat
menghabiskan 1
porsi makanan
yang disediakan
rumah sakit
- Klien tidak
tampak lemas
- Tidak ada tanda-
tanda malnutrisi
1. Observasi intake
makanan
2. Kaji kebiasaan makan
klien sebelum sakit
3. Anjurkan klien makan
sedikit-sedikit tapi
sering
4. Anjurkan makan
makanan kesukaan
klien bila tanpa
1. Mengetahui ada
tidaknya
perbaikan
pemenuhan nutrisi
2. Mengidentifikasi
adanya defisiensi
dan
memungkinkan
variasi sediaan
makanan
3. Meningkatkan
intake makanan
yang adekuat
4. Meningkatkan
nafsu makan
1. Mengobservasi
intake makanan.
2. Mengkaji kebiasaan
makan klien sebelum
sakit
3. Menganjurkan klien
makan sedkit-sedikit
tapi sering
4. Menganjurkan
makan makanan
kesukaan klien bila
- Klien hanya
mau
memakan 2
sendok
makan
makanan
yang telah
disediakan
oleh rumah
sakit.
- Klien tidak
nafsu makan.
29

kontraindikasi
5. Atur suasana
senyaman mungkin saat
klien makan
6. Anjurkan klien untuk
sikat gigi sebelum
makan
7. Timbang berat badan
klien tiap pagi sebelum
makan
8. Berikan makanan yang
lunak.
5. Meningkatkan
nafsu makan
6. Bau mulut dapat
mengurangi nafsu
makan
7. Mengetahui
perkembangan
pemenuhan nutrisi
8. Mencegah iritasi
lambung
tanpa kotraindikasi.
5. Mengatur suasana
senyaman mungkin
saat klien makan.
6. Menganjurkan klien
untuk sikat gigi
sebelum makan
7. Memberikan
makanan yang lunak
seperti bubur.
( jam 07.00 Pm ) ( jam 07.15
Pm )
30

C. DOCUMENTING NURSING CARE
Hari /
Tanggal
Catatan Perkembangan ( SOAPIE ) TTD
Sabtu,
13 Desember
2008
jam
07.00 Am
S = Klien mengatakan “malam tadi saya tidur dengan
nyenyak tapi sering terbangun karena ingin kencing,
perut masih sedikit sakit, mual dan kembung, muntah
sudah tidak ada lagi, kepala sudah tidak terasa pusing,
nafas tidak sesak lagi, masih ada batuk sedikit-sedikit”
O = : - Keadaan umum tampak lemah
- Pupil isokor, conjungtiva anemis
- Pemeriksaan abdomen :
perkusi = hypertimpani
palpasi = ada nyeri tekan pada daerah epigastrium (
ulu hati )
P = peningkatan HCl di lambung
Q = seperti ditusuk-tusuk
R = ulu hati
S = 1 ( 0-4 )
T = saat terlambat makan
- Terpasang infus Dex 5% 20 tetes/ menit pada vena
radialis sinistra tidak ada tanda-tanda phlebitis pada
area pemasangan infus.
- Klien hanya menghabiskan ¼ dari porsi makanan
yang telah disediakan oleh rumah sakit
31

- Klien termasuk kategori I ( mandiri )
- Tanda-tanda vital : T = 36,2 0C/ axila
P = 68 x/ menit
R = 21 x/ menit
BP = 120/80 mmHg.
U = sering
F = 1x
A = 1. Nyeri akut berhubungan dengan peningkatan HCl di
lambung teratasi sebagian
2. Resiko perubahan nutrisi kurang dari kebutuhan
tubuh teratasi sebagian
P = Diagnosa 1 :
1. Observasi vital sign
2. Beri posisi yang nyaman
3. Anjurkan klien tekhnik relaksasi dan distraksi
4. Beri suasana yang nyaman dan tenang
5. Anjurkan klien makan tepat waktu
6. Beri obat antacida dan antiemesis sesuai order dokter
Diagnosa 2 :
1. Observasi intake makanan
2. Kaji kebiasaan makan klien sebelum sakit
3. Anjurkan klien makan sedikit-sedikit tapi sering
4. Anjurkan makan makanan kesukaan klien bila tanpa
kontraindikasi
5. Atur suasana senyaman mungkin saat klien makan
6. Anjurkan klien untuk sikat gigi sebelum makan
7. Timbang berat badan klien tiap pagi sebelum makan
8. Berikan makanan yang lunak
32

Jam
09.00 Am
I = Diagnosa 1 :
1. Mengobservasi vital sign
2. Memberi posisi yang nyaman
3. Menganjurkan klien tekhnik relaksasi ( seperti
menarik nafas dalam ) dan distraksi ( seperti
menonton TV )
4. Memberi suasana yang nyaman dan tenang
5. Menganjurkan klien makan tepat waktu agar perut
tidak kosong
6. Memberi obat antacida (seperti Acran 1 ampul,
Sanmag 2 x 1 tablet, Strocain 3 x 1 tablet) dan
antiemesis (seperti Tomit 1 ampul) sesuai order dokter
Diagnosa 2 :
1. Mengobservasi intake makanan
2. Mengkaji kebiasaan makan klien sebelum sakit
3. Menganjurkan klien makan sedkit-sedikit tapi sering
4. Menganjurkan makan makanan kesukaan klien bila
tanpa kotraindikasi
5. Mengatur suasana senyaman mungkin saat klien
makan
6. Menganjurkan klien untuk sikat gigi sebelum makan
7. Memberikan makanan yang lunak seperti bubur
E = - Klien masih merasa nyeri pada bagian ulu hatinya,
serta mual dan kembung.
- Klien tidak nafsu makan.
- Intake dan output masih belum seimbang.
33

Hari /
Tanggal
Catatan Perkembangan ( SOAPIE ) TTD
Minggu,
14 Desember
2008
jam
07.00 Am
S = Klien mengatakan “ulu hati masih terasa sedikit sakit,
mual dan muntah serta perut kembung sudah tidak lagi”.
O = : - Keadaan umum baik
- Pupil isokor, conjungtiva anemis.
- Pemeriksaan abdomen :
palpasi = ada nyeri tekan pada daerah epigastrium
( ulu hati )
P = peningkatan HCl di lambung
Q = seperti ditusuk-tusuk
R = ulu hati
S = 1 ( 0-4 )
T = saat terlambat makan
- Terpasang infus Dex 5% 20 tetes/ menit pada vena
radialis sinistra tidak ada tanda-tanda phlebitis pada
area pemasangan infus.
- Klien hanya menghabiskan ½ dari porsi makanan
yang telah disediakan oleh rumah sakit
- Klien termasuk kategori I ( mandiri )
- Tanda-tanda vital : T = 36,3 0C/ axila
P = 77 x/ menit
R = 24 x/ menit
BP = 120/80 mmHg.
U = sering
34

F = 1x
A = 1. Nyeri akut berhubungan dengan peningkatan HCl di
lambung teratasi sebagian
2. Resiko perubahan nutrisi kurang dari kebutuhan
tubuh teratasi sebagian
P = Diagnosa 1 :
1. Observasi vital sign
2. Beri posisi yang nyaman
3. Anjurkan klien tekhnik relaksasi dan distraksi
4. Beri suasana yang nyaman dan tenang
5. Anjurkan klien makan tepat waktu
6. Beri obat antacida dan antiemesis sesuai order dokter
Diagnosa 2 :
1. Observasi intake makanan
2. Kaji kebiasaan makan klien sebelum sakit
3. Anjurkan klien makan sedikit-sedikit tapi sering
4. Anjurkan makan makanan kesukaan klien bila tanpa
kontraindikasi
5. Atur suasana senyaman mungkin saat klien makan
6. Anjurkan klien untuk sikat gigi sebelum makan
7. Timbang berat badan klien tiap pagi sebelum makan
8. Berikan makanan yang lunak
I = Diagnosa 1 :
1. Mengobservasi vital sign
2. Memberi posisi yang nyaman
3. Menganjurkan klien tekhnik relaksasi ( seperti
menarik nafas dalam ) dan distraksi ( seperti
35

Jam
09.00 Am
menonton TV )
4. Memberi suasana yang nyaman dan tenang
5. Menganjurkan klien makan tepat waktu agar perut
tidak kosong
6. Memberi obat antacida (seperti Acran 1 ampul,
Sanmag 2 x 1 tablet, Strocain 3 x 1 tablet) dan
antiemesis (seperti Tomit 1 ampul) sesuai order dokter
Diagnosa 2 :
1. Mengobservasi intake makanan
2. Mengkaji kebiasaan makan klien sebelum sakit
3. Menganjurkan klien makan sedkit-sedikit tapi sering
4. Menganjurkan makan makanan kesukaan klien bila
tanpa kotraindikasi
5. Mengatur suasana senyaman mungkin saat klien
makan
6. Menganjurkan klien untuk sikat gigi sebelum makan
7. Memberikan makanan yang lunak seperti bubur
E = - Klien masih merasa nyeri pada bagian ulu hatinya
- Nafsu makan klien mulai meningkat dari hari yang
sebelumnya
- Intake dan output masih belum seimbang
36

Hari / Tanggal Catatan Perkembangan ( SOAP ) TTD
Senin,
15 Desember
2008
jam
08.00 Am
S = Klien mengatakan “malam tadi tidur dengan
nyenyak, kepala tidak pusing, batuk reda, sakit
pada bagian ulu hati sudah tidak lagi, perut sudah
tidak terasa mual dan kembung lagi”.
O = : - Keadaan umum baik
- Conjungtiva pink
- Klien dapat menghabiskan 1 porsi makanan
yang telah disediakan oleh rumah sakit
- Klien termasuk kategori I ( mandiri )
- Tanda-tanda vital : T = 36,2 0C/ axila
P = 74 x/ menit
R = 23 x/ menit
BP = 120/80 mmHg.
U = sering
F = 1x
A = 1. Nyeri akut berhubungan dengan peningkatan
HCl di lambung teratasi
2. Resiko perubahan nutrisi kurang dari
kebutuhan tubuh tidak terjadi
P = Intervensi di stop karena klien di izinkan pulang
oleh dokter yang merawat.
37

38