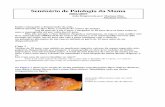
341rio de Biopatologia - Glomerulonefrites.doc)cc04-10/biopatseminario/13... · 2 - Nas figuras 1,...
Transcript of 341rio de Biopatologia - Glomerulonefrites.doc)cc04-10/biopatseminario/13... · 2 - Nas figuras 1,...
1
Seminário de Biopatologia
Glomerulonefrites
Leccionada por: Prof. Clara Sambade Desgravada por: Pedro Carvalho e Petra Gouveia 2006-12-06
O seminário está organizado da seguinte forma: • Comic Sans MS – o seminário propriamente dito (questões) • Times New Roman – a resolução do seminário • Em caixas de texto foram introduzidas as noções teóricas que a Professora referiu durante a
aula - Quais são os 4 componentes morfológicos básicos do rim?
Glomérulos, túbulos, interstício e vasos sanguíneos.
As lesões podem ser agrupadas de acordo com as suas associações mais frequentes:
- glomérulos + vasos sanguíneos
- túbulos + interstício
Mas não é possível limitar a patologia nestes dois grupos pois, por exemplo:
� lesões nos glomérulos vão reflectir-se nos túbulos e originar patologia tubulo-intersticial
� túbulos e interstício podem sofrer na sequência de doença vascular
� ou, por outro lado, patologia tubulo-intersticial pode originar lesões vasculares
Perante qualquer imagem glomerular devemos ser capazes de identificar as seguintes
estruturas (que se dispõem sempre pela mesma ordem):
- Espaço de filtração
- Podóciotos
- Membrana Basal
- Célula endotelial
- Lúmen capilar
Em alguns casos logo após a célula endotelial temos matriz ou célula mesangial em
substituição da membrana basal.
2
- Nas figuras 1, 2 e 3 indique o nome das estruturas apontadas.
Figura 1 Figura 2 Figura 3
A – cápsula de Bowman
(folheto parietal)
A – célula endotelial A – membrana basal
B – espaço de Bowman/
espaço de filtração
B – espaço de Bowman
(pedicelo também era aceite)
B – pedicelos (prolongamentos dos
podócitos)
C – podócito (célula do folheto
visceral da cásula de Bowman)
C – membrana basal C – célula endotelial
D – ansa capilar D – matriz
E – célula endotelial E – célula mesangial
F – célula mesangial
G – membrana basal
3
As manifestações clínicas das doenças glomerulares têm várias designações:
1. - Síndrome Nefrítico Agudo
2. - Síndrome Nefrótico
3. - Glomerulonefrite rapidamente progressiva
4. - Insuficiência Renal Aguda
5. - Hematúria ou Proteinúria assimptomática
Glomerulonefrites
Primárias Secundárias
Glomerulonefrite proliferativa difusa Lupus Sistémico Eritematoso
Glomerulonefrite crescêntica Diabetes Mellitus
Glomerulonefrite membranosa Amiloidose
Glomerulosclerose focal e segmentar Síndrome de Goodpasture
Glomerulonefrite membranoproliferativa Pararterite nodosa
Glomerulonefrite crónica Granulomatose de Wegener
Glomerulopatia de lesões mínimas (Nefrose
Lipóide)
Púrpura Henoch-Schönlein
Nefropatia por IgA Endocardite bacteriana
A glomerulonefrite é idiopática. A glomerulonefrite é a manifestação
O doente não apresenta doença sistémica de doença sistémica
A designação das glomerulonefrites é a mesma independentemente se são primárias ou
secundárias. Uma doença (p.e. Lupus) não origina apenas um tipo de glomerulonefrite, pode dar
origem a vários.
4
Caso 1
Homem de 19 anos de idade apresenta: Pirexia (38,4 ºC); Edema peri-orbitário;
Oligúria; Hipertensão ligeira; Hematúria; e Proteinúria ligeira (1,1 g/dia).
Os sinais e sintomas tiveram início súbito. Duas semanas antes, o doente teve uma
infecção respiratória, que foi tratada com antibiótico.
- Observe e descreva as figuras 1A, 1B, 1C, 1D e 1E.
• Nas figuras 1A, 1B: Hipercelularidade (infiltrado inflamatório – polimorfonucleares;
proliferação de células endoteliais e mesangiais). Obliteração de ansas capilares.
• Na figura 1C: está um neutrófilo no lúmen do vaso. Vêem depósitos de
imunocomplexos na membrana basal.
• Na figura 1D: depósito de imunocomplexos em localização sub-epitelial � depósitos
em dorso de camelo (“humps”) � surgem normalmente em glomerulonefrites pós-
infecciosas (geralmente estreptocócicas).
5
- Como designa a síndrome apresentada
por este doente?
Síndrome nefrítico agudo.
- Qual é o diagnóstico?
Glomerulonefrite proliferativa aguda
difusa pós-estreptocócica.
- Qual a evolução clínica mais provável e qual a menos provável?
Mais provável: recuperação imediata e total
Menos provável: lesões residuais (glomerulonefrite focal e segmentar)
glomerulonefrite progressiva rápida (� insuficiência renal)
glomerulonefrite crónica
Caso 2
Criança de 4 anos de idade, do género feminino, internada com: Edema generalizado;
Proteinúria marcada (3,8 g/dia); Hipoalbuminemia; Hiperlipidemia; e Lipidúria.
Seis dias antes do internamento, a criança teve uma infecção respiratória ligeira,
com duração de 3 dias. - Observe e descreva as figuras 2A, e 2B.
• Figura 2A: glomérulo de aparência normal.
• Figura 2B: achatamento, retracção e hipertrofia dos pedicelos – típico da doença
das lesões mínimas.
6
- Como designa a síndrome que este doente apresenta?
Síndrome nefrótico (1 - Proteinúria massiça, 2 - hipoalbuminuremia, 3 - Edema
generalizado – anasarca, 4 - hiperlipidemia e lipidúria)
- O que esperava observar no exame de imunofluorescência?
Nada (ausência de depósitos de imunoglobulinas ou componentes do S. Complemento).
- Qual é o seu diagnóstico?
Doença das lesões mínimas (nefrose lipóide é um termo mais antigo a evitar). É a
causa mais comum de doença glomerular na criança.
- Qual é o prognóstico mais provável?
Recuperação total (com terapêutica: corticosteróides).
Caso 3
Homem de 27 anos de idade apresenta episódios recidivantes de hematúria
macroscópica e proteinúria ligeira, de início súbito e com duração de 6 dias. Exame
físico: sem alterações. Sinais vitais: normais.
- Observe e descreva a figura 3A.
• Proliferação de células mesangiais.
• Espessamento da matriz extracelular.
- Qual é o diagnóstico (morfológico)?
Glomerulonefrite membranoproliferativa
7
- Em que doenças pode ocorrer esta glomerulonefrite?
Glomerulonefrite membranoproliferativa
Primária Secundária
Tipo I Tipo II Tipo I
SLE (+ frequente)
Infecção por VHB
Endocardite
Neoplasias malignas
Depósitos de
imunocomplexos
Doença dos depósitos
densos
A membrana basal
está muito densa Outras
É sempre uma doença primária renal isolada!
- Observe agora a figura 3B e faça o
diagnóstico.
Nefropatia por IgA (Doença de Berger).
- O que esperava encontrar no exame de
microscopia electrónica?
Que lesões glomerulares podem ainda ser observadas nesta doença?
• Glomerulonefrite proliferativa focal (a reparação desta lesão pode resultar em
glomerulosclerose focal segmentar)
• Glomerulonefrite crescêntica (muito raro)
• Mas os glomérulos podem parecer normais
Depósitos electrondensos no mesângio.
8
Caso 4
Uma senhora de 68 anos de idade é internada por síndrome nefrótica e insuficiência
renal rapidamente progressiva (creatinina 83 µm/l 6 meses antes, 480 µm/l na
admissão). Antecedentes: carcinoma da mama (diagnosticado 7 anos antes), com
metástases ósseas. Fez tratamento com pamidronato 2 meses antes do
internamento actual. Esteve também medicada com omeprazole. Observe as figuras
4A, 4B, e 4C.
- Espessamento da M. basal. - Atingimento heterogéneo do glomérulo.
- Material hialino a +. - Podócitos a +, com adesão à cápsula.
- Presença de linfócitos e monócitos
Atingimento heterogéneo do glomérulo.
Coloração pela prata. (Imagem pouco importante)
Fig 4B: Glomérulo pobre em ansas.
Porção com aspecto normal
Excesso de material amorfo - glomerulosclerose
Fig 4C: Colapso das ansas capilares.
Aspecto final de muitas doenças glomerulares: glomeruloesclerose
9
- Qual é o diagnóstico?
Glomerulosclerose focal e segmentar (atinge algumas porções de alguns glomérulos)
- O que espera observar nos exames de microscopia electrónica e de
imunofluorescência?
1. ME: perda e fusão dos podócitos (sinal de agressão epitelial)
2. Imunoflourescência: depósitos de IgM e C3.
- Qual é a etiologia provável?
Secundária ao pamidronato (neste caso) – é muito raro esta doença ter origem em
fármacos!
Situações em que a glomerulosclerose aparece mais frequentemente:
1. Associada a infecção por HIV, dependência de heroína, anemia falciforme e
obesidade mórbida.
2. Como consequência da cicatrização dos glomérulos (ex.: Nefropatia por IgA)
3. Resposta adaptativa por perda de tecido renal (ex.: ablação renal)
4. Formas hereditárias de síndrome nefrótico (mutação de genes codificadores
das proteínas do diafragma podocitário – nefrina, podocinα, α-actinina 4)
5. Idiopática
- Qual é a evolução mais provável?
Insuficiência renal terminal (neste caso).
É mais comum o desenvolvimento de insuficiência renal mas não de forma tão abrupta.
Geralmente são necessários 10-20 anos até ao doente necessitar de diálise ou transplante. (Após
o transplante o risco de recidiva é grande uma vez que os mecanismos que levaram à lesão
continuam presentes)
Secundária
Primária
10
Caso 5
Homem de 75 anos de idade é internado por insuficiência renal aguda (IRA):
18 dias antes do internamento No dia do internamento Dia 4 Dia
9
Azoto ureico
(mg/dl)
26
valores normais
71 105 119
Creatinina (mg/dl) 1,1 5,3 13 14,1
No exame físico, os sinais vitais eram normais. Não se observaram sinais de
desidratação (o que exclui IRA de causa pré-renal). Os exames imagiológicos
permitiram afastar IRA de causa pós-renal.
• Causa pré-renal (ex): choque, aporte sanguíneo insuficiente...
• Causa pós-renal (ex): cálculos renais � insuficiência renal de causa obstrutiva
- Concluiu-se que a causa de IRA se devia a doença renal intrínseca, que pode ser
dividida em 4 componentes. Quais são?
Vascular, tubular, glomerular e intersticial. Qualquer doença que atinja um ou mais
destes componentes pode originar insuficiência renal aguda (ex.: glomerulonefrites, necrose
tubular aguda, nefropatias agudas por fármacos / anestésicos, vasculites).
O doente foi submetido a uma biopsia renal.
- Observe e descreva as figuras seguintes (Fig. 5A e 5B).
Glomerulonefrite
crescêntica
Espessamento da matriz
Proliferação de células mesangiais
Glomerulonefrite membranoproliferativa
Presença de células inflamatórias
(neutrófilos)
Crescentes
11
- Qual é o diagnóstico?
Glomerulonefrite membranoproliferativa + Glomerulonefrite crescêntica
- Em que doenças pode observar este tipo de glomerulonefrite?
Glomerulonefrite crescêntica
Tipo I (anti-membrana basal) Tipo II (imunocomplexos) Tipo III (Pauci-Imune)
Idiopática Idiopática Idiopática
Síndrome de Goodpasture Infecciosa Associada a ANCAS
SLE Granulomatose de Wegener
Púrpura Henoch-Schölein Panarterite nodosa
Outras
- Observe agora a figura 5C. Que diagnóstico faz?
Glomerulonefrite crescêntica tipo I
(deposição de anticorpos anti-membrana
basal).
Dado que na história clínica não
figuram queixas pulmonares é pouco
provável que o diagnóstico seja Síndrome de
Goodpasture. Logo, admite-se que é uma
glomerulonefrite crescêntica tipo I
idiopática.
- Nesta doença pode coexistir envolvimento de outro(s) orgão(s)?
Caso se tratasse de Síndrome de Goodpasture o pulmão poderia estar envolvido.
12
Caso 6
Senhora de 42 anos de idade dirigiu-se a uma clínica para avaliação de hematúria
microscópica crónica. A hematúria microscópica fora detectada 14 anos antes,
durante um episódio de cistite.
• Exame físico: sem alterações;
• Ecografia renal: sem alterações;
• Sedimento urinário:
o 20 a 50 eritrócitos / cga (campo grande de ampliação);
o proteinúria 1+;
o exame microscópico: eritrócitos dismórficos, raros cilindros
eritrocitários (Fig. 6A e 6B);
• Pielografia: sem alterações;
• Hemograma, bioquímica, ureia, creatinina e glicose: normais;
• Exame citológico da urina: negativo para células malignas;
• Antecedentes familiares:
o Pai: morre aos 72 anos de idade, por AVC;
o Mãe: viva; tem diabetes mellitus;
o Irmão: morre aos 46 anos, em diálise, com insuficiência renal terminal
(insuficiência renal causada por abuso de analgésicos, utilizados no
tratamento de gota crónica);
o 2 irmãs: hematúria, função renal aparentemente preservada;
o 2 filhas: sem evidência de doença.
13
A hematúria microscópica é geralmente definida como a presença de mais de 1 a 3
eritrócitos por campo grande de ampliação, numa amostra de urina centrifugada. O
diagnóstico diferencial é amplo. A presença de eritrócitos dismórficos e cilindros
eritrocitários é sugestiva de lesão glomerular. - Porquê?
Porque a configuração cilíndrica é adquirida nos túbulos renais. A causa é sempre renal.
Eritrócitos ficam dismórficos na travessia pela membrana basal aquando da filtração.
- Quais os 3 grandes grupos de diagnóstico diferencial na hematúria de origem
glomerular?
Glomerulonefrites:
• Primárias
• Secundárias
• Hereditárias: Nefropatia de membrana basal fina, Síndrome de Alport, doença de
Fabry, Síndrome de “Nail-patella”
Foi realizada uma biopsia renal para diagnóstico e prognóstico, no sentido de
esclarecer a etiologia da doença.
- Observe e descreva as figuras seguintes (Fig. 6C, 6D e 6E).
Fig 6C: Discreta hipercelularidade
Fig 6D e 6E: Membrana basal fina e muito irregular
14
- Quais são os diagnósticos possíveis?
• Nefropatia de Membrana Fina
• Síndrome de Alport
- Que genes sequenciaria para avançar no esclarecimento da situação?
e
- Observe agora as figuras 6F e 6G. Qual o diagnóstico?
Nefropatia de membrana basal fina (também denominada Hematúria Familiar Benigna),
pois há uma redução na espessura da membrana basal detectada na imunoflourescência para a
cadeia α3 do colagénio IV)
COL4A3, COL4A4
(codificam as cadeias α3 e
α4 do Colagénio IV)
• Nefropatia de membrana basal fina
• Algumas formas de Síndrome de
Alport (não ligadas ao cromossoma X)
COL4A5
(codifica a cadeia α5
do Colagénio IV)
• Síndrome de Alport ligado ao
cromossoma X