DISERTASIdigilib.unhas.ac.id/uploaded_files/temporary/Digital...i DISERTASI PERANRESEPTOR NIKOTINIK...
Transcript of DISERTASIdigilib.unhas.ac.id/uploaded_files/temporary/Digital...i DISERTASI PERANRESEPTOR NIKOTINIK...
-
i
DISERTASI
PERANRESEPTOR NIKOTINIK ASETILKOLIN α1 SPINKTER ATAS ESOFAGUS PADA PATOMEKANISME
REFLUKSLARINGOFARINGEAL :KAJIAN TERHADAP RESEPTOR,
PEPSIN, DERAJAT KELUHAN DAN TEMUAN ENDOSKOPIK
EFFECT OF NICOTINIC ACETYLCHOLINE RECEPTOR α1 IN UPPER ESOPHAGEAL SPINCHTER ON LARYNGOPHARYNGEAL REFLUX :
STUDY ON RECEPTOR, PEPSIN, SYMPTOM GRADING AND
ENDOSCOPIC FINDING
M.AMSYAR AKIL
P0200306013
PROGRAM PASCA SARJANA UNIVERSITAS HASANUDDIN
MAKASSAR 2012
-
ii
ABSTRAK
M.AMSYAR AKIL. Peran Reseptor Nikotinik Asetilkolin subunit α1 Spinkter Atas Esofagus pada Patomekanisme Refluks Laringofaringeal : Kajian terhadap Reseptor, Pepsin, Derajat Keluhan dan Temuan Endoskopi (dibimbing oleh Syarifuddin Wahid, Abdul Qadar Punagi dan Agussalim Bukhari)
Refluks isi lambung ke rongga laring-faring diduga disebabkan oleh hipotoni SAE. Materi refluks, berupa asam-pepsin dapat menimbulkan jejas dan keluhan RLF. Berkurangnya kemampuan kontraksi SAE dapat disebabkan oleh kelemahan otot-otot SAE yang banyak dipengaruhi oleh faktor umur, jenis kelamin, penyakit neuromuskular baik yang didapat maupun diturunkan.Kontraksi otot-otot SAE terjadi akibat adanya aksi potensial yang dicetuskan oleh ikatan antara neurotransmiter asetilkolin pada reseptor nikotinik asetilkolin subunit α1 (nACh α1). Diduga refluks isi lambung berhubungan dengan hipotoni SAE akibat berkurangnya reseptor nACh α1
Penelitianpotong lintang yang dilakukan di RS. Dr. Wahidin Sudirohusodo dan RS. Ibnu Sina di Makassar terhadap 57 penderita yang dibagi atas kelompok RLF dan non-RLF berdasarkan penilaian terhadap RSI, RFS dan pepsin. Biopsi SAE dilakukan untuk mengidentifikasi reseptor nACh α1 . Pemeriksaan ELISA digunakan untuk menilai kadar si pepsin dan reseptor nACh α1. Data dianalisis dengan menggunakan analisis statistik melalui uji distribusi frekuensi dan uji korelasi
Ekspresi reseptor nACh α1 yang rendah merupakan faktor risiko terjadinya RLF pada kelompok umur ≤ 45 tahun (OR=4,0; 95% IK=0,39-41,23).Pada RLF kelompok umur ≤ 45 tahun terdapat hubungan antara ekspresi reseptor nACh α1 dengan kadar pepsin, nilai RSI dan RFS (p < 0,005). Kadar pepsin penderita RLF kelompok umur ≤ 45 tahun berhubungan nilai RSI dan RFS (p
-
iii
ABSTRACT
M.AMSYAR AKIL. The Role of Nicotinic Acetylcholine Receptor α1
Subunit in Upper Esophageal Spinchter on Laringopharyngeal Reflux
Pathomechanism : Studies on Receptor, Pepsin, Complaints of Degree
and Endoscopic Findings (supervised by Syarifuddin Wahid, Abdul
Qadar Punagi and Agussalim Bukhari)
Reflux of gastric contents into the larynx-pharynx cavity caused by
hypotoni of UES. Acid-pepsin as a material reflux give will give symptoms
and signs of LPR. Reduced ability of UES contraction could be caused by
weakness of the muscles of UES, which influenced by multiple factors
such as age, gender, neuromuscular disease either acquired or genetic .
Contraction of UES muscle induced by potential action when the
neurotransmitter acetylcholine bound to the nicotinic acetylcholine receptor
α1 subunit (nAChR α1). Presumably,reflux of gastric contentsassociated
with hypotoni of UES due to reduced of nAChR α1
Cross sectional study was performed at Dr.Wahidin
Sudirohusodoho and Ibnu Sina hospital in Makassar. Fifty-seven patients
were divided into a reflux group and non-reflux group based on the RSI ,
RFS and pepsin . Biopsy of upper esophageal spinchter was performed on
both of group to identification of nAChR α1. Enzym linked immunosorbent
assay was used to measure the pepsin and nAChR α1 concentration.
Data were analyzed by using statistical analysis through correlation test
followed by a linear regression test.
Low expression of nACh α1 receptor is risk factors for the
occurrence of RLF in the age group ≤ 45 years (OR = 4.0, 95% CI = 0.39
to 41.23). On LPR group,there is relationship betweenlow expression of
nACh α1 receptor with level of pepsin, scoring RFSand RSI (p
-
iv
DAFTAR ISI
halaman
HALAMAN JUDUL …………………………………………….. i
HALAMAN PENGESAHAN ii
ABSTRAK iii
ABSTRACT iv
DAFTAR ISI ………………………………………………. v
DAFTAR GAMBAR………………………………………………. vii
DAFTAR TABEL………………………………………….. viii
DAFTAR GRAFIK ix
DAFTAR SINGKATAN……………………………………… x
I. PENDAHULUAN
A. Latar Belakang……………………………………….. 1
B. Rumusan Masalah…………………………………… 6
C. Tujuan Penelitian…………………………………….. 7
D. Manfaat Penelitian 8
II. TINJAUAN PUSTAKA
A. Definisi………………………………………………… 9
B. Profil Refluks Laringofaringeal …………….. 9
C. Mekanisme Refluks Gastroesofageal 15
D. Mekanisme Regurgitasi Esofago-faringeal . 21
E. Spinkter Atas Esofagus (SAE)…………………… 24
F. Reseptor Nikotinik Asetilkolin …………………. 36
G. Kontraksi Otot Skelet 42
H. Kelainan pada Reseptor nACh tipe Muskular 45
I. Anatomi Esofagus 50
-
v
III. KERANGKA TEORI DAN KERANGKA KONSEP
A. Kerangka Teori………………………………………. 57
B. Kerangka Konsep………………………………… 58
C. Hipotesis Penelitian………………………………… 59
IV. METODE PENELITIAN
A. Jenis dan Desain Penelitian……………………….. 60
B. Tempat dan Waktu Penelitian……………………….. 60
C. Populasi dan Sampel Penelitian 60
D. Perkiraan Besar Sampel………………………… 62
E. Kriteria Subyek Penelitian…………………………... 62
F. Ijin Penelitan… …………………………………… 63
G. Bahan dan Cara Penelitian……………………….. 63
H. Definisi Operasional dan Kriteria Obyektif ……. 72
I. Analisis Data………………………………………… 75
J. Alur Penelitian……………………………………… 76
V. HASIL
A. Karakteristik Umum Sampel…………………….. 77
B. Hubungan Antar Variabel………………………... 79
VI. PEMBAHASAN……………………………………………… 86
VII. PENUTUP
A. Ringkasan 94
B. Kesimpulan……………………………………….. 95
C. Saran……..……………………………………….. 95
DAFTAR PUSTAKA………………….………………………… 97
LAMPIRAN ………………………………….…………….. 107
-
vi
DAFTAR GAMBAR
nomor halaman
1. Anatomi otot-otot pembuka dan penutup SAE 28
2. Susunan dasar reseptor nikotinik asetilkolinα1 39
3. Mekanisme pembukaan saluran ion 41
4. Proses terjadinya kontraksi otot 44
5. Topografi esofagus 55
-
vii
DAFTAR TABEL
nomor halaman
1. Reflux Symptom Index (RSI) 14
2. Reflux Finding Score (RFS) 15
3. Karakteristik sampel penderita RLF dan non-RLF 79
4. Deskriptif variabel penelitian 79
5. Hubungan antara rendahnya ekspresi reseptor nACh α1 dengan
kejadian RLF 80
6. Hubungan antara jenis kelamin dengan ekspresi reseptor nACh α1, kadar pepsin, RSI dan RFS 81 7. Hubungan antara umur dengan ekspresi reseptor nACh α1, kadar
pepsin, RSI dan
82
8. Hubungan ekspresi reseptor nACh α1 dengan kejadian RLF berdasarkan kelompok 83 9. Hubungan antara ekspresif reseptor nACh α1 dengan kadar pepsin, RFS dan RSI menurut kelompok umur penderita RLF 84
10. Hubungan antara kadar pepsin saliva dengan RFS dan RSI menurut kelompok umur pada penderita RLF 85
-
viii
DAFTAR GRAFIK
nomor halaman
1. Perubahan ekspresi reseptor nACh α1 berdasarkan umur 82
-
ix
DAFTAR ARTI LAMBANG DAN SINGKATAN
Lambang/singkatan Arti dan keterangan
Ach : Acetylcholine
ADP : Adenosin diphosphate
ATP : Adenosin triphosphate
ATPase : Adenosin triphosphatase
CA III : Carbonic Anhidrase III
cAMP : cyclic Adenosin monophosphate
CAgA+ : capsid antigen A+
CGRP : Calcitonin gene-related peptide
CP : Cricopharyngeus
ELISA : Enzyme-Linked Immunosorbent Assay
EMG : Electromyography
EPP : End Plate Potential
GPN : Glossopharyngeus nerve
HRP-avidin : Horseradish Peroxidase-avidin
H.pylori : Helicobacter pylori
IPC : Inferior pharyngeal contrictor nerve
LBS : Ligand Binding Site
LPR : Laryngopharyngeal reflux
mABs : monoclonal antibodies
MG : Myasthenia gravis
MIR : Main Immunogenic Region
MRI : Magnetic resonance imaging
MuSK : Muscle-specific tyrosine kinase
NAChR : Nicotinic acetylcholine receptor
NMJ : Neuromuscular junction
PEN : Pharyngoesophageal nerve
PET : Positron emission tomography
Pi : inorganic Phosphate
PPI : Proton Pump Inhibitor
PRGE : Penyakit refluks gastroesofageal
RFS : Reflux finding score
RGE : Refluks gastroesofageal
-
x
RLN : Reccurens laryngeal nerve
RLF : Refluks laringofaringeal
RSI : Reflux symptom index
SAE : Spinkter atas esofagus
SBE : Spinkter bawah esofagus
SMK : Sindroma Miastenik Kongenital
SLN : Superior laryngeal nerve
SSP : Susunan saraf pusat
TLESr : Transient Lower Esophagus Spinchter
relaxation
TM : Transmembran
TMB : Tetramethylbenzidine
VIP : Vasoactive intestinal polypeptide
ZTTEA : Zona tekanan tinggi esophagus bagian
atas
-
1
BAB I
PENDAHULUAN
A. Latar Belakang Masalah
Refluks laringofaringeal (RLF) adalah aliran balik asam lambung ke
daerah laringofaring, dengan karakteristik gejala suara serak, throat
clearing, sekret di belakang hidung, kesulitan dalam proses menelan,
batuk setelah makan/berbaring, tersedak, batuk kronik, dan perasaan
mengganjal di tenggorok.Keadaan ini diduga sebagai salah satu
penyebab timbulnya penyakit-penyakit pada laring, termasuk refluks
laringitis, stenosis subglottik, karsinoma laring, ulkus/granuloma
kontak,nodul pita suara dan fiksasi arytenoid (Wang
dkk.,2010;Belafskydkk.,2001). Beberapa istilah yang sering digunakan
untuk menggambarkan kelompok keluhan dan tanda penyakit ini ialah
penyakit refluks supraesofageal, penyakit refluks laringitis, dan komplikasi
ekstaresofageal penyakit refluks gastresofageal (PRGE).
Diperkirakan 4-10% penderita yang dirujuk ke dokter spesialis THT
mempunyai keluhan yang berhubungan dengan RLF(Christian dan
Peter,2008). Beberapa penelitian melaporkan sekitar 50-80% penderita
asma, 10-20% batuk kronis, 25-50% dengan sensasi globus dan hampir
80% penderita dengan suara serak mempunyai hubungan dengan RLF
(Koufmandkk., 1996;Hawkins, 1997;Hopkinsdkk.,2005). Berdasarkan
penelitian dengan menggunakan pH probe yang dikonfirmasi dengan
-
2
kasus-kasus RLF, Belafsky dkk (2002) mengembangkan suatu sistem
skoring yang dinamakan Reflux Symptom Index (RSI), skoring ini dapat
membantu klinisi dalam menilai berat ringannya penyakit sebelum dan
sesudah terapi. Nilai RSI lebih besar dari 13 dianggap abnormal. Selain
RSI, Belafsky dkk.(2001) juga telah mengembangkan Reflux Finding
Score (RFS) untuk menilai berat ringannya gambaran klinis kelainan laring
berdasarkan pemeriksaan laringoskopi fiberoptik. Skor maksimum dari
RFS adalah 26 dan bila skor 7 atau lebih dapat didiagnosa sebagai RLF
(Belafsky dkk., 2001;Ford, 2005).
Pepsin telah lama diketahui sebagai penyebab timbulnya keluhan-
keluhan yang berkaitan dengan refluks,oleh karena pepsin tidak disintesis
oleh tipe sel apapun dalam saluran napas, maka adanya pepsin pada
saluran nafas merupakan bukti nyata bahwa pepsin tersebut berasal dari
refluks isi lambung ke laringofaring, oleh karena itu pengukuran pepsin
pada saliva dan sekret saluran nafas dapat menjadi petanda diagnostik
yang sensitif pada RLF. Beberapa penelitian memperlihatkan bahwa
mukosa laring lebih sensitif pada pemaparan asam-pepsin dibandingkan
mukosa esofagus oleh karena mukosa laringfaring tidak mempunyai
barrier pertahanan yang sama dengan mukosa esofagus yang memang
dipersiapkan untuk mengantisipasi adanya asam-pepsin (Koufman, 1991).
Terapi supresi asam dengan pemberian Proton Pump Inhibitor (PPI)
sebagai terapi pilihan, masih diperdebatkan oleh karena efektivitas
penggunaan obat ini dari satu penelitian ke penelitian lainnya
-
3
menunjukkan hasil yang berbeda-beda. Beberapa penelitian secara
statistik memperlihatkan perbaikan terhadap keluhan dan kelainan laring
setelah pemberian PPI selama 6-24 minggu.(Ulualp dkk,2001;Delgadio
dkk,2003; Park dkk, 2005;Siupsinskiene dkk., 2007). Penelitian prospektif
dengan skala besar terhadap 145 pasien dengan membandingkan efek
pemberian esomeprazole selama 16 minggu dengan plasebo
menunjukkan resolusi keluhan primer RLF hanya 14,7% dibandingkan
dengan kelompok plasebo sebesar 16% (Vaezi dkk., 2006;Gatta dkk.,
2007). Penelitian-penelitian ini juga menunjukkkan kegagalan PPI yang
disebabkan oleh timbulnya fenomena rebound acid hypersecretion setelah
penghentian PPI (Wo dkk., 2006). Faktor lain kegagalan PPI sebagai
terapi supresi asam yaitu tidak memberikan respon terhadap kandungan
refluks selain pepsin seperti asam lemah yang berasal dari asam empedu
yang turut berperan dalam timbulnya keluhan RLF (Mainie dkk., 2006).
Selain itu pula PPI tidak mengurangi episode refluks yang terjadi tetapi
hanya mengubah kondisi keasaman refluks menjadi tidak asam atau
sedikit asam (Tamhankar dkk., 2004). belum memuaskan
Sejak akhir tahun 1960, refluks asam dan pepsin gastroesofageal
diduga terlibat dalam patogenesis terjadinya gangguan ekstraesofageal.
Meskipun hubungan sebab akibat terjadinya telah diperkuat oleh
beberapa penelitian,namun fakta-fakta yang mendasari terjadinya RLF
masih tetap berkembang.(Cherry J., Margulies SI. 1968). Refluks asam
dan pepsin bisa mencapai rongga laringofaringeal oleh karena kelemahan
-
4
otot SAE yang tidak dapat mempertahankan kontraksi pada waktu
episode refluks gastroesofageal. Teori lain yang menjelaskan terjadinya
mekanisme regurgitasi pada RLF adalah akibat pajanan asam pada distal
esofagus akan merangsang kemoreseptor pada mukosa esofagus dan
memicu aktivasi refleks vagus yang menyebabkan terjadinya spasme
bronkus, batuk, sering meludah, sehingga terjadi inflamasi pada laring dan
faring. (Ford, 2005).
Satu-satunya neurotransmiter utama yang ditemukan pada otot-otot
yang membuka maupun menutup SAE adalah asetilkolin yang bekerja
melalui reseptor nikotinik asetilkolin (Tadaki dkk.,1995). Reseptor nikotinik
asetilkolin (nACh) adalah reseptor kolinergik yang membentuk ligand-gate
ion channel pada serabut otot. Reseptor ini bekerja akibat adanya ikatan
dengan neurotransmiter asetilkolin. Reseptor nACh banyak ditemukan
pada sistem saraf dan otot dan merupakan reseptor ionotropik yang
terbaik untuk dikaji. Stimulasi reseptor nACh yang terdapat pada
neuromuscular junction otot somatik dapat menyebabkan kontraksi otot.
Berdasarkan tempat ekspresinya reseptor nikotinik asetilkolin terbagi atas
dua subtipe yaitu tipe neuronal dan muskular. Otot-otot SAE merupakan
jenis otot skelet/rangka yang diperantarai oleh reseptor nikotinik asetilkolin
tipe muskularis yang terdiri dari subunit α1, β1, δ, ε/γ. Subunit α1
dikatakan sebagai bagian yang prinsipil pada reseptor muskularis nikotinik
asetilkolin sebab tempat terikatnya neurotransmiter asetilkolin dengan
reseptor (binding pocket) berada pada subunit ini yaitu diantara subunit
-
5
α1/δ dan α1/γ. Aktivasi reseptor oleh asetilkolin menyebabkan terjadinya
influks Na sehingga terjadi depolarisasi dari sel membran otot.
Depolarisasi menyebabkan terjadinya aksi potensial sepanjang membran
post sinaptik sehingga terjadi interaksi antara aktin-miosin yang
menimbulkan kontraksi otot. PKelainan yang terjadi pada kualitas dan
kuantitas reseptor muskular nikotinik asetilkolin reseptor akan
menyebabkan terjadinya gangguan pada otot.(Kalamida D dkk.,2007)
Penelitian pada reseptor nACh tipe muskular pada saat ini terbatas
pada kelainan-kelainan neuromuskular yang biasanya merupakan
penyakit turunan atau dapatan, yang dapat menyebabkan gangguan
transmisi neuromuskular dan kelemahan otot. Penyakit autoimun
Miastenia Gravis (MG) merupakan penyakit yang paling umum dan
biasanya disebabkan oleh adanya autoantibodi pada reseptor nACh
sedangkan yang bersifat turunan seperti Sindroma Miastenik Kongenital
(SMK) jarang ditemukan dan biasanya bersama-sama dengan kelainan
berat yang mempengaruhi pelepasan ACh, aktivitas asetilkolinesterase,
fungsi dan jumlah reseptor nACh (Conti-Fine BM dkk.,2006; Vincent A
dkk.,2001; Engel AG dkk.,2005)
Dari fakta-fakta yang telah dipaparkan diatas dan sejauh
penelusuran kepustakaan hingga saat ini peneliti belum menemukan
publikasi hasil penelitian atau data mengenai kajian reseptor nikotinik
asetilkolin α1 pada SAE yang berhubungan dengan RLF. Peneliti
menduga bahwa kelemahan kontraksi SAE berhubungan dengan
-
6
berkurangnya ekspresi reseptor nikotinik asetilkolin α1 sehingga terjadi
refluks isi lambung ke ruang laring-faring. Apakah berkurangnya ekspresi
reseptor nikotinik asetilkolin α1 spinkter atas esofagus berperan pada
patomekanisme refluks laringofaringeal, oleh sebab itu peneliti tertarik
untuk membuktikan hipotesis ini.
B. Rumusan Masalah
Berdasarkan uraian pada latar belakang masalah diatas, maka
masalah penelitian dapat dirumuskan sebagai berikut :
Apakah reseptor nACh berperan pada patomekanisme terjadinya
RLF dan bagaimana hubungannya dengan kadar pepsin, derajat keluhan
dan banyaknya kelainan yang ditemukan pada laring ?
Dari rumusan masalah tersebut dapat diuraikan menjadi beberapa
pertanyaan sebagai berikut :
a. Apakah ekspresi reseptor nikotinik asetilkolin α1 spinkter atas
esofagus yang rendah merupakan faktor risiko terjadinya RLF ?
b. Apakah ekspresi reseptor nikotinik asetilkolin α1 spinkter atas
esofagus yang rendah berhubungan dengan nilai RFS (skoring
temuan endoskopik) penderita RLF ?
c. Apakah ekspresi reseptor nikotinik asetilkolin α1 spinkter atas
esofagus yang rendah berhubungan dengan nilai RSI (skoring
keluhan) penderita RLF ?
-
7
d. Apakah ekspresi reseptor nikotinik asetilkolin α1 spinkter atas
esofagus yang rendah berhubungan dengan kadar pepsin di
saliva penderita RLF ?
e. Apakah kadar pepsin saliva berhubungan dengan nilai RFS
(skoring temuan endoskopik) penderita RLF ?
f. Apakah kadar pepsin saliva berhubungan dengan nilai RSI
(skoring keluhan) penderita RLF ?
C. Tujuan Penelitian
1. Tujuan Umum
Penelitian ini bertujuan untuk mengetahui peranan reseptor
nikotinik asetilkolin α1 spinkter atas esofagus dalam
patomekanisme terjadinya RLF dan hubungannya dengan kadar
pepsin, derajat keluhan dan banyaknya kelainan laring yang
ditemukan .
2. Tujuan Khusus
a. Diketahuinya hubungan antara rendahnya ekspresi reseptor
nikotinik asetilkolin α1 pada spinkter atas esofagus dengan
tingginya risiko terjadinya refluks
b. Diketahuinya hubungan antara rendahnya ekspresi reseptor
nikotinik asetilkolin α1 pada spinkter atas esofagus dengan
nilai RFS (skoring temuan endoskopik) penderita RLF
-
8
c. Diketahuinya hubungan antara rendahnya ekspresi reseptor
nikotinik asetilkolin α1 pada spinkter atas esofagus dengan nilai
RSI (skoring keluhan) penderita RLF
d. Diketahuinya hubungan antara rendahnya ekspresi reseptor
nikotinik asetilkolin α1 pada spinkter atas esofagus dengan
kadar pepsin di saliva penderita RLF
e. Diketahuinya hubungan antara tingginya kadar pepsin saliva
dengan nilai RFS (skoring temuan endoskopik) penderita RLF
f. Diketahuinya hubungan antara tingginya kadar pepsin saliva
dengan nilai RSI (skoring keluhan) penderita RLF
D. Manfaat Penelitian
Manfaat yang diharapan dari penelitian ini adalah :
a. Memberikan informasi dan pemahaman mengenai peran reseptor
nikotinik asetilkolin α1 pada SAE dalam patomekanisme terjadinya
RLF.
b. Menemukan strategi baru dalam pengembangan model
penatalaksanaan penyakit RLF yang lebih komprehensif dengan
target pada reseptor nAChα1
c. Sebagai langkah awal untuk pengembangan penelitian penemuan
obat-obatan yang efektif dan efisien dalam menangani penderita
RLF.
-
9
BAB II
TINJAUAN PUSTAKA
A. Definisi
Terminologi refluks berasal dari bahasa latin yaitu re (balik) dan
fluere (mengalir) yang berarti aliran balik. Terminologi refluks
gastroesofageal (RGE) berarti aliran balik isi lambung ke dalam esofagus.
RGE merupakan suatu proses fisiologis dan dapat terjadi sampai 50
episode perhari, timbul hampir setiap selesai makan dan dianggap suatu
proses normal. Penyakit Refluks Gastroesofageal (PRGE) adalah suatu
terminologi klinis yang berarti RGE yang berlebihan dan menyebabkan
kerusakan jaringan (esofagitis) dan/atau menimbulkan gejala klinis berupa
rasa terbakar di dada (heartburn) (Kaszuba, 2004;Murray, 2008;Handa,
2005). Refluks laringofaringeal (RLF) atau laryngopharyngeal reflux (LPR)
adalah aliran balik isi lambung ke rongga laring-faring yang menimbulkan
jejas pada mukosa laring-faring dan saluran napas bagian atas. Keluhan
fungsional dan struktural laring-faring akibat RLF adalah : suara serak,
sensasi globus, sekret di belakang hidung, batuk kronik, mendehem, sulit
menelan, halitosis, rinosinusitis kronik, laringomalasia, stenosis laring dan
karsinoma laring.(Ford, 2005;Postma, 2002;Kaszuba, 2004)
B. Profil Refluks Laringofaringeal
Koufman (2002), pertama kali memperkenalkan istilah Refluks
Laringofaringeal dan menegaskan adanya perbedaan antara RLF dengan
-
10
PRGE berdasarkan penelitian berseri terhadap 899 penderita dengan
keluhan laring. Sebanyak 87% penderita didiagnosis sebagai RLF
sedangkan 3% sebagai PRGE. Selain itu, hanya 20% penderita dengan
keluhan rasa terbakar didada yang didiagnosis RLF sebaliknya 83%
didiagnosis sebagai PRGE.(Koufman, 2002;Ford, 2005)
Pada traktus aerodigestif terdapat 4 barier fisiologis yang
melindungi traktus aerodigestif bagian atas dari refluks asam yaitu spinkter
bawah esofagus (SBE), fungsi motorik esofagus yang berperan dalam
pembersihan asam(esophageal acid clearance), ketahanan mukosa
esofagus (esophageal mucosal tissue resistance) dan spinkter atas
esofagus (SAE). PRGE terjadi bila pertahanan fisiologis tersebut
terganggu sehingga terjadi peningkatan frekuensi refluks dengan waktu
paparan asam (pH < 4) melebihi 5 % selama periode 24 jam yang diukur
dengan alat pemantau pH intraesofagus, (Kaszuba,
2004;Murray,2008;Handa,2005).
RLF umumnya terjadi pada posisi tegak (upright reflux), sedangkan
RGE pada posisi baring (nocturnal reflux). Refluks asam-pepsin dari
lambung ke dalam esofagus terjadi sampai 50 kali dalam sehari masih
dianggap normal sebaliknya refluks yang terjadi sampai 3 kali perminggu
pada laring sudah dapat melukai mukosa laring. Pada penderita PRGE,
keluhan dan gejala klinik terjadi setelah terpapar bahan – bahan refluksat
dalam jangka waktu lama, sedangkan pada RLF tidak membutuhkan
waktu yang lama. Mukosa pada struktur laringofaringeal lebih sensitif
-
11
terhadap asam dan enzim pencernaan dibandingkan mukosa esofagus,
walaupunrefluks yang terjadi dalam jumlah kecil, sudah dapat
menimbulkan kerusakan dan iritasi yang signifikan, sehingga pasien
dengan RLF sering mengeluhkan gangguan laring dibanding heartburn
atau gejala regurgitasi. (Koufman,1991;Ford, 2005)
Pada PRGE selain gangguan motilitas dan perpanjangan klirens
esofagus, juga terjadi gangguan pada spinkter bawah esofagus. Pada
RLF, seringkali didapatkan motilitas esofagus yang normal dan kelainan
utamanya terletak di spinkter atas esofagus.(Koufman, 1991;Postma
2000).Perbedaan RLF dengan PRGEjuga pada mekanisme perlindungan
mukosa terhadap pajanan asam-pepsin. Pada esofagus, ion bikarbonat
yang dihasilkan secara aktif akan dipompa keluar sel melalui saluran
anion ke ruang ekstraseluler yang kemudian menetralkan ion H + dan
menyebabkan peningkatan pH ekstraseluler. Mekanisme pertahanan
mukosa laring terhadap refluks diperantarai oleh enzim carbonic
anhidrase III (CAIII) yang terdapat pada mukosa bagian posterior laring.
Enzim ini mengkatalis karbon dioksida untuk menghasilkan bikarbonat
yang diperlukan untuk menetralisir asam refluks. CA III juga berperan
penting dalam mengendalikan pH internal dengan cara menetralkan
proton intrasel . Ekspresi Isoenzim ini sangat tinggi pada epitel laring
normal tetapi pada RLF sekitar 64% isoenzim ini tidak terekspresi.
Ekspresi isoenzim ini jugameningkat pada mukosa esofagus sebagai
respon terhadap refluksat sedangkan pada laring terjadi deplesi CA III
-
12
pada paparan kronik refluksat (Ford, 2005;Halum dkk.,2005;Johnston
N,dkk.2007).
Diagnosis RLFsulit ditegakkan oleh karena setiap gejala iritasi
kronis pita suara dapat disebabkan oleh faktor-faktor sebagai berikut :
merokok, pengunaan suara yang berlebihan, alkohol, infeksi dan alergi.
Riwayat penyakit penderita seringkali tidak cukup untuk menentukan
apakah gejala yang timbul berhubungan dengan RLF . Banyak keluhan
penderita yang dicurigai sebagai komplikasi ekstraesofageal PRGE tidak
mempunyai keluhan esofageal. Survei internasional yang dilakukan oleh
American Bronchoesophagological Association menemukan bahwa
keluhan yang paling umum pada RLF adalah mendehem (throat clearing)
(98%), batuk persisten (97%), globus faringeus (95%) dan suara serak (
95%) (Book,dkk 2002)
Meskipun pengawasan pH 24 jam dengan probe ganda masih
merupakan pemeriksaan baku emas untuk RLF tetapi masih sangat jauh
dari pemeriksaan ideal yang diharapkan oleh karena sensitivitas pH metri
yang rendah dan hasil negatif palsu sekitar 50-80%, tidak semua orang
nyaman dengan pemeriksaan tersebut, alatnya masih terbatas, relatif
mahal, sehingga masih dibutuhkan peralatan yang lebih sensitif, non-
invasif dan tidak terlalu mahal untuk pemeriksaan RLF.
(Vaezydkk.,2003;Koufmandkk., 1991;Postma,2000),
The American Academy of Otolaryngology-Head and Neck Surgery
position statement on LPR menyatakan bahwa diagnosis RLF dapat
-
13
ditegakkan secara empiris berdasarkan gejala dan pemeriksaan laring
(Koufman dkk., 2002). Belafsky,dkk (2002) mengembangkan suatu
skoring yang dinamakan Reflux Symptom Index (RSI) / Indeks Gejala
Refluks untuk membantu klinisian dalam mendiagnosis RLF. Pada skoring
ini penderita disuruh menggunakan skala 0-5 untuk menggambarkan berat
ringannya gejala-gejala yang meliputi : suara serak, mendehem,lendir di
belakang hidung,sulit menelan, batuk sehabis makan/berbaring, kesulitan
bernapas atau tersedak, batuk yang mengganggu, perasaan mengganjal
di tenggorok, dan rasa panas didada. RSI pada penderita RLF yang tidak
diterapi, secara signifikan meningkat dibandingkan dengan kontrol (21,2
vs 11,6; P 13 (Belafsky dkk., 2002;Hopkin dkk.,2005).
Tanda-tanda tidak khas dari iritasi atau inflamasi laring seringkali
terlihat pada pemeriksaan laringoskopi. Meskipun tidak patognomonis,
beberapa gejala seperti penebalan, kemerahan dan edema yang
terkonsentrasi pada bagian posterior laring perlu dicurigai sebagai RLF
(Yitallo dkk.,2001).
Granuloma kontak yang dikonfirmasi dengan monitoring pH
ditemukan sebanyak 65%-74% pada penderita RLF. Kekerapan adanya
pseudosulkus (edema subglotik) dilaporkan hampir sebesar 90% pada
penderita RLF. Meskipun sensitifitas dan spesifisitas pseudosulkus pada
-
14
penderita RLF sebesar 70%-77%, tetapi dapat digunakan untuk
mendiagnosis RLF.(Ford, 2005)
Tabel 1. Reflux Symptom Index(RSI)
Dalam 1 bulan terakhir
0 = tidak ada keluhan
5 = keluhan berat
1. Apakah suara anda serak atau mengalami problem dengansuara ?
0 1 2 3 4 5
2. Apakah anda sering berdehem untuk mengeluarkan lendir di tenggorokan?
0 1 2 3 4 5
3. Apakah anda merasa banyak lendir di tenggorokan ? 0 1 2 3 4 5
4. Apakah anda kesulitan menelan makanan padat, cair atau pil obat ?
0 1 2 3 4 5
5. Apakah anda terbatuk setelah makan atau saat berbaring ? 0 1 2 3 4 5
6. Apakah anda merasa sulit bernapas atau mengalami episode tersedak?
0 1 2 3 4 5
7. Apakah anda mengalami batuk lama ? 0 1 2 3 4 5
8. Apakah anda merasa ada yang mengganjal di tenggorokan ? 0 1 2 3 4 5
9. Apakah anda mengalami nyeri dada, rasa terbakar atau rasa asam di tenggorokan?
0 1 2 3 4 5
*Belafsky dkk., 2002
Oleh karena tidak adanya tanda-tanda patognomonis RLF, Belafsky
dkk,(2001)mengembangkan suatu skoring berdasarkan hasil temuan
laringoskopi yang dapat digunakan untuk menilai dan memantau
keberhasilan pengobatan pada RLF. Skoring ini dinamakan Reflux Finding
Score (RFS) / Skor Temuan Refluks yang terdiri dari 8 gejala klinis laring
yaitu : edema subglottik, obliterasi ventrikular, eritema/hiperemis, edema
pita suara, edema laring difus, hipertrofi komisura posterior dan penebalan
endolaring. Dikatakan sebagai RLF bila nilai RFS ≥ 7 (Belafsky dkk.,2001)
-
15
Tabel 2. Reflux Finding Score (RFS)
*Belafsky dkk., 2001
C. Mekanisme Refluks Gastroesofageal
Penyakit refluks gastroesofageal (PRGE) adalah penyakit umum
yang dapat mengenai setiap segmen populasi. Secara tradisional
pengobatannya lebih banyak ditujukan pada asam lambung sebagai faktor
penyebab. Pada dasarnya terdapat banyak faktor yang berperan pada
mekanisme terjadinya RGE dan jejas pada mukosa. Pada keadaan normal
Temuan Skor
Edema subglottik 0 = tidak ada
2 = ada
Obliterasi ventrikular 0 = tidak ada
2 = partial
4 = komplit
Erytema/hiperemis 0= tidak ada
2= hanya arytenoid
4= difus
Edema pita suara 0= tidak ada
1= ringan
2= sedang
3= berat
4= polipoid
Edema laring menyeluruh 0= tidak ada
1= ringan
2= sedang
3= berat
4= obstruktif
Hipertrofi kommisura posterior 0= tidak ada
1= ringan
2= sedang
3= berat
Mukus endolaring 0= tidak ada
2=ada
Granuloma /jaringan granulasi
Pada laring
0= tidak ada
2=ada
-
16
terdapat keseimbangan antara mekanisme agresif dan defensif. Bila
keseimbangan ini terganggu, dapat menimbulkan PRGE.
1. Faktor gastroduodenal
a. Kandungan lambung
Mukosa lambung memiliki dua tipe kelenjar tubuler yaitu kelenjar
gastrik dan kelenjar pilorik. Kelenjar gastrik memiliki tiga jenis sel yaitu :
mucous neck cell yang menghasilkan mukus, sel peptik (chief) yang
mensekresi sejumlah besar pepsinogen, dan sel parietal yang mensekresi
asam klorida dan faktor intrinsik. Fakta-fakta klinis dan studi eksperimental
memberikan bukti kuat peranan pespin dan asam dalam terjadinya PRGE.
Asam sendiri hanya dapat menimbulkan jejas pada mukosa pada pH
sangat rendah (pH 1-2). Dengan kata lain kombinasi asam dengan pepsin
meskipun dengan kadar pepsin yang kecil dapat menyebabkan jejas yang
cukup berat. Asam dapat merusak sel oleh karena kandungan ion
hidrogennya dapat menimbulkan gangguan regulasi volume sel yang
berakibat timbulnya edema sampai nekrosis sedangkan pepsin pada
suasana asam (pH
-
17
Pepsin merupakan suatu acidic protease. Saat pertama kali
diproduksi, pepsinogen tidak memiliki aktivitas digestif. Saat kontak
dengan asam klorida yang disekresi oleh sel parietal lambung,
pepsinogen menjadi pepsin yang aktif dalam mencerna protein.Pada
saluran pencernaan terdapat enzim lain yang juga berfungsi mencerna
protein (proteolytic enzyme) yaitu chymotripsin dan trypsin. Selama proses
pencernaan berlangsung, enzim-enzim ini mencerna protein menjadi
komponen-komponen yang dapat diabsorpsi tubuh seperti peptida dan
asam-asam amino. Dibutuhkan pepsin aktif untuk menimbulkan jejas pada
mukosa laring-faring. Aktivitas maksimum pepsin terjadi pada pH 2.0 dan
inaktif pada pH 6,5 atau lebih tinggi. Meskipun pepsin inaktif pada pH
tersebut, tetapi tetap stabil sampai pH 8.0 dan kembali reaktif bila terjadi
penurunan pH. Pepsin tetap stabil selama kurang lebih 24 jam pada pH
7.0 (Johnston N dkk.,2007).
b. Kandungan duodenum
Asam empedu dan enzim pankreas dapat berpindah dari
duodenum melewati pilorus masuk ke dalam lambung dan bercampur
dengan sekresi lambung. Peranan asam empedu dan enzim tripsin pada
perlukaan mukosa masih diperdebatkan. Perlukaan mukosa yang
disebabkan oleh asam empedu tergantung pada bentuk asam empedu.
Asam empedu tidak terkonyugasi dapat menyebabkan perlukaan pada
suasana alkali sedangkan asam empedu terkonyugasi menyebabkan
perlukaan pada suasana asam. Bagaimana asam empedu dapat
-
18
menyebabkan perlukaan pada mukosa esofagus, masih belum diketahui.
Tripsin, sama dengan pepsin merupakan proteolisis yang aktif pada pH 5-
8 (Vaezi MF, 1999)
c. Pengosongan lambung
Pengosongan lambung yang lambat akan memicu terjadinya
relaksasi sementara SBE yang menyebabkan keluarnya isi lambung ke
esofagus.
d. Helicobacter pylori
Eradikasi H.pylori dapat meningkatkan keasaman esofagus
sehingga dapat menyebabkan PRGE (Feldman M,Cryer B,Lee E 1998).
Strain CagA+ dari H.pylori dapat melindungi esofagus dari bentuk PRGE
yang lebih berat yaitu Barrett’s esofagus (Vicari J.,1998, Vaezi
M,dkk.2000). Meskipun kepentingan klinis H.pylori dalam terjadinya PRGE
masih diperdebatkan, beberapa individu yang mengalami gastritis oleh
H.pylori, khususnya strain CagA+ dapat terlindungi dari kejadian refluks
akibat menurunnya produksi asam lambung.
2. Faktor tautan gastroesofageal
a. Relaksasi sementara spinkter bawah esofagus (TLESr)
Relaksasi sementara SBE terjadi secara spontan dan tidak
tergantung oleh relaksasi proses menelan. Kejadian ini dipicu oleh distensi
lambung melalui jalur vagal afferen. Selain itu dapat pula dipicu oleh
tindakan intubasi faring yang akan meningkatkan frekuensi TLESr (Mittal
dkk.,1996). Koek dkk. (2001) memperlihatkan adanya penurunan keluhan
-
19
PRGE setelah pemberian Baclofen, suatu agonis GABA-B yang
menghambat relaksasi TLESr.
b. Hipotensi spinkter bawah esofagus
Meskipun TLESr merupakan mekanisme utama refluks, rendahnya
tekanan SBE juga merupakan faktor penting pada penderita PRGE berat.
Hipotensi SBE (< 10 mmHg) dapat menyebabkan keluarnya isi lambung
secara bebas ke dalam esofagus yang menimbulkan keluhan esofagitis.
Bagaimana mekanisme rendahnya tekanan SBE menyebabkan refluks
masih belum jelas. Rendahnya tekanan SBE juga dapat disebabkan oleh
distensi esofagus, makanan, merokok atau obat-obatan.(Mittal R 1999)
c. Hiatal hernia
Herniasi bagian lambung ke dalam rongga torak dapat memicu
terjadinya refluks dengan cara masuknya asam lambung yang terdapat
pada kantung herniasi ke dalam esofagus, krural diafragma tidak dapat
berfungsi sebagai pencegah refluks akibat bergesernya tautan
esofagogastrik. TLESr penderita hiatal hernia juga memiliki ambang batas
yang rendah sehingga sangat mudah terpicu(Kharilas P dkk.,2000)
3. Faktor esofageal
a. Pembersihan esofagus
Pembersihan asam esofagus melalui 2 mekanisme yaitu : (1)
Peristaltis yang dibantu oleh gaya gravitasi. Pada PRGE terjadi penurunan
sampai menghilangnya amplitudo peristaltis primer pada bagian distal
esofagus sehingga pembersihan asam terganggu. Pada kasus yang
-
20
kronik terjadipula gangguan pada peristaltis sekunder yang disebabkan
oleh jejas irreversibel pada mukosa esofagus akibat paparan asam yang
kronis (Rydberg dkk.,2000, Pai CG 2000). (2) Penetralan asam yang
dilakukan oleh bikarbonat dalam saliva dan sekresi oleh kelenjar
submukosa. Saliva juga mengandungepidermal growth factors yang
potensial untuk memperbaiki kerusakan mukosa dengan menyediakan
sitoproteksi terhadap iritandan menurunkan permeabilitas mukosa
esofagus terhadap ion hidrogen (Sarosiek J, Feng T, McCallum R 1991)
b. Pertahanan epitel
Barier epitel esofagus dalammencegah difusi asam dan pepsin
diperankan oleh tautan yang rapat dari matriks glikoprotein interseluler.
Matriks ini menghasilkan resistensi elektrik epitel yang membatasi
masuknya asam ke dalam jaringan. PRGE dapat terjadi bila tautan
interseluler dirusak oleh refluksat yang kemudian memudahkan masuknya
ion hidrogen. Sensasi heartburn akan dirasakan oleh penderita bila ion
tersebut mengiritasi vagal afferen.Fosfat, protein dan CA III bertindak
sebagai barier terhadap ion hidrogenketika ion hidrogen masuk ke dalam
sel. Bila barier ini dilewati, sel-sel epitel esofagus akan mengeluarkan
asam melalui 2 mekanisme pompa transmembran yaitu pertukaran ion
Na/H dan pertukaran sodium dependen Cl/HCO3 (Orlando RC 2000). Bila
sel epitel kewalahan akibat banyaknya asam, pH intraseluler akan
menurun dan menimbulkan kerusakan sel, defek pada pengaturan volume
sel, lebih lanjut akan merusak mekanisme pertahanan epitel,
-
21
permeabilitas terhadap asam meningkat dan akhirnya terjadi kematian dan
nekrosis sel (Orlando RC. 1999). Paparan asam yang berulang akan
menyebabkanerosi mukosa dan memberikan gambaran endoskopik
berupa PRGE erosif.
D. Mekanisme Regurgitasi Esofago-faringeal
Hubungan antara penyakit-penyakit traktus respiratorius dengan
PRGE telah lama diketahui, tetapi hubungan yang kuat serta
penyebabnya masih belum jelas. Beberapa laporan penelitian
menunjukkan prevalensi refluks sebesar 78% pada penderita dengan
keluhan suara serak dan separuhnya menunjukkan kelainan pada laring
(Katz,1990;Koufman,1991). Meskipun manifestasi klinikregurgitasi asam
pada penyakit RLF sangat jelas tetapi mekanisme yang mendasari
terjadinya refluks tetap belum diketahui (Ian, 2006)
1. Distribusi asam esofagus
Pemeriksaan pH probe ganda pada populasi yang diduga
menderita laringitis akibat refluks tidak menunjukkan hubungan antara
paparan asam pada bagian distal esofagus dengan kejadian refluks
laringitis (Katz,1990;Shaker dkk., 1992;Vaezi, 2006). Dua dari penelitian
tersebut menunjukkan adanya peningkatan kasus laringitis pada penderita
dengan paparan asam pada proksimal esofagus, hal ini menunjukkan
bahwa distribusi regional refluksat esofagus mungkin sebagai faktor resiko
terjadinya refluks (Weiner dkk., 1989;Jacob dkk.,1991).Teori lain yang
menjelaskan terjadinya mekanisme regurgitasi pada RLF adalah akibat
-
22
pajanan asam pada distal esofagus akan merangsang kemoreseptor pada
mukosa esofagus dan memicu aktivasi refleks vagus yang menyebabkan
terjadinya spasme bronkus, batuk, sering meludah, sehingga terjadi
inflamasi pada laring dan faring. (Ford, 2005)
2. Posisi tubuh
Posisi tubuh kemungkinan dapat menyebabkan terjadinya
regurgitasi. Arash,dkk (2010) dalam penelitiannya terhadap 109 kejadian
refluks pada saat TLESr, memperlihatkan 91% kejadian refluks terjadi
pada posisi tegak dan 88% pada posisi baring. Relaksasi SAE pada saat
transient relaksasi SBE paling banyak pada posisi tegak yang disertai
terjadinya refluks cairan lambung dan udara (81%), sedangkan kontraksi
SAE paling sering terjadi pada posisi baring yang didominasi dengan
regurgitasi cairan lambung (82%). (Arash dkk.,2010)
3. Faktor spinkter atas esofagus
a. Hipotoni
Meskipun hipotoni SAE relatif berperan dalam terjadinya episode
refluks terutama pada posisi berbaring, tetapi tampaknya hipotoni SAE
bukanlah mekanisme yang dominan untuk beberapa alasan antara lain ;
tekanan basal SAE bukanlah sebagai prediktor diagnostik dalam menilai
adanya regurgitasi asam atau penyakit yang berhubungan dengan refluks.
Peningkatan tajam tekanan intraesofageal pada pajanan asam, secara
umum tidak lebih dari tekanan istirahat minimal zona bertekanan tinggi
-
23
SAE, sehingga tidak mungkin pembukaan pasif spinkter sebagai respon
terhadap meningkatnya tekanan intraesofageal akan menimbulkan refluks
(Shaker dkk., 1995;William dkk., 2004;Torrico dkk.,2000).Pada saat tidur,
tekanan spinkter turun ke level terendah (
-
24
E. Spinkter Atas Esofagus (SAE)
1. Struktur spinkter atas esofagus
Spinkter atas esofagus (SAE) adalah daerah bagian atas saluran
pencernaan yang berfungsi sebagai barier antara esofagus dan faring
yang membuka dan menutup secara intermitten untuk memberi jalan
masuknya makanan selama proses menelan. Area esofagus bagian atas
yang mencakup fungsi pergerakan SAE disebut sebagai zona tekanan
tinggi esofagus bagian atas yang panjangnya sekitar 1 cm dari introitus
esofagus . Zona ini meliputi tiga kumpulan otot yaitu : esofagus
servikal,krikofaringeus (CP) dan konstriktor faringeus inferior (IPC).
Tekanan optimalzona tersebut didapatkan pada daerah tepi kaudal IPC.
Pencatatan elektromiografi (EMG) pada otot CP,IPC dan esofagus
servikal menunjukkan bahwa meningkatnya tonus SAE disebabkan oleh
aktivitas otot-otot terutama oleh otot CP (Lang dkk., 1991).
2. Otot-otot SAE
a. Otot-otot yang menutup SAE
Otot krikofaringeus melekat pada bagian dorsolateral kartilago
krikoid bagian bawah berbentuk lingkaran otot horisontal. Terdiri dari dua
bagian yaitu pars fundiformis dan pars oblique yang meluas dari aspek
lateral kartilago krikoid menuju raphe posterior dimana pada bagian
superior akan bergabung bersama IPC. CP merupakan otot lurik yang
tersusun dari serat-serat dengan diameter antara 25-35 µm . Arah serat
-
25
otot berjalan secara horizontal (CPh) dan oblik (CPo). Berbeda dengan
otot lurik lainnya, bentuk serat otot CP tidak terlalu paralel dan lebih
banyak berjalan diatas jaringan penghubung daripada kerangka tulang .
Serat otot CP terdiri dari 2 tipe : Tipe 1 (oksidatif) atau tipe kedut lambat
(slow- twitch) dan Tipe 2 (glikolitik) atau tipe kedut cepat (fast- twitch).
Sebagian besar serat otot CP merupakan tipe kedut lambat (76% serat
otot horisontal dan 69% serat otot oblik). Adanya perbedaaan tipe serat ini
merupakan dasar anatomi fungsi dari SAE yaitu mengatur tonus basal,
fungsi cepat relaksasi dan kontraksi dan pengaturan refleks-refleks
(Kristamundsdottir dkk.,1990;Mu dkk., 2002).Panjang optimal otot CP
pada saat teregangmaksimal adalah 1.7 kali dibandingkan saat istirahat.
Elastisitas otot ini diperoleh dari struktur jaringan konektif yaitu kolagen,
elastin, sarkolema dan protein kontraktil (aktin dan miosin). Otot CP lebih
banyak mengandung jaringan konektif elastin dan sarkolema
dibandingkan otot lurik lainnya. Tingginya derajat elastisitas otot ini
memungkinkannya mampu mengatur tegangan basal tanpa memerlukan
kontraksi aktif otot. Karakteristik otot ini diperlukan untuk mendorong bolus
makanan yang besar dan mencegah terjadinya refluks. Derajat elastisitas
yang tinggi juga menyebabkan SAE dapat terbuka oleh tekanan bolus
atau kekuatan distraksi tanpa memerlukan relaksasi aktif (Mu dkk., 2002)
Konstriktor faringeus inferior (IPC) berawal dari sebelah superior
kartilago krikoid dan garis oblik kartilago tiroid. Serat-seratnya meluas ke
arah dorsomedial dan bertemu dengan serat otot dari sisi yang
-
26
berlawanan pada raphe median faring. Otot ini terdiri dari 2 bagian
neuromuskuler yaitu rostral dan kaudal yang masing-masing memiliki
jumlah tipe serat otot yang berbeda. Bagian rostral mengandung lebih
banyak tipe kedut cepat(61%)dibandingkan dengan bagian kaudal (30%).
Oleh karena itu IPC mempunyai dua fungsi yaitu kontraksi lambat, yang
ditentukan oleh separuh bagian kaudal dan kontraksi cepat oleh separuh
bagian rostral. Serat otot yang terdapat pada bagian kaudal IPC mirip
dengan bagian rostral otot CP, mereka memiliki distribusi yang sama
untuk serat kedut lambat (84%) dan serat kedut cepat, serta memiliki
ketebalan lapisan dalam dan luar yang sama (rasio 2:1).Dari data anatomi
dan histokimia, diduga otot IPC dan CP mempunyai fungsi yang sama ,
meskipun memiliki tipe serat otot yang sama, elastisitas IPC sangat
rendah dibandingkan CP.(Mu dkk.,2002)
Serat-serat otot esofagus servikal tersusun sangat rapat secara
horisontal dengan ukuran yang sama dengan serat otot CP yang
berdekatan.Serat-serat otot CP memberikan kontribusi pada bagian
kranial otot esofagus servikal. Meskipun secara fisiologis, fungsi otot ini
sebagai bagian dari SAE, tetapi pada penelitian histokimia fungsi ini tidak
mempunyai dasar biokimia (Meyer dkk.,1986; Leese dkk.,1986;
Shedlofsky dkk.,1982)
-
27
b. Otot-otot yang membuka SAE
Terdiri dari kumpulan otot yang terletak di anterior dan posterior
SAE. Otot-otot ini bekerja bersama-sama dan mempunyai kemiripan
secara anatomi dan histokimia.Otot-otot anterior berada di atas dan di
bawah os hioid. Otot-otot yang berada di atas hyoid terdiri dari
geniohioideus, milohioideus, stilohioideus, hioglossus dan digastrikus pars
anterior. Otot-otot ini berasal dari berbagai tempat di atas os hioid menuju
ke os hioid dan masuk ke bagian superior os hioid. Kontraksi dari otot-otot
ini akan mengakibatkan pergerakan os hioid kearah superior dan anterior.
Otot-otot sebelah inferior terdiri dari tirohioideus, sternohioideus,
sternotirohioideus, dan omohioideus. Keempat otot tersebut masuk ke
aspek inferior os hioid dan menggerakkan os hioid dan kartilago tiroid ke
arah inferior dan anterior. Tirohioidmerupakan otot utama yang
menghubungkan os hioid dengan laring, sehingga kontraksi yang simultan
dari otot-otot bagian anterior akan menggerakkan os hioid dan laring ke
arah anterior.
Otot-otot sebelah posterior terdiri dari stilofaringeus,
palatofaringeus, pterigofaringeus dan beberapa otot faring posterior. Otot-
otot ini bekerja mengangkat faring dan mempertahankan ketegangan
dinding posterior faring. (Miller dkk., 1984; Gray dkk., 1968)
-
28
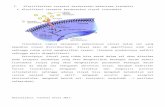
Gambar 1. Anatomi otot-otot pembuka dan penutup SAE
(Netter FH , 1989)
Secara histologi dan histokimia, otot-otot yang membuka SAE mirip
dengan otot-otot tungkai. Serat-serat otot sebagian besar (60%-80%)
merupakan tipe kedut cepat (tipe II) dengan diameter antara 20-40µm
kecuali tirohioid yang banyak mengandung serat otot tipe I dan
merupakan serat otot oksidatif tinggi. (Hellstarnd, 1980;Vignon dkk.,1980)
3. Fungsi SAE
Tonus SAE dihasilkan dari struktur mekanis spinkter (pasif) dan
kontraksi otot (aktif). Tonus ini diukur secara intraluminal dengan
menggunakan alat manometri atau secara eksternal dengan
menggunakan EMG. Teknik manometri sendiri mempunyai 2 kekurangan
-
29
yaitu 1. tidak dapat membedakan antara tegangan aktif atau pasif dan 2.
dengan memasukkan alat manometri akan menciptakan tegangan pasif
akibat meregangnya otot CP. Keterbatasan utama dari alat EMG yaitu
hanya dapat mengukur indeks aktif tegangan. SAE terdiri dari otot-otot
lurik yang berbeda dengan otot polos yaitu tidak memiliki mekanisme
bangkitan otot intrinsik. Semua tonus pada SAE berasal dari aktivitas
motor neuron yang terletak pada nukleus ambiguus (Hudson,
1986;Kitamura dkk., 1989; Bieger dkk., 1987;Collman dkk., 1993)
Pelitian-penelitian manometeri menunjukkan variasi tekanan basal
SAE antara 35-200 mmHG (Castell dkk., 1990;Wilson dkk., 1989)dan
akan turun ke level terendah pada waktu tidur atau dalam pengaruh
anestesi (Cook dkk., 1989;Jakob dkk., 1990). Ini memberikan asumsi
bahwa SAE tidak mempunyai tonus basal aktif, meskipun tekanan sisa
intraluminal dapat tercatat secara manometri, mungkin ini disebabkan oleh
elastisitas struktur CP yang pasif.
Meskipun SAE tidak mempunyai tonus basal, tonus SAE sangat
bervariasiserta dapat meningkat sampai ke level tertinggi pada keadaan
stres akut, posisi tubuh atau kepala tertentu dan status emosional lainnya.
Peningkatan itu banyak dipengaruhi oleh refleks-refleks.(Cook dkk.,
1987;Cook dkk., 1989)
4. Biomekanisme pembukaan dan penutupan SAE
Pembukaan dan penutupan SAE terjadi pada keadaan fisiologis
dan timbulnya refleks, sebagian besar disebabkan oleh perubahan
-
30
aktifitas otot CP. Pembukaan SAE tergantung oleh 3 gerakan: Relaksasi
otot-otot SAE, distraksi dari laring dan faring yang saling menjauh, dan
dorongan oleh bolus. Gerakan distraksi oleh otot hioid superior dan
inferior serta otot faringeal posterior dapat menimbulkan bangkitan tonus
otot-otot SAE untuk membuka spinkter . Pada saat terbuka , otot-otot
IPC,CP dan esofagus servikal mengalami relaksasi. Oleh karena itu, otot-
otot tersebut sama pentingnya untuk setiap fungsi utama dari SAE. Tanpa
melihat gerakan fungsional atau refleks, kontribusi relatif setiap otot SAE
tergantung pada fungsi spesifik masing-masing otot, dan otot yang paling
berperan dalam SAE adalah CP. SAE dapat membuka pada beberapa
keadaan fisiologis seperti menelan, muntah dan bersendawa.
5. Refleks-refleks SAE
a. Refleks kontraktil faringo-SAE
Stimulasi faring dengan sentuhan halus meningkatkan tonus SAE ,
respon ini disebabkan oleh aktivitas otot IPC dan CP, terutama oleh otot
CP . Tidak diketahui apakah esofagus servikal turut terlibat dalam refleks
ini. Daerah faring yang paling sensitif adalah hipofaring dan nasofaring .
Jalur afferen dari refleks ini melalui n.glossofaringeal dan jalur eferen
adalah cabang faringeal nervus vagus. Refleks ini diperlukan untuk
mencegah masuknya udara ke dalam esofagus selama inspirasi
kuat(Medda dkk., 1993; Shaker dkk., 1997)
-
31
b. Refleks kontraktil esofago-SAE
Distensi lambat esofagus akan meningkatkan tonus CP. Refleks ini
melibatkan seluruh otot SAE, terutama otot CP. Aktivitas refleks ini dapat
terjadi pada semua bagian esofagus tetapi yang paling sensitif adalah
daerah yang terdekat dengan SAE. Reseptor untuk refleks ini
kemungkinan mekanoreseptor muskular adaptasi lambat. Refleks ini tidak
hanya diaktivasi oleh keadaan distensi tetapi juga oleh kontraksi dinding
esofagus yang diaktivasi oleh peristaltik esofagus. Peranan asam
intraluminal dalam terjadinya refleks ini masih diperdebatkan. Jalur aferen
refleks ini melalui n.vagus dan jalur eferen melalui cabang faringeal
n.vagus. Refleks ini kemungkinan bertujuan untuk mencegah refluks bolus
pada waktu aktivitas peristaltik esofagus.(Reynolds dkk., 1987; Lang dkk.,
2001; Andreollo dkk., 1987).
c. Refleks relaksasi esofago-SAE
Refleks ini timbul akibat distensi esofagus yang cepat dan
melibatkan relaksasi otot CP .Refleks ini kemungkinan merupakan bagian
dari respon sendawa. Reseptor untuk refleks ini kemungkinan berasal dari
adaptasi cepat mekanoreseptor pada mukosa sedangkan serabut
afferennya melalui n.vagus (Lang dkk., 2001; Shaker dkk., 1992; Shaker
dkk., 1994)
d. Refleks kontraktil paru-SAE
-
32
Distensi paru diatas tidal volume atau ekspirasi yang cepat dapat
meningkatkan tonus SAE akibat kontraksi otot CP. Refleks ini
bertanggungjawab dalam mengatur ritme pernapasan dan mencegah
masuknya udara ke dalam esofagus pada saat inspirasi dalam.(Ekberg,
1986)
e. Refleks kontraktil vestibulo-SAE
Tonus SAE akan berubah sedemikian besar seiring dengan
perubahan posisi kepala. Refleks ini disebabkan oleh aktivitas organ
vestibuler untuk mencegah refluks isi lambung ke rongga faring pada saat
gaya gravitasi berlawanan dengan arah gerakan peristaltik esofagus
(Jacob dkk., 1990).
6. Neurofisiologi otot-otot SAE
a. Inervasi motorik
Otot krikofaringeus (CP), konstriktor faringeus inferior (IPC) dan
esofagus servikal menerima inervasi dari pleksus faringeus, yang berasal
dari 3 saraf utama, yaitu cabang faringeus n. vagus yang terdiri dari
n.faringoesofageal (PEN), n.laringeus superior (SLN) dan n. rekuren
laringeus (RLN); n.glossofaringeus (GPN) dan serat-serat saraf simpatis
dari ganglion servikalis superior. Neuron motor primer pada otot CP
diperoleh dari PEN. Otot ini diinervasi secara bilateral, dan tiap setengah
bagian CP berfungsi sebagai satu unit motor yang berbeda, tergantung
dari dominasi tipe serat otot tersebut. Saraf simpatikus menginervasi
pembuluh darah dan kelenjar mukus epitelial dan tidak berperan dalam
-
33
fungsi motorik CP(Mu L,dkk 2001; Medda BK,dkk 1997;Kobler JB, dkk
1994;Fukunaga Y,dkk 1994).
Motor neuron otot-otot yang menutup SAE : Kebanyakan motor
neuron otot ini terletak di nukleus ambiguus batang otak, sebagian kecil
terletak di luar nukleus ambiguus pada batang otak. Aktivasi refleks otot
CP dihasilkan dari kedua belah batang otak dan stimulasi elektrik dari
nukleus traktus solitaries yang merupakan motor neuron primer afferen
saraf vagus. Neuron dari nukleus ambiguus mempunyai proyeksi dendrit
ke formasi retikularis terdekat. Sinaps dari neuron tersebut bisa
menimbulkan respon eksitasi atau inhibisi pada SAE.
b. Inervasi sensoris
Inervasi sensoris SAE melibatkan jalur reseptif epitel dan muskular.
Epitel faring diinervasi melalui cabang GPN,SLN dan n.vagus, epitel laring
melalui cabang internal SLN dan epitel esofagus melalui n.vagus,SLN
atau RLN. SLN memediasi berbagai macam refleks faring dan esofagus
termasuk refleks menelan, RLN memediasi cabang afferen refleks
kontraksi esofagus-SAE dan GPN memediasi cabang afferen refleks
kontraksi faringo-SAE. Hilangnya fungsi sensoris dari SAE dapat
menjelaskan patofisiologi beberapa gangguan menelan (Fukushima S,dkk
2003;Miyazaki,dkk 1999;Yoshida Y,dkk 2000;Wank M, dkk 2001)
Neuron sensoris dan premotor otot-otot yang membuka SAE :
Badan sel saraf afferen vagal faringeal berada pada ganglion nodosum
dan berakhir pada neuron premotor yang terdapat pada subnukleus
-
34
intersisial dan intermediat traktus solitarius.Badan sel afferen esofagus
terdapat di dalam ganglion nodosum dan ganglion dorsal cervical dan
thorakal medulla spinalis dan seratnya berakhir pada neuron premotor di
subnukleus sentral traktus solitarius. Stimulasi faring atau esofagus
menimbulkan berbagaimacam refleks, tetapi neuron premotor yang
khusus bersama dengan respon refleks masih belum jelas.
7. Neurokimia otot-otot SAE
Neurotransmiter yang paling banyak ditemukan pada otot-otot yang
membuka maupun menutup SAE adalah asetilkolin (ACh) yang bekerja
melalui reseptor nikotinik kolinergik. Namun demikian beberapa
neuropeptida dapat ditemukan pula pada CP yaitu neuropeptida Y,
calcitonin gene-related peptida (CGRP), tyrosin hydroxylase, substansi P,
vasoactive intestinal polypeptida(VIP) dan galanin. CGRP dapat
ditemukan pula pada IPC , tetapi kadar CGRP pada CP lebih rendah
dibandingkan IPC . Fungsi yang signifikan dari neuropeptida pada otot
SAE belum diketahui secara pasti, tetapi diduga berhubungan dengan
fungsi inervasi autonom oleh karena substansi P, VIP, dan galanin banyak
terdapat pada saraf parasimpatis sedangkan CGRP, neuropeptida Y dan
tyrosin hydroxylase ditemukan pada saraf simpatis. Pada umumnya
neuropeptida yang terdapat pada saraf simpatis lebih banyak
dibandingkan saraf parasimpatis. Mekanisme kerja antara inervasi
simpatis atau parasimpatis dengan peptida belum diketahui secara pasti
-
35
tetapi diduga berhubungan dengan pengaturan pembuluh darah, kelenjar
dan mukosa. (Tadaki N, dkk 1995;Terenghi G, dkk 1986; Rodrigo J, 1985)
Neurotransmiter asetilkolin dilepaskan dari ujung-ujung saraf
perifer maupun sistem saraf pusat dan bekerja melalui reseptor nikotinik
asetilkolin. Berasal dari sintesa kolin di dalam ujung saraf, kolin diperoleh
dari cairan tubuh yang kemudian diangkut ke dalam ujung-ujung saraf
melalui mekanisme transport yang khusus. Enzim yang berperan pada
sintesis kolin adalah choline acetyltransferase yang dibentuk dalam badan
saraf dan turun melalui axon sampai ke ujung saraf mengikuti aliran
aksoplasmik. Asetilkolin disimpan di dalam ujung-ujung saraf, dan
tersebar didalam vesikel-vesikel yang siap untuk dilepaskan. Apabila aksi
potensial mencapai ujung-ujung saraf, vesikel yang mengandung
asetilkolin akan dilepaskan ke sinaps antara ujung saraf dan sel efektor
yang akan mengaktivasi saraf. Sinyal elektrik yang diubah menjadi sinyal
kimia, akan menyebabkan terkirimnya pesan diantara sel-sel saraf atau
antara sel saraf dengan sel lain. Proses ini dinamakan neurotransmisi
kimia. Transmisi kimia yang melibatkan asetilkolin dikenal sebagai
kolinergik.
Asetilkolin bertindak sebagai transmitter antara saraf motorik
dengan serat-serat otot skelet pada semua neuromuscular junction. Pada
sinaps tipe ini, ujung saraf terletak sangat rapat dengan membran sel
serat-serat otot sehingga dinamakan motor end plate. Pada waktu
dilepaskan, asetilkolin langsung bekerja untuk menimbulkan terjadinya
-
36
proses kimia dan fisika (diawali dengan depolarisasi motor end plate) yang
menyebabkan terjadinya kontraksi serat-serat otot. Aksi asetilkolin
berakhir dengan cepat dalam waktu 10 milidetik oleh kerja enzim
kolinesterase yang memecahkan asetilkolin kedalam bentuk kolin dan ion
asetat. Kolin dapat digunakan kembali di dalam ujung saraf.
Untuk dapat dimengerti mengapa asetilkolin memberikan beragam
efek pada sel-sel yang berbeda, penting untuk mengetahui tentang
reseptor membran.
F. Reseptor Asetilkolin
Reseptor asetilkolin (ACh) merupakan suatu reseptor
neurotransmitter yang diaktifkan oleh ligand. Terdiri dari 2 tipe yaitu:(1)
reseptor nikotinik asetilkolin (nACh) atau reseptor ionotropikasetilkolin
yang berespon dengan nikotin dan merupakan prototipe superfamili ligand
gate ion channels (LGICs) dan (2)reseptor muskarinik asetilkolin atau
reseptor metabotropik asetilkolin, yang berespon terhadap muskarin dan
merupakan anggota superfamili reseptor membrane-bound G-protein
coupled. Istilah nikotinik digunakan oleh karena aksi asetilkolin pada
reseptor nikotinik mirip dengan efek nikotin, begitupula istilah muskarinik,
mirip dengan efek muskarin, suatu alkaloid yang diperoleh dari jamur
Amanita muscaria. Aktivasi reseptor muskarinik asetilkolin relatif lambat
(dalam hitungan millidetik sampai detik), dan tergantung pada subtipenya
(M1-M5). Aktivasi reseptor ini akan merubah homeostatis seluler
phospholipase C, inositol triphosphate, cAMP dan kalsium bebas. Tipe
-
37
nikotinik merupakan reseptor ionotropik cepat yang dapat diaktivasi dalam
hitungan mikro sampai submikro detik.
Berdasarkan tempat ekspresinya, reseptor nACh dibagi atas dua
tipe yaitu (1) tipe muskular, banyak ditemukan pada otot skelet vertebra
yang memediasi transmisi neuromuskular pada neuromuscular junction
(NMJ); dan (2) tipe neuronal, yang banyak ditemukan pada sistem saraf
perifer dan saraf pusat, juga pada jaringan non-neuronal.(Purves, dkk
2008 ;Siegel G.J.,dkk 1999;Itier V, dkk 2001). Tipe muskular dengan
berat molekul 299 kDa terdiri dari 5 subunit yang tersusun secara simetris
mengelilingi pori sentral. Bentuk embrionik tersusun atas subunit α1,β1,δ
dan γ dengan rasio 2:1:1:1 dan bentuk dewasa yang tersusun atas subunit
α1,β1,δ dan ε dengan rasio 2:1:1:1.Tipe neuronal terdapat dalam bentuk
homomerik atau heteromerik yaitu kombinasi dari 12 subunit reseptor
nikotinik yang berbeda, misalnya (α4)3(β2)2, (α4)2(β2)3 dan (α7)5 . (Siegel
G.J, dkk 2008; Giniatullin R, dkk 2005).
Seperti halnya dengan semua ligand gated ion channel,
pembukaan saluran sentral membutuhkan ikatan dengan neurotransmiter.
Pada reseptor muskular nACh subunit α memiliki dua susunan sistein
berdekatan yang penting untuk terikatnya asetilkolin, tetapi baik subunit α
maupun non α memberikan kontribusi terhadap spesifitas setiap subunit
reseptor. Subunit α1 dikatakan sebagai bagian yang prinsipil pada
reseptor nikotinik asetilkolin sebab tempat terikatnya neurotransmiter
asetilkolin dengan reseptor (binding pocket) berada pada subunit ini yaitu
-
38
pada subunit α1/δ dan α1/γ. Bila terjadi ikatan neurotransmiter pada
tempat tersebut, semua subunit yang ada akan mengalami perubahan dan
saluran sentral yang berukuran 0,65 nm akan terbuka. Pembukaan
saluran memungkinkan terjadinya pertukaran ion, dalam hal ini ion sodium
masuk dan potasium keluar yang akan menyebabkan ion-ion positf lebih
banyak di dalam sel, sehingga terjadi depolarisasi dari sel membran otot
(Pitchford S, dkk 1992;Huganir RL, dkk 1983). Depolarisasi menyebabkan
terjadinya aksi potensial sepanjang membran post sinaptik sehingga
terjadi interaksi antara aktin-miosin yang menimbulkan kontraksi otot.
1. Struktur reseptor nACh
Setiap subunit reseptor nACh terdiri dari : (1) Domain ekstraseluler
N-terminal, yaitu suatu rantai asam amino panjang (210-220) dimana
terletak tempat melekatnya ligand agonis dan antagonis; (2) 4 buah
segmen transmembran hidrofobik (TM1-TM4) dan 2 loop hydrophilic yang
menghubungkan TM1-TM2 dan TM2-TM3; (3) loop panjang (terdiri dari
100-150 residu asam amino) yang terletak diantara TM3-TM4 dan
merupakan tempat terjadinya fosforilasi; dan (4) ujung C-terminal,
merupakan segmen hidrofilik ekstraseluler dimana terletak 4-28 asam
amino (gambar 2A).
Subunit dibedakan atas subunit α dan non-α berdasarkan adanya
pasangan cys-cys (residu 187-188) yang terdapat pada pintu masuk TM1.
Pasangan cys-cys dibutuhkan sebagai tempat terikatnya ligand dan hanya
terdapat pada subunit α (Lukas RJ 1999).
-
39
Gambar 2. Susunan dasar reseptor nikotinik asetilkolin (EdsonX,
dkk. 2009)
Struktur reseptor nACh berbentuk kerucut (gambar 2B). Domain
ekstraseluler terdiri dari residu asam amino yang membentuk untaian β
yang dinamakan β-barrel . Ke empat domain TM berbentuk untaian α-
heliks yang tersusun disekeliling pori ion. TM2 membentuk pori ion . TM4
terletak paling luar dari pori ion dan sebagian besar bersentuhan dengan
lapisan lipid membran. TM1 dan TM3 melengkapi bentuk α-heliks. Domain
intraseluler yang besar terletak diantara TM3 dan TM4 yang berbentuk α-
heliks tunggal (gambar 2C)
-
40
2. Ligand-binding site
Ligand-binding site (LBS) merupakan suatu kantong hidrofobik
yang terbentuk diantara permukaan subunit terdekat. Sisi depan atau sisi
positif LBS dihasilkan oleh subunitα dimana diperlukan pasangan cys-cys.
Sisi belakang atau negatif LBS dihasilkan oleh subunit non-α. Beberapa
residu asam amino lain yang diperlukan untuk tempat pengikatan ligand
adalah αTyr 93, αTrp 149, αTyr 190 dan αTyr 198 (Sine SM,Engel AG
2006). Pada sisi negatif, residu utama yang berperan pada ikatan ligand
adalah L112, M114 dan Trp53. Secara umum, residu hidrofobik pada sisi
positif, menentukan afinitas ligand, sedangkan residu pada sisi negatif
menentukan selektifitas ligand (Unwin N. 2005)
3. Pembukaan saluran ion
Ligand yang terikat pada reseptor akan menginduksi terjadinya
konvergensi rantai samping residu aromatik disekitar LBS menuju ke
lokasi ligand yang terdapat diantara permukaan subunit α dan non-α
(gambar 3A). Selanjutnya melalui interaksi hidrofobik (van der Waal) akan
menyebabkan C-loop bergerak menuju ke inti reseptor, yang
memungkinkan pasangan cys-cys (residu 187-188) dapat berinteraksi
dengan ligand dan residu-residu pada permukaan subunit non-α. Hal ini
bertujuan untuk mnarik ligand masuk ke dalam celah diantara kedua
subunit. Bila ini terjadi pada kedua LBS akan menghasilkan tenaga
putaran yang cukup untuk memutar untaian β-barrel pada bagian
ektraseluler. Pergerakan rotasi dalam untaian β-barrel akan diteruskan ke
-
41
segmen ekstraseluler TM2 dan memposisikan residu asam amino yang
penting untuk pembukaan saluran (Hansen SB, dkk. 2006, Gao F. 2005)
Gambar 3. Mekanisme pembukaan saluran ion (Edson X,dkk. 2009)
Pergerakan rotasi yang dihasilkan di dalam domain ekstraseluler
akan diteruskan ke TM2 melalui interaksi diantara resdiu yang terdapat
pada domain ekstraseluler termasuk didalamnya cys-loop dan residu
diantara TM2 dan TM3. Interaksi antara cys-loop dgn residu antara TM2
dan TM3 berfungsi sebagai titik poros perputaran TM2. Pada titik ini
pergerakan rotasi menghasilkan 2 interaksi penting yaitu : (a)
menggerakkan loop diantara untaian β1 dan β2 (bagian dariβ-barrel)
-
42
menuju urutan asam amino yang menghubungkan TM2 dan TM3. Ini
memposisikan Valine 44 ke dalam kantong hidrofobik yang terjadi akibat
mendekatnya proline 272 (P272) dan serine (S269). (b) pada saat yang
sama, untaian β10 bergerak berlawanan arah jarum jam mendekatkan
posisi arginin 209 (R209) ke arah asam glutamat 45 (E45) untuk
membentuk ikatan ionik (Lee WY, Sine SM. 2005). Interaksi ini
menyebabkan TM2 berotasi sebesar 15 derajat untuk menggerakkan
residu hidrofobik yang berada pada dinding ion yaitu valines (V255),
(V259) dan leucin (L251) menjauh dari pori sentral dan juga
menggerakkan kutub S248 dan S252 sehingga saluran bertambah lebar
(gambar 3B). Dengan terbukanya saluran akan memungkinkan ion dapat
melewatinya (Hill DG, Baenziger JE. 2006;Mitra A. 2005)
G. Kontraksi Otot Skelet
Kontraksi otot dipicu bila terjadi aksi potensial pada saraf motorik
pada NMJ. Depolarisasi akson terminal menyebabkan terlepasnya
asetilkolin ke dalam celah sinaps diantara saraf dan otot. Asetilkolin yang
terikat pada reseptor nACh akan menyebabkan terbukanya saluran ion.
Pembukaan saluran memungkinkan terjadinya pertukaran ion, dalam hal
ini ion sodium masuk dan potasium keluar yang akan menyebabkan ion-
ion positf lebih banyak di dalam sel, sehingga terjadi depolarisasi dari sel
membran otot (Pitchford S, dkk 1992;Huganir RL, dkk 1983). Depolarisasi
menyebabkan terjadinya aksi potensial sepanjang membran post sinaptik.
-
43
Sinyal elektrik ini akan mempropagasi sepanjang membran plasma serat
otot dan juga akan mempropagasi kedalam membran plasma tubular yang
disebut T-Tubules. T-tubules terletak berdekatan dengan retikulum
sarkoplasma (RS) yang berisi ion Ca2+ . Aksi potensial yang melewati RS,
akan menyebabkan terlepasnya ion Ca2+. Ion Ca2+ akan berdifusi
kedalam sitoplasma sarkomer.Didalam sarkomer,terdapat filamen aktin
dan miosin. Filamen aktin dilengkapi dengan 2 tipe protein yaitu troponin
yang terletak sepanjang filamen aktin dan tropomiosin yang berjalan
sepanjang untaian aktin. Filamen miosin lebih tebal dan ujungnya
menyerupai ujung pentul. Pada bagian kepala miosin terikat molekul
adenosin diphosphate (ADP) dan inorganic phosphate (Pi). Setelah RS
melepaskan ion Ca2+ ,ion kalsium terikat pd molekul troponin. Pada saat
berikatan, troponin bergeser dari posisinya dan menarik molekul
tropomiosin kesebelahnya. Pergeseran ini menyebabkan terbukanya
tempat untuk perlekatan miosin pada setiap subunit aktin pada filamen
aktin. Kepala miosin sekarang dapat berikatan dengan filamen aktin,
ikatan ini akan membentuk gambaran menyerupai jembatan
penyebrangan. Setelah miosin terikat pada filamen aktin, molekul Pi dan
ADP akan terlepas, hal ini akan memicu bergeraknya kepala miosin dan
mendorong filamen aktin ke arah sentral sarkomer.Pergerakan ini
merupakan representasi power stroke dari kontraksi otot. Sebelum kepala
miosin terlepas dan membentuk tambahan power stroke, pertama-tama
-
44
dia harus berikatan dengan ATP. Bila ATP terikat pada kepala miosin,
kepala miosin akan terlepas dari filamen aktin.
Gambar 4. Proses terjadinya kontraksi otot (Fine C , Bianca M 2009)
Sebenarnya rantai berat miosin adalah suatu ATPase sehingga
ATP akan cepat terhidrolisa menjadi ADP dan Pi. ADP akan melekat
kembali kekepala miosin menyiapkan diri untuk aksi selanjutnya. Segera
setelah aksi potensial terhenti, membran SR kembali menjadi
impermeabel terhadap Ca2+ sehingga Ca2+ dalam miofibril akan
terpompa keluar menuju SR. Kemudian otot menjadi rileks seperti
sediakala. Relaksasi sarkomer terjadi setelah kalsium kembali ke dalam
RS Bila level kalsium menurun, ion kalsium yang terikat pada troponin
-
45
terlepas dan tropomiosin kembali menutup tempat ikatan dengan miosin.
Aktin dan filamen bergeser kembali ke arah semula (Gunawan A 2001).
H. Kelainan Reseptor nACh tipe Muskular
Penyakit-penyakit pada reseptor nACh tipe muskular biasanya
merupakan penyakit turunan atau dapatan, yang dapat menyebabkan
gangguan transmisi neuromuskular dan kelemahan otot. Penyakit
autoimun Miastenia Gravis (MG) merupakan penyakit yang paling umum
dan biasanya disebabkan oleh adanya autoantibodi pada reseptor nACh
sedangkan yang bersifat turunan seperti Sindroma Miastenik Kongenital
(SMK) jarang ditemukan dan biasanya bersama-sama dengan kelainan
berat yang mempengaruhi pelepasan ACh, aktivitas asetilkolinesterase,
fungsi dan jumlah reseptor nACh (Conti-Fine BM dkk.,2006; Vincent A
dkk.,2001; Engel AG dkk.,2005)
1. Miastenia gravis
MG, merupakan penyakit autoimun yang tidak diturunkan, biasanya
ditandai dengan adanya sirkulasi antibodi yang terikat dan merusak
reseptor nACh otot sehingga menyebabkan kelemahan dan kelelahan otot
(Vincent A dkk.,2001). Otot yang terkena biasanya pada otot-otot yang
sering digunakan berulang-ulang mis:otot okular, bulbar atau otot wajah.
Beberapa otot yang juga sering terkena adalah otot leher, bahu dan
tungkai . Autoantibodi dapat mengurangi jumlah reseptor pada NMJ,
melalui 3 mekanisme : (1) Sebagai molekul bivalen, antibodi dapat
-
46
melakukan crosslink dengan reseptor nACh yang terdapat pada membran
otot postsinaps sehingga menstimulasi internalisasi dan proses degradasi
reseptor, yang akhirnya menghabisi reseptor tersebut. Proses ini
dinamakan modulasi antigenik. (2) Terjadi lisis fokal membran postsinaptik
yang dimediasi oleh komplomen. Antibodi yang terikat pada reseptor akan
mencetuskan terjadinya kaskade komplomen yang hasilnya berupa
destruksi fokal membran postsinaptik melalui membrane attack complex.
(3).Antibodi menduduki ligand binding site pada reseptor dan secara
langsung menghambat fungsi reseptor. (Tzartos SJ dkk.,1998;Vincent A
dkk.,2000)
Lebih dari separuh antibodi terhadap nAChR pad penderita MG
berhubungan dengan Main Immunogenic Region (MIR) (Tzartos SJ
dkk.,1998). MIR ditentukan melalui kemampuan mABs terhadap nAChR
untuk menghambat ikatan nAChR dengan antibodi lain atau mABs
terhadap nAChR. MIR terletak pada domain ekstraselular subunit α1 yaitu
daerah pada residu 67-76 dari subunit α1dimana terdapat epitope yang
overlap yang ditempati oleh autoantibodi (Brejc K dkk.,2001)
2. Sindroma miastenik kongenital
Merupakan penyakit turunan yang ditandai oleh adanya defek pada
transmisi neuromuskuler yang menyebabkan kelelahan otot. Berdasarkan
pengamatan terhadap mutasi pada subunit reseptor nACh, beberapa gen
yang mengkoding protein presinaps, sinaps dan postsinaps juga terlibat
dalam gen yang menyebabkan SMK (Engel AG dkk.,2005). Gejala SMK
-
47
mulai terlihat 1 – 2 tahun setelah kelahiran. Pada kasus yang jarang,
gejala dapat terjadi pada dekade kedua atau ketiga kehidupan. Berat
ringannya penyakit sangat bervariasi mulai dari kelemahan ringan,
kelemahan berat yang progresif sampai kematian. Pada elektromiografi,
terlihat penurunan aksi potensial saraf motorik pada stimulasi berulang
frekwensi rendah, antibodi negatif terhadap reseptor nACh dan saluran
kalsium. Temuan ini dapat membedakan SMK dengan MG.
Saat ini terdapat kurang lebih 60 mutasi gen pada subunit reseptor
nACh yang memberikan pengaruh terhadap domain ekstraseluler, segmen
transmembran TM1-TM3 dan domain sitoplasmik antara TM3 dan TM4.
Mutasi dapat dikelompokkan ke dalam 2 kategori mayor : mutasi kinetik
dan mutasi ekspresi rendah. Mutasi kinetik dibagi atas 2 subklas menurut
responnya terhadap ACh apakah meningkat (slow channel syndrome)
atau menurun (fast channel syndrome)
a. Slow and fast channel syndromes
Karakteristik utama sindroma ini adalah fungsi kinetik reseptor
nAChyang abnormal. Pengertian slow channel syndrome berasal dari
lambatnya aliran sinaptik sehingga menyebabkan pembukaan saluran
reseptor nACh yang berkepanjangan. Akibatnya terjadi penumpukan
kation pada daerah postsinaptik yang menyebabkan miopati endplate,
hilangnya reseptor nACh dari lipatan membran postsinaptik, pelebaran
ruang sinaps, perubahan vacuolar dan apoptosis. Penyakit ini mulai
-
48
nampak pada awal kehidupan dan menyebakan gangguan yang berat
pada akhir dekade pertama dalam kehidupan (Milone M dkk.,1997).
Sebagian besar mutasi terjadipada TM2 pada subunit α1, β1, ∂ dan ε,
beberapa diantaranya dapat terjadi mutasi pada domain fungsional yang
lain. Contohnya mutasi pada αG153S (lokasinya dekat dengan tempat
terikatnya ACh) dan mutasi pada αN217K (dalam region N-terminal M1)
yang berfungsi meningkatkan affinitas terhadap ACh.
Pengertian fast-channel syndrome berasal dari respon sinaps yang
abnormal cepat akibat pembukaan saluran yang singkat yang disebabkan
oleh menurunnya afinitas terhadap ACh, menurunnya efisiensi gerbang
ion, atau menurunnya jumlah pembukaan saluran pada saat terikatnya
ACh. Kebanyakan penyakit ini disebabkan oleh mutasi resesif atau
mutasi tunggal pada gen subunit α1 yang menyebabkan posisi Phe256
digantikan oleh leusin yang memiliki efek negatif yang dominan. Mutasi
terletak pada domain fungsional yang berbeda pada subunit α1, β1, dan ∂.
Mutasi pada domain ekstraseluler akan menurunkan afinitas terhadap
ACh, bila terjadi pada bagian transmembran akan merusak efisiensi
pembukaan saluran dan bila terjadi pada loop sitoplasmik panjang
subunit ε akan mengganggu stabilitas kinetik saluran. Sedikitnya 13
mutasi saluran cepat telah teridentifikasi. (Engel AG dkk.,2005;Ohno K &
Engel AG 2004). Gambaran klinis mirip dengan MG, tetapi cenderung
lebih ringan bila efeknya pada efisiensi pembukaan saluran, efek sedang-
berat bila terjadi kerusakan kinetik saluran dan berat bila afinitas terhadap
-
49
ACh terganggu. (Brownlow S dkk.,2001;Shen XM dkk.,2001). Terapi pada
fast channel syndrome tergantung pada pemberian kombinasi antara 3,4-
diaminopyridine dan penghambat kolinesterase.
b. Defisiensi reseptor nACh dengan atau tanpa abnormalitas
kinetik.
Pada penderita SMK, beberapa mutasi resesif homozigot atau
heterozigot pada reseptor nACh subunit ditemukan pada membran post
sinaptik. Ekspresi yang rendah dan mutasi “null” banyak terjadi pada
subunit ε terutama pada rantai yang menghubungkan TM3-TM4.
Penderita dengan mutasi pada subunit ε memiliki keluhan yang lebih
ringan dibandingkan penderita dengan mutasi subunit lainnya.
Lebih dari 50 mutasi telah dilaporkan. Beberapa diantaranya
menyebabkan terjadinya prematur terminasi dari translasi yang dihasilkan
oleh nonsense/splice site atau mutasi frame-shift (Middleton L
dkk.,1999;Abicht A dkk.,1999;Croxen R dkk.,1999). Beberapa mutasi
missense merubah residu yang berguna untuk perakitan reseptor (pada
tempat glikosilasi, loop sistein) atau terjadi dalam sinyal peptide yang akan
mengurangi ekspresi gen. Titik mutasi yang terjadi pada elemen pengatur
(kotak N) atau regio promoter pada subunit ε akan mengurangi ekspresi
subunit ini. (Hantai D dkk.,2004). Mutasi pada 1369delG akan
menyebabkan hilangnya rantai sistein C-terminal Cys470 yang berguna
untuk maturasi dan ekspresi reseptor dewasa (Ealing J dkk.,2002). Mutasi
frame shifting ε1267delG banyak terjadi pada populasi Romania, yang
-
50
dapat menyebabkan defisiensi reseptor nACh pada end plate (Abicht A
dkk.,1999;Croxen R dkk.,1999). Kebanyakan penderita defisiensi reseptor
nACh memberikan respon yang baik terhadap pemberian obat-obat
antikolinesterase atau dapat ditambahkan dengan 3,4 diaminopyridine
(Harper CM& Engel AG 2000)
c. Defisiensi reseptor nACh akibat mutasi rapsyn
Rapsyn adalah protein post sinaptik berukuran 43 kDa yang
bersama dengan agrin dan MuSK berperan pada pengelompokan
reseptor nACh pada membran postsinaptik. Mutasi rapsyn terlihat pada
penderita dengan diagnosis SMK tetapi tidak ditemukan mutasi subunit
reseptor nACh pada daerah end plate (Ohno K dkk.,2002). Duapuluh satu
mutasi rapsyn berhasil diidentifikasi pada regio koding dan promoter.
Keluhan penderita dapat ringan sampai berat. Pemberian
antikolinesterase dengan 3,4diaminopyridine memberikan respon yang
baik pada penderita (Engel AG & Sine SM 2005;Ohno K & Engel AG
2004)
I. Anatomi Esofagus
Esofagus adalah tabung otot dengan panjang 18-26 cm, mulai dari
spinkter atas sampai ke spinkter bawah. Pada saat menelan, esophagus
dalam keadaan kolaps tetapi lumen bagian anterior-posterior dapat
meregang sampai 2 cm dan bagian lateral sampai 3 cm untuk
mengakomodasi bolus makanan.(Long JD, Orlando RC 2002)
-
51
Esofagus menghubungkan rongga faring dengan lambung. Didalam
leher, kira-kira setinggi pharyngoesophageal junction ( V.C 5-6/ tepi bawah
kartilago krikoid) esofagus berjalan ke bawah sebelah anterior kolumna
vertebra melalui mediastinum superior dan posterior. Setelah menyilang
diafragma pada hiatus diafragmatika (V.Th 10) esofagus melewati
gastroesophageal junction dan berakhir pada orifisium kardia lambung
(V.Th 11)
Secara topografi, esofagus dibagi atas 3 bagian : servikal, thorakal
dan abdominal. Esofagus bagian servikal berawal dari
pharyngoesophageal junction sampai ke suprasternal notch (panjangnya
4-5 cm). Setinggi level ini esofagus dibatasi dibagian anterior oleh trakea,
sebelah posterior oleh kolumna vertebra dan sebelah lateral oleh
selubung karotis dan kelenjar tiroid.
Esofagus bagian thorakal berawal dari suprasternal notch ke hiatus
diafragmatika dan berjalan di belakang trakea, bifurkasio trakea dan
bronkus utama kiri. Esofagus berada di sebelah posterior kanan arkus
aorta pada setinggi vertebra thorakal 4 , mulai dari vertebra Th.8 sampai
hiatus diafragmatika, esofagus berjalan disebelah anterior aorta.
Esofagus bagian abdominal berawal dari hiatus diafragmatika ke
orifisium kardia lambung dan berada pada alur di permukaan posterior dari
lobus kiri hepar.
Terdapat dua zona tekanan tinggi yang mencegah keluarnya
makanan yaitu spinkter atas dan bawah. Tidak jelas batas-batas
-
52
demarkasi ke dua daerah ini. Secara struktural dinding esofagus terdiri
dari 4 lapisan : mukosa, submukosa, tunika muskularis dan tunika
adventisia. Transisi dari esofagus ke mukosa lambung disebut sebagai Z
line dan terdiri dari garis irregular yang mengelilingi lumen diantara kedua
daerah dengan warna mukosa yang berbeda. Mukosa lambung berwarna
lebih gelap dibandingkan warna merah muda mukosa esofagus (Goyal R,
Sivarao D. 1999;Gebhart GF.1994;Fass R,dkk.2004)
1. Suplai darah
Suplai darah esofagus bersifat segmental. SAE dan servikal
esofagus dipendarahi oleh cabang-cabang arteri tiroidea inferior. Cabang
terminal arteri bronkial memperdarahi esofagus bagian thorakal. Arteri
gastrikus sinistra dan cabang arteri phrenikus sinistra memperdarahi SBE
dan sebagian besar segmen distal esofagus.Suplai pembuluh darah vena
juga bersifat segmental. Mulai dari pleksus submukosa aliran darah vena
mengalir ke vena kava superior. Aliran darah vena bagian proksimal dan
distal esofagus mengalir ke sistem vena azygos. Kolateral dari vena
gastrikus sinistra, yang merupakan cabang vena portal menerima aliran
darah vena dari esofagus bagian tengah.
2. Persyarafan
Badan sel neuron afferent vagal terletak pada ganglia nodosum
dan diproyeksikan ke nukleus solitarius. Penggabungan vagal afferen
yang berasal dari lapisan otot polos esofagus sensitif terhadap distensi
-
53
mekanik. Vagal afferen bersifat polimodal yaitu sensitif terhadap berbagai
macam stimulus seperti osmo,kemo,termo dan mekanik stimulus. Secara
umum vagal afferen tidak berperan secara langsung pada transmisi nyeri
viseral tetapi melalui mekanoreseptor afferen vagal yang merubah
stimulus tekanan kedalam sensasi nyeri (Goyal R, Sivarao D, 1999.,Fass
R 2004)
Afferen spinal memiliki badan sel pada ganglia dorsalis dan
berakhir di dalam kolumna spinalis dan di dalam nukleus grasilis dan
cuneatus pada batang otak. Dari tempat ini diproyeksikan melalui talamus
ke sensoris primer dan area kortikal insular. Penggabungan afferen spinal
dari ujung ujung saraf didalam lapisan otot dan serosa berfungsi sebagai
nosiseptor untuk persepsi ketidaknyamanan dan nyeri . Penggabungan
afferen spinal dari ujung saraf intraepitelial terlibat didalam memediasi
nyeri yang diinduksi oleh asam. Sebagian besar afferen spinal
mengandung calcitonin gene-related peptide (CGRP) dan substansi P
yang merupakan neurotransmiter yang penting buat memediasi nosiseptif
viseral. (Goyal R, Sivarao D. 1999., Fass R. 2004.,Azis Q, Thompson
DG.1998.,Mayer EA, Gebhart GF.1994)
Inervasi motoris sebagian besar melalui saraf vagus. Badan sel
saraf efferen vagal yang mempersarafi SAE dan bagian proksimal otot
skelet esofagus terletak di nukleus ambiguus, seperti halnya serabut
untuk segmen distal otot polos dan SBE berasal dari nukleus dorsal
motorik saraf vagus.
-
54
Esofagus menerima inervasi saraf parasimpatis dan simpatis yang